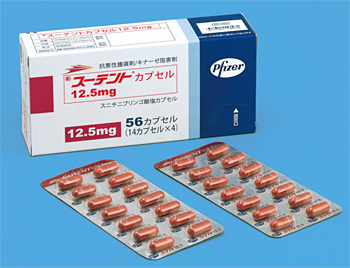
【2026年更新】スーテント(スニチニブ)の効果と副作用、費用負担を分かりやすく解説。腎臓がんの分子標的薬
こんにちは。がん専門のアドバイザー、本村ユウジです。 腎臓がんが進行し、転移を伴うようになると、手術や放射線治療といった局所療法だけでは対応が難しくなります。 このような進行した腎臓がん(腎細胞がん)に対して、薬物療法が治療の中心になりますが、その選択肢の1つとして長年使われてきたのが「スーテント(一般名:スニチニブ)」という分子標的薬です。 スーテントは2008年に日本で承認されて以来、腎臓がん治療に大きな役割を果たしてきました。最近では免疫チェックポイント阻害薬との併用療法が主流になってきていますが、 ...
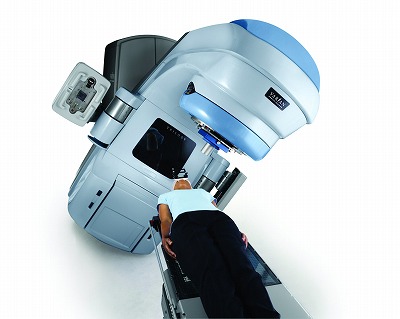
【2026年更新】子宮頸がんの放射線治療を詳しく解説。適応条件・IMRT・重粒子線・陽子線の効果と後遺症まで
子宮頸がんにおける放射線治療の現状 こんにちは。がん専門のアドバイザー、本村ユウジです。 日本のがん医療において、子宮頸がんの第一選択は手術とされてきました。しかし近年、放射線治療技術の著しい進歩により、治療選択肢として放射線治療を提案する医療機関が増えています。 手術が困難だから放射線治療、という消極的な選択ではなく、治療効果や副作用、患者さんの状況を総合的に判断して、積極的に放射線治療を選ぶケースも出てきています。 この記事では、子宮頸がんの放射線治療について、どのような患者さんに適応となるのか、どん ...
子宮頸がんが再発する可能性を確認するための項目とは
子宮頸がんの手術後、手術中の所見や、病理診断をすることによって再発のリスクをどれくらい持っているかがわかります。 子宮頸がん再発のリスク要因 1.子宮頸部筋層の2分の1を超える深い浸潤がある 2.子宮周囲組織にはみ出している浸潤がある 3.リンパ節転移が陽性である 4.病巣(取りきれなかったがん細胞)が残っている可能性がある などが再発のリスク因子です。 手術後に放射線を当てると後遺症のリスクが高くなるのでこれらのリスクがあると判断された場合は、主に化学療法(抗がん剤治療)が提案されます。 最も多くみられ ...
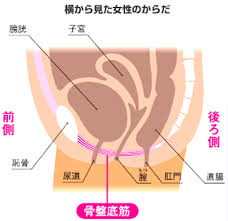
【2025年更新】子宮頸がん手術後の合併症と後遺症を分かりやすく。術式別の症状・対処法・生活への影響と仕事復帰のポイント
子宮頸がん手術後に起こる合併症と後遺症の全体像 子宮頸がんの手術治療を受けた後、患者さんの多くが気にされるのが「合併症」や「後遺症」についてです。これらは手術の範囲や術式によって発生するリスクや程度が異なります。 子宮頸がんの手術には、がんの進行度に応じていくつかの術式があります。初期のがんであれば「単純子宮全摘術」が選択されることがあり、この場合は子宮とその周辺のみを切除します。 一方、進行したがんの場合は「広汎子宮全摘術」が必要となり、子宮だけでなく膣の一部、子宮を支える靭帯、周辺のリンパ節など広範囲 ...
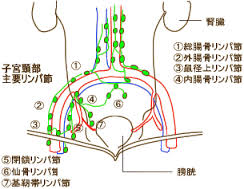
【2026年更新】子宮頸がんの骨盤リンパ節郭清とは?目的・効果・デメリット・最新治療
子宮頸がんにおける骨盤リンパ節郭清とは こんにちは。がん専門のアドバイザー、本村ユウジです。 子宮頸がんの治療を検討する際、骨盤リンパ節郭清という言葉を耳にすることがあります。 リンパ節郭清は、がんの根治を目指すために行われる重要な治療手段の一つですが、同時に術後の合併症のリスクも伴います。 この記事では、子宮頸がんにおける骨盤リンパ節郭清の目的、効果、デメリット、そして2026年現在の最新治療動向について、患者さんが理解しやすいよう詳しく解説します。 子宮頸がんのリンパ節転移の仕組み 子宮頸がんは、子宮 ...
【2025年更新】子宮頸がん手術と放射線治療どちらを選ぶ?最新治療法と選択基準を解説
子宮頸がん治療の現状と選択肢 子宮頸がんの治療選択は、患者さんにとって人生を左右する重要な決断です。特に子宮頸がんの大部分を占める扁平上皮がんでは、手術と放射線治療の治療成績がほぼ同等であることが報告されており、どちらを選ぶべきか悩む患者さんが多くいらっしゃいます。 子宮頸がんは大きく"扁平上皮がん"と"腺がん"に分けられます。年々腺がんの割合が上昇し現在では約20%になっています。2024年から2025年にかけて、ロボット手術や免疫チェックポイント阻害薬の承認など、治療法は大きく進歩しています。 子宮頸 ...
【2025年更新】子宮頸がんの子宮全摘術の完全解説|円錐切除術との違いと治療選択の基準
子宮頸がんの治療選択とは 子宮頸がんの治療において、早期の段階では円錐切除術が標準的な治療法として広く行われています。しかし、患者さんの年齢、がんの進行度、再発のリスクなどを総合的に判断して、子宮全摘術が選択される場合があります。 2024年10月に一次治療で初めて免疫チェックポイント阻害薬が承認され、子宮頸がんの薬物療法が数十年ぶりに大きく変わりました。このような最新の治療法の発展により、患者さんの選択肢は広がっています。 子宮頸がんは、毎年約1万人が罹患し、約3,000人が子宮頸がんで命を落とす疾患で ...
【2025年更新】妊娠中に子宮頸がんが見つかったらどうする?治療選択について解説
妊娠が分かって産婦人科を受診した際に、定期検診で子宮頸部の異常が見つかることがあります。特に子宮頸部上皮内がん(0期がん)の診断を受けた場合、「赤ちゃんに影響はないのか」「今すぐ治療が必要なのか」など、多くの不安を抱えることになるでしょう。 今回は、妊娠中に子宮頸がんが発見された場合の適切な対応方法と治療の選択肢について、最新の医学情報をもとに分かりやすく解説します。 妊娠中の子宮頸がん発見率と基本的な対応方針 日本では妊娠中の子宮頸がん検診により、年間約1,000~1,500人の妊婦さんに子宮頸部の異常 ...
【2026年更新】子宮頸がんの円錐切除手術とは?目的・効果・メリット・デメリット・費用・日常生活への影響
こんにちは。がん専門のアドバイザー、本村ユウジです。 子宮頸がん検診で異常が見つかり、「円錐切除術」という言葉を初めて聞いた方も多いのではないでしょうか。高度異形成や上皮内がん(0期)と診断された場合、医師からこの手術を提案されることがあります。 円錐切除術は子宮を残せる手術であり、将来の妊娠・出産の可能性を保つことができる治療法です。しかし、手術にはメリットだけでなくデメリットやリスクも存在します。 この記事では、円錐切除術の目的、具体的な方法、手術後の生活への影響、費用や保険の適用について、2026年 ...
【2025年更新】PD-1阻害薬とは?がん免疫療法の最新情報と効果・副作用を徹底解説
近年注目されているがん治療薬「PD-1阻害薬」について、最新の承認状況から費用、副作用まで分かりやすく解説します。2018年にはその開発に携わった本庶佑教授がノーベル医学生理学賞を受賞し、がん免疫療法の新たな時代を切り開いた革新的な薬です。 PD-1阻害薬とは?基本的な仕組みを理解しよう PD-1阻害薬は、従来の抗がん剤とは全く異なる仕組みで働く革新的な薬です。これまでのがん治療は、手術、放射線、化学療法によってがん細胞を直接攻撃するものでしたが、PD-1阻害薬は患者さん自身の免疫力を活用してがんと闘いま ...
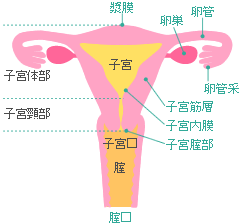
子宮体がんのステージ分類とは
まずはじめにおさえておきたいことは、子宮がんの「ステージ(病期ともいいます)分類」と、「細胞診断クラス分類」とはまったく別のものであるということです。 子宮体がんには「子宮体がん取扱い規約」というものがあり、ステージの決定方法が定められています。それによると、子宮がんのステージは、がんの大きさや子宮周囲への広がり具合、骨盤リンパ節や骨盤外臓器への転移の有無などの状況によって分類されています。 子宮体がんのステージ(進行期)分類 子宮体がんは、がんの部分が子宮腔内にあり、手術してみると術前の予想に反して卵巣 ...
子宮がんの手術前に行われる検査とダイエット
子宮頸がん、子宮体がんの手術は、からだにも精神的にも大きなダメージを受けることになります。手術自体に要する時間も長時間になります(子宮全摘術だけなら1.5~2時間、子宮を広汎性に切除し、骨盤リンパ節を郭清(切除)すると5~6時間、子宮を切除し、骨盤並びに傍大動脈リンパ節を郭情すると6~8時間)。 そこで必ず手術前には全身状態を検査します。体力や年齢、体調をふまえて手術に耐えられるかどうか判断するのはもちろん、術後の合併症を予測したり、予防をするために手術に必要な検査(手術前検査)をしたりします。 具体的に ...
子宮がん(子宮頸がん、子宮体がん)がどこまで広がっているのかを調べる検査
子宮がん(子宮頸がん、子宮体がん)が発見されたあと、がんの広がりを診る検査としては、内診、直腸診、経膣超音波検査、CT検査(コンピュータ断層撮影)、MRI検査などがあります。 子宮内と子宮周辺へのがんの広がりの検査 現在、最も広く用いられているのはMRI(エムアールアイ)検査です。MRI検査は、肺や肝臓など遠隔臓器への転移の有無、リンパ節転移の診断、周囲臓器への浸潤(しんじゅん)の程度の診断に有効です。 子宮の検査においては骨盤を横断面や縦断面や斜め断面などで撮影します。子宮の断面(子宮の縦断面)像で、子 ...
子宮がんかどうかを調べる検査と診断はどのように進められるのか
子宮がんの検査は、子宮頸がんも子宮体がんもほぼ共通しています。がん専門病院では、初診時に、細胞診断、子宮膣部拡大鏡検査(コルポスコープ検査)、経膣超音波検査(TVエコー検査)、そして、必要に応じて組織診断(細胞を採取して顕微鏡でみる診断)を行います。 細胞診断 「細胞診断」は細胞を見て、細胞や細胞の核の大きさ、形の変形の度合いを顕微鏡で評価する検査です。子宮膣部と膣壁、子宮頸管、子宮内膜の3部位を綿棒やブラシのようなものでこすり、細胞を採取してガラス板に塗り付け、顕微鏡で異常な細胞の有無を診断します。 日 ...
子宮体がんが疑われる症状とは?
子宮体がんの自覚症状は早期ではほとんど出ません。代表的な症状は、閉経後の不正出血です。閉経後の出血は、通常はないことですから明らかに異常を知らせる症状です。第一に子宮体がんを疑う症状になります。 子宮体がんが子宮頸管に侵入して、子宮口を閉じると、がんの分泌物や出血が子宮腔内にゆっくりたまり、二次的に感染が起こり、発熱や周期的子宮収縮による痛み、そして少量の膿汁が混じった出血などがおきます。 子宮体がんが卵管を経由しておなかに広がれば、腹水がたまったり、おなかに種をまいたように広がったりする(播種といいます ...
【2025年更新】子宮頸がんの症状チェック。発覚きっかけとなる初期症状・おりもの・不正出血の見分け方
子宮頸がんの症状とセルフチェックの重要性 子宮頸がんは、初期段階では自覚症状がほとんどないことが特徴です。そのため、症状に気づいた時点ですでに進行していることも少なくありません。このため、定期的な検診とともに、日常的なセルフチェックが早期発見につながります。 子宮頸がんと子宮体がんは異なる疾患ですが、どちらも不正出血が主な症状として現れます。ただし、子宮頸がんの場合は、がんになる前の段階である異形成(いけいせい)の時期には、ほぼ症状が出ないという特徴があります。 本記事では、子宮頸がんが疑われる症状につい ...
【2025年更新】子宮体がんI型とII型の違いと特徴|女性ホルモンとの関係と最新治療法
子宮体がんI型とII型とは?基本的な分類と特徴 子宮体がんは、子宮の上部(体部)に発生するがんで、その発症メカニズムによって大きくI型とII型の2つのタイプに分類されます。この分類は、治療方針や予後を決定する上で極めて重要な要素となっています。 I型子宮体がんは全体の約70~80%を占め、女性ホルモンであるエストロゲンの過剰な刺激が主な原因とされています。一方、II型子宮体がんは全体の約20~30%を占め、エストロゲンの影響を受けずに発症する特徴があります。 2024年の最新データによると、日本では年間約 ...
がんと食事・食生活はホントに関係あるの?
食事・食生活を変えれば癌(がん)を治せる、という説があります。 この説は長い間議論を呼んでいます。食事でがんが治る、と何冊も本を出している人もいますが、いっぽうで病院に勤める医師で「食事でがんが治る」という人はいません。むしろ「食事を変えてもどうにもならん。好きなものを食べなさい」と指導する医師がほとんどです。 食事でがんは治る、という人と、絶対に治らないという人がいるわけです。シンプルに考えれば「誰かがウソをついている」ということになります。 私(本村ユウジ)は、数年前に患者サイドの人間としてあらゆる食 ...
子宮体がんの特徴とタイプ、発症原因とは
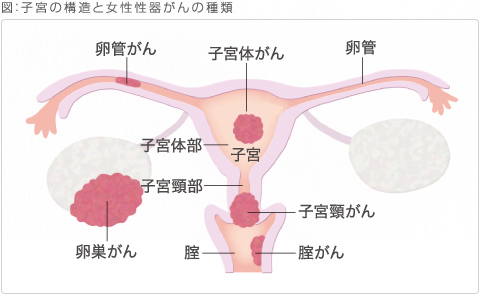
子宮体がんとは 子宮の病気のうち、がん(悪性腫瘍)は、発生した場所から「子宮頸がん」と「子宮体がん」の2つに分けられます。同じ子宮に発生するがんであっても、この2つは、がんの性格や発生する年齢、原因や仕組みから診断・治療方法にいたるまですべて異なります。 子宮体がんとは子宮体部(骨盤腔内に突き出す部位で、妊娠すると胎児が発育する場所)に発生するがんです。子宮体がんは「子宮内膜がん」とも呼ばれるように、子宮の最も内側にある子宮内膜から発生するがんですが、いくつかのタイプがあります。 「子宮内膜(腺)がん」が ...
【2025年更新】子宮頸がんの原因と2つのタイプを徹底解説:扁平上皮がんと腺がんの違いと発生場所について
子宮頸がんは女性に特有のがんで、2025年現在も日本では年間約1万人が罹患し、約2,800人が亡くなっている深刻な疾患です。しかし、原因が明確で予防可能ながんとしても知られています。子宮頸がんの95%以上はヒトパピローマウイルス(HPV)の感染が原因であり、その発生メカニズムや特徴を理解することで、適切な予防や早期発見につながります。 子宮頸がんには主に2つのタイプがあり、それぞれ異なる特徴を持っています。また、がんが最初に発生する場所も特定されており、この知識は早期診断や治療方針の決定において重要な意味 ...