子宮頸がんと出産~子供を出産できるか~
子宮頸がんの治療方法を決めるときに、将来、妊娠・出産を希望するかどうかが重要な検討要素となります。20代という若い年代で子宮頸がんを発症するケースが増えているため、がんを治すには子宮を全摘出して妊娠をあきらめるのか、再発リスクの高い治療法を選んで妊娠の可能性を残すのか、という難しい選択を迫られることもあります。 しかし、妊娠の可能性を残す治療法が選択できるのは初期の病変に限られ、がん組織の種類によっても異なります。そのため、子宮の温存を望んでも治療法としては全摘出をするしかないと告げられるケースもあります ...
【2025年更新】子宮頸がんの抗がん剤治療と副作用対策完全ガイド
子宮頸がんにおける抗がん剤治療の基本的な位置づけ 子宮頸がんの治療の中心となっているのは、手術と放射線治療です。これらは、がんのある部分を直接的に狙って治療する「局所療法」と呼ばれています。一方で、抗がん剤を使用する化学療法は、薬剤が血液を通じて全身に行き渡るため、「全身療法」として重要な役割を担っています。 2022年に、免疫チェックポイント阻害薬であるリブタヨとキイトルーダが承認され、子宮頸がんの薬物療法が数十年ぶりに大きく変わりました。これにより、従来の抗がん剤治療に加えて、新しい治療選択肢が増えて ...
【2026年更新】子宮頸がんの放射線治療を分かりやすく解説。外部照射・腔内照射の方法、効果、副作用と後遺症まで
こんにちは。がん専門のアドバイザー、本村ユウジです。 子宮頸がんは、放射線治療が高い効果を示すがんの一つです。手術とともに根治を目指す治療として確立されており、病期に応じて適切に選択することで良好な治療成績が期待できます。 この記事では、子宮頸がんの放射線治療について、外部照射と腔内照射の具体的な方法、対象となる患者さん、治療の効果、そして後遺症や合併症について、最新の情報を踏まえて詳しく解説します。 放射線治療の基本的な仕組み 放射線は細胞のDNAに直接作用して、がん細胞の増殖を抑制したり、細胞死(アポ ...
【2025年最新版】子宮頸がん広汎子宮全摘出術の入院期間と流れ:腹腔鏡下手術から社会復帰まで完全ガイド
子宮頸がん広汎子宮全摘出術とは 子宮頸がん広汎子宮全摘出術は、子宮頸がんの根治的治療法として行われる手術です。単純子宮全摘術とは異なり、がんの取り残しを防ぐために子宮だけでなく、子宮周囲の基靭帯、腟の一部、そして骨盤内のリンパ節まで広範囲に切除します。 2025年現在、手術方法は従来の開腹手術に加えて、腹腔鏡下広汎子宮全摘術やロボット支援下手術など、患者様の負担を軽減する低侵襲な手術法が普及しています。手術方法により入院期間や回復期間が大きく異なるため、事前に詳しく理解しておくことが重要です。 手術前の入 ...
子宮頸がんの手術方法(4つの手術法)とその費用
がんを切除する手術は、早期の子宮頸がんの治療の中心となっている治療法です。手術することで、がんの広がりや組織をしっかり確認できるというメリットがあります。ただ、広い範囲を切除する手術では、長期の入院が必要になったり、排尿障害などの後遺症が起こるなど、デメリットもあります。 子宮頸がんの治療でおもに行われている手術方法には、「円錐切除術」「単純子宮全摘出術」「準広汎子宮全摘出術」「広汎子宮全摘出術」の4つがあり、円錐切除術は子宮頸部の一部を切除、広汎子宮全摘出術は子宮や子宮の支持組織と膣の上部まで広く切除と ...
子宮頸がんの標準治療の概要
病院で行われる(保険対象の)子宮頸がんの標準治療には、大きく3つの方法があります。 がんが広がった部分を切除する「手術療法」、放射線を当ててがん細胞を死滅させる「放射線療法」、抗がん剤を使ってがん細胞の増殖を抑える「化学療法」で、それぞれの特徴を生かし、単独で行われたり、組み合わせて行われたりします。 治療法を選択するときにまず考えられるのは、がんがどのような状態であるのかということです。また、その人の年齢や、合併症なども大切な要素となります。 子宮を切除するなど、治療法によっては、妊娠や出産にも大きく影 ...
【2026年更新】子宮頸がんの転移検査について詳しく。MRI・CT・PET検査の違いと役割について
子宮頸がんの診断後に必要となる画像検査 こんにちは。がん専門のアドバイザー、本村ユウジです。 子宮頸がんと診断された後、医師は治療方針を決定するために、がんがどこまで広がっているかを詳しく調べる必要があります。 この記事では、子宮頸がんの転移の有無を調べるために行われる各種画像検査について、最新の情報をもとに詳しく解説します。 子宮頸がんの進行期(ステージ)を正確に判断し、手術範囲や治療方法を決定するためには、複数の画像検査を組み合わせて総合的に評価することが重要です。それぞれの検査には特徴があり、得意と ...
【2025年更新】子宮頸がん「腺がん」について徹底解説。症状・検査・ステージ・生存率など
子宮頸部腺がんの検査と診断の難しさ 子宮頸がんには大きく分けて扁平上皮がんと腺がんの2つのタイプがあります。このうち腺がんは全体の約20~25%を占め、近年増加傾向にあるとされています。 腺がんの最大の特徴は、診断の難しさにあります。扁平上皮がんが子宮頸部の表面に発生するのに対し、腺がんは頸管の深い部分に発生することが多く、細胞診による検査では見落とされやすいという問題があります。 細胞診の結果で「腺細胞の異常」や「腺がんの疑い」が指摘された場合、ただちにコルポスコープ(拡大鏡)を用いた組織診断と頸管内の ...
【2026年更新】子宮頸がんのコルポスコピー検査と組織診断とは?検査の流れ・費用・判定基準を詳しく解説
コルポスコピー検査と組織診断が必要になる理由 こんにちは。がん専門のアドバイザー、本村ユウジです。 子宮頸がん検診で細胞診を受け、異常が見つかった場合、次のステップとして精密検査を受けることになります。この精密検査の中心となるのが「コルポスコピー検査」と「組織診断」です。 細胞診はあくまでもスクリーニング検査であり、異常な細胞があるかどうかを推定するものです。一方、コルポスコピー検査と組織診断は、病変の位置や範囲を正確に把握し、確定診断を行うための検査となります。 検査と聞くと不安を感じる方も多いと思いま ...
子宮頸がんを調べる細胞診とベセスダ分類
子宮頸がんを発症しているかどうかを調べる検査が「細胞診」です。細胞診では膣にアヒルの口のような形をした膣鏡(クスコ)を入れ、ブラシやへラを使って子宮頸部表面の細胞をこすりとります。これを「擦過細胞診」といいます。 子宮頸部の表面をおおっている扁平上皮細胞は、細胞が何層にも重なっていて、表層の細胞は軽くこするだけではがれるため、細胞を採取するといってもほとんど痛みは生じません。 採取した細胞はスライドガラスに塗って染色し、専門家が顕微鏡で調べます。異形成やがん細胞は、細胞や核の形・大きさ・染色性などに異常が ...
子宮頸がんは性感染症ではない
子宮頸がんの原因となる発がん性ヒトパピローマウイルス(HPV)は、性交渉によって感染します。セックスで感染すると聞くと、子宮頸がんも性感染症なのではと誤解しがちです。 しかし、発がん性HPVは80%以上の人が生涯に1回は感染するとされているので、だれもがかかる風邪のようなものだといえます。感染しても自覚症状はなく、子宮頸がんの発症は非常にまれなので、子宮頸がんを性感染症というのは誤りです。 HPVの感染はだれのせいでもありません パートナーが多いと、それだけいろいろな型のHPVにさらされることになります。 ...
子宮頸がんとヒトパピローマウイルス(HPV・Human Papilloma Virus)
初期の子宮頸がんは、自覚症状がほとんどありません。そのため、ある程度がんが進行して症状があらわれるようになってから、自分の体に起こっている異変に気づく人が多いのが特徴です。 子宮頸がんが進行していくと、性交時の出血はもちろんですが、おりものの量が増え、さらに悪臭を伴うようになります。また、子宮周辺にある膣壁や直腸、膀胱、骨盤壁などに広がっていくと、その部分にも症状があらわれ始めます。 膀胱に浸潤することで血尿や排尿障害、尿路閉塞などを起こしたり、直腸に浸潤することで血便や腸閉塞などを起こします。がんが神経 ...
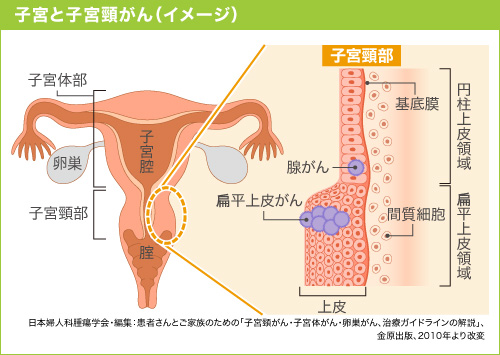
【2026年更新】子宮頸がんの「扁平上皮がん」と「腺がん」の違いを解説。発見の難しさと治療の違い
こんにちは。がん専門のアドバイザー、本村ユウジです。 子宮頸がんには大きく分けて「扁平上皮がん」と「腺がん」という2つのタイプがあります。同じ子宮頸がんでも、このタイプの違いによって発見のしやすさや治療方針が異なることをご存知でしょうか。 この記事では、2026年現在の最新情報をもとに、扁平上皮がんと腺がんの違いについて詳しく解説します。 特に腺がんは近年増加傾向にあり、検診での早期発見が難しいという特徴があります。子宮頸がん検診を受ける際の参考にしていただければと思います。 子宮の構造と子宮頸部について ...
【2026年更新】子宮がん手術後の定期検査・経過観察はどう進める?検査内容と再発リスクの確認
こんにちは。がん専門のアドバイザー、本村ユウジです。 子宮がんの治療は、手術や放射線治療、薬物療法などの初回治療を終えたら完了というわけではありません。治療後の経過観察は、再発の早期発見や合併症の管理において重要な役割を果たします。 この記事では、子宮頸がんと子宮体がんの手術後に行われる定期検査や経過観察について、2026年現在の最新ガイドラインに基づいて解説します。 患者さんが安心して経過観察に臨めるよう、検査の目的や頻度、注意すべき症状についてお伝えします。 子宮がん治療後の経過観察が必要な理由 子宮 ...
【2026年更新】子宮体がん手術後の合併症・後遺症と再発率を詳しく解説。
こんにちは。がん専門のアドバイザー、本村ユウジです。 子宮体がんの手術を受けた後、どのような合併症や後遺症が起こる可能性があるのか、また再発のリスクについて心配されている患者さんは多いと思います。 手術後の経過は、手術の範囲や進行度によって異なります。ここでは、実際に起こりうる合併症、その頻度、対処法、そして再発予防のための治療について、最新の医療情報をもとに解説します。 子宮体がん手術後に起こる可能性のある合併症 腸閉塞(イレウス)の種類と発生頻度 子宮体がんの手術では、子宮と卵巣を切除する基本的な手術 ...
【2026年更新】子宮体がんの標準的な手術内容・所要時間・入院期間を分かりやすく解説。手術方法の選択肢と最新治療まで
こんにちは。がん専門のアドバイザー、本村ユウジです。 子宮体がんと診断された患者さんにとって、手術についての正しい理解は治療方針を考えるうえで欠かせません。この記事では、子宮体がんの標準的な手術の内容、所要時間、入院期間について、2026年時点での最新情報をもとに詳しく解説します。 子宮体がんの標準的な手術とは 子宮体がんの治療では、ステージⅠ期からⅢ期まで手術が第一選択となります。子宮頸がんでは手術と放射線治療の治療効果がほぼ同等とされていますが、子宮体がんでは日本でも欧米でも手術が優先されます。 標準 ...
【2025年更新】子宮体がんの黄体ホルモン療法とは?MPA療法の効果と副作用を解説
子宮体がんと診断されたものの、将来の妊娠を諦めたくないという方にとって、高単位黄体ホルモン療法(MPA療法)は重要な選択肢の一つです。 この治療法は、子宮を温存しながらがん細胞の治療を目指す方法として、2025年現在でも多くの医療機関で実施されています。 子宮体がんの黄体ホルモン療法とは何か 黄体ホルモン療法は、メドロキシプロゲステロンアセテート(MPA)という人工的な黄体ホルモンを用いた治療法です。この療法は、通常40歳未満の患者さんで、子宮体がんの0期またはⅠA期G1と診断され、子宮を温存して妊娠を希 ...
【2026年更新】子宮頸がん放射線治療の効果判定はどうする?判定方法とその後の治療を徹底解説
こんにちは。がん専門のアドバイザー、本村ユウジです。 子宮頸がんの放射線治療を受けた後、「本当に治療の効果があったのか」「このままで大丈夫なのか」と不安を感じている患者さんは少なくありません。放射線治療は目に見えない治療であることから、その効果の判定方法や、判定後の治療の流れについて、きちんと理解しておくことが大切です。 この記事では、子宮頸がんの放射線治療における効果判定の時期や方法、そしてがんが残存していた場合の対応について、2026年の最新情報を含めて詳しく解説します。 子宮頸がんに対する放射線治療 ...
子宮頸がん放射線治療の合併症と後遣症
子宮頸がんの放射線治療は、1回の治療線量は少しずつですが、7週間にわたって骨盤の広い範囲に外からの照射と腔内からの照射を行います。放射線治療の治療時期により副作用が異なります。 子宮頸がん放射線治療 照射開始すぐの副作用 放射線宿酔(しゅくすい)という、つわりのような副作用(食欲低下と軽い吐き気)が出ます。 放射線治療中間から後半の副作用 下痢・吐き気・食欲低下などの消化器に関する症状が出てきます。また、次第に骨髄機能も低下し造血細胞の働きが悪くなります。その結果として白血球、赤血球、血小板が減少します。 ...
【2025年更新】腎臓がんの分子標的薬ヴォトリエント(パゾパニブ)の効果と副作用、治療選択で知っておきたいこと
腎臓がんにおける分子標的薬ヴォトリエントとは 手術による切除や放射線治療が困難な進行腎臓がん、特に遠隔転移を伴うケースでは、薬物療法が治療の中心となります。ヴォトリエント(一般名:パゾパニブ)は、2014年に日本で腎細胞がんに対する治療薬として承認された分子標的薬です。 従来の抗がん剤が正常細胞とがん細胞を区別せずに攻撃するのに対し、分子標的薬はがん細胞の持つ特定の分子や機能に焦点を当てて働きかけます。ヴォトリエントは、がん細胞が増殖する際に必要となる新しい血管の形成を阻害することで、がんの進行を抑制する ...