【サイト内 特設ページ】

こんにちは。17年間の活動実績を持つ、
「プロのがん治療専門アドバイザー」本村ユウジです。
がんを治すために必要なことは、たった1つです。
詳しくはこちらのページでお伝えさせてください。
→がんを治すための「たった1つの条件」とは?
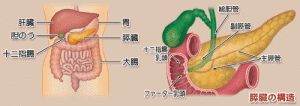
膵臓がんとは何か?基本的な仕組みを理解する
膵臓は、胃の後ろ側に位置するトウガラシのような形をした重要な臓器です。長さ約15センチメートルのこの臓器は、私たちの生命維持に欠かせない2つの主要な機能を担っています。
まず1つ目の機能は、血液中の糖分濃度である血糖値をコントロールするホルモンの産生です。膵臓内に点在するランゲルハンス島と呼ばれる細胞群が、血糖値を下げるインスリンと血糖値を上げるグルカゴンというホルモンを分泌しています。これらのホルモンのバランスによって、私たちの血糖値は適切に保たれているのです。
2つ目の機能は、消化を助ける膵液の分泌です。膵液には脂肪、糖質、たんぱく質を分解する消化酵素が豊富に含まれており、膵管を通って十二指腸に送り込まれます。この膵液によって、食物の栄養素が体内で効率的に吸収されるようになります。
膵臓がんの約90%は、この膵液が流れる膵管に発生するため、一般的に膵臓がんや膵がんと呼ばれる場合は「膵管がん」を指します。一方で、ホルモンを分泌するランゲルハンス島の細胞ががん化する膵内分泌腫瘍も存在しますが、こちらは比較的良性で治療効果も期待できることが多いとされています。
膵臓がん生存率が低い理由と治療の困難さ
膵臓がんは「がんの王様」と呼ばれるほど治療が困難ながんとして知られています。2025年現在でも、膵臓がん患者の5年生存率は依然として低く、その理由は以下の4つの主要因に集約されます。
1. 初期症状がほとんどないという問題
膵臓がんの最も大きな問題は、初期段階では自覚できる症状がほとんど現れないことです。多くの場合、症状が現れた時点で既にがんが進行しており、治療が困難な状態になっています。これは膵臓の位置が体の深部にあることと密接に関係しています。
2. 診断技術の限界と早期発見の困難さ
膵臓は胃の裏側、背中に近い位置に存在するため、通常の健康診断や人間ドックでの発見が極めて困難です。現在の医療技術をもってしても、膵臓がんに特化したスクリーニング検査は確立されていません。そのため、背中の強い痛みや体重減少などの明確な症状が現れてから病院を受診し、精密検査を受けて発見されることが大半です。
3. 高い悪性度と転移のしやすさ
膵臓がんは悪性度が非常に高く、進行スピードが速いという特徴があります。周囲の臓器や組織への浸潤が起こりやすく、がんが小さな段階から肝臓などの他の臓器への転移が発生しやすいのです。また、治療後の再発率も高く、長期的な予後が厳しい現実があります。
4. 有効な治療選択肢の限界
進行した膵臓がんに対しては、現在でも決定的に有効な治療方法が限られています。外科手術による完全切除が最も効果的な治療法ですが、発見時にすでに手術不可能な状態になっていることが多いのが現状です。
【サイト内 特設ページ】

こんにちは。17年間の活動実績を持つ、
「プロのがん治療専門アドバイザー」本村ユウジです。
がんを治すために必要なことは、たった1つです。
詳しくはこちらのページでお伝えさせてください。
→がんを治すための「たった1つの条件」とは?
2025年最新の膵臓がん生存率データ
2025年現在の膵臓がん生存率は、医療技術の進歩にもかかわらず依然として厳しい状況が続いています。以下に最新のデータを整理します。
| 病期 | 5年生存率 | 3年生存率 | 備考 |
|---|---|---|---|
| I期(早期) | 60-70% | 75-80% | 手術による根治が期待可能 |
| II期 | 40-50% | 60-65% | 手術+補助療法が標準 |
| III期 | 30-35% | 45-50% | リンパ節転移あり |
| IV期(末期) | 5-10% | 15-20% | 遠隔転移あり |
| 全体平均 | 10-15% | 25-30% | 専門施設での治療成績 |
高度な専門技術を持つがんセンターなどの医療施設での治療を受けた場合でも、全体の5年生存率は10-15%程度となっています。一般的な医療機関での治療成績を含めた全国平均では、さらに低い数値となることが予想されます。
診断技術の進歩と早期発見への取り組み
膵臓がんの予後改善には早期発見が何より重要であり、2025年現在、診断技術の向上に向けた様々な取り組みが進められています。
画像診断技術の革新
CT(コンピュータ断層撮影)検査の解像度向上により、従来では発見困難だった小さながんの検出が可能になっています。マルチディテクターCT(MDCT)を用いた造影検査では、膵臓の血管構造と腫瘍の関係をより詳細に把握できるようになりました。
また、MRI(磁気共鳴画像)を活用したMRCP(磁気共鳴胆管膵管造影)検査も普及が進んでいます。この検査は造影剤を使用せずに膵管の形態を詳細に観察でき、膵臓がんの早期発見に大きく貢献しています。
超音波検査技術の発展
近年の超音波検査技術の進歩により、体表からの検査でも膵臓の観察精度が向上しています。特に造影超音波検査では、血流の変化を詳細に観察することで、小さな腫瘍の発見率向上が期待されています。
内視鏡的超音波検査(EUS)も重要な診断ツールとして位置づけられており、胃や十二指腸から超音波プローブを膵臓に近づけることで、より高精度な画像診断が可能になっています。
【サイト内 特設ページ】

こんにちは。17年間の活動実績を持つ、
「プロのがん治療専門アドバイザー」本村ユウジです。
がんを治すために必要なことは、たった1つです。
詳しくはこちらのページでお伝えさせてください。
→がんを治すための「たった1つの条件」とは?
最新の治療法と生存率改善への取り組み
2025年現在、膵臓がん治療における様々な新しいアプローチが開発され、臨床応用されています。これらの治療法により、従来と比べて生存率の改善が期待されています。
外科手術技術の進歩
腹腔鏡手術やロボット支援手術の導入により、従来よりも低侵襲な手術が可能になっています。これにより、手術後の回復が早まり、術後の補助療法をより早期に開始できるようになりました。また、手術適応の拡大により、以前は手術不可能とされていた症例でも切除が可能になるケースが増えています。
化学療法の進歩
新しい抗がん剤の開発と組み合わせ療法の最適化により、化学療法の効果が向上しています。特にFOLFIRINOX療法やゲムシタビン+アブラキサン併用療法などの多剤併用療法により、従来の治療法と比較して生存期間の延長が報告されています。
免疫療法と分子標的治療
近年注目されている免疫チェックポイント阻害剤や、がん細胞の特定の分子を標的とした分子標的治療薬の研究も進んでいます。これらの治療法は、従来の治療に抵抗性を示す膵臓がんに対する新たな選択肢として期待されています。
予防と早期発見のための日常的な対策
膵臓がんの完全な予防は困難ですが、リスクを軽減し早期発見につながる対策があります。
生活習慣の改善
喫煙は膵臓がんの重要な危険因子であり、禁煙により発症リスクを大幅に軽減できます。また、過度な飲酒も膵臓がんのリスクを高めるため、適量を心がけることが重要です。バランスの取れた食事と適度な運動も、がん予防の基本的な対策として推奨されています。
定期的な健康チェック
特に50歳以上の方や家族歴がある方は、定期的な健康診断での血液検査に加えて、腹部超音波検査やCT検査を受けることが推奨されます。膵臓がんに特異的な腫瘍マーカーであるCA19-9の定期的な測定も、早期発見の手がかりとなる可能性があります。
膵臓がん患者と家族へのサポート体制
膵臓がんの診断を受けた患者とその家族に対する包括的なサポート体制の整備も進んでいます。専門的な医療チームによる集学的治療に加えて、緩和ケア、栄養指導、心理的サポートなどの総合的なケアが提供されています。
また、患者会や支援団体による情報提供や精神的サポートも、治療過程において重要な役割を果たしています。これらのサポート体制により、患者の生活の質(QOL)の向上と治療継続率の改善が期待されています。
今後の展望と希望
2025年現在、膵臓がんの治療成績は依然として厳しい状況にありますが、診断技術の進歩、新しい治療法の開発、そして早期発見への取り組みにより、徐々に改善の兆しが見えています。
特に、人工知能を活用した画像診断支援システムの導入や、液体生検技術による早期診断法の開発、個別化医療に基づく治療選択など、近い将来の医療技術革新に大きな期待が寄せられています。
参考文献・出典情報
1. 国立がん研究センター
2. 日本膵臓学会
3. 厚生労働省
4. 日本臨床腫瘍学会
5. 日本癌治療学会
6. American Society of Clinical Oncology