こんにちは。がん専門のアドバイザー、本村ユウジです。
前立腺がんの診断では、血液検査によるPSA値の測定や直腸診でいくら異常が疑われても、それだけでは確定診断とはなりません。
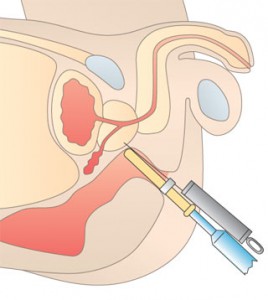
がんの有無を確実に調べるためには、前立腺の組織の一部を直接採取して顕微鏡で観察する生検が必要です。前立腺がんの場合、前立腺に針を刺して組織を採取することから「針生検」と呼ばれています。
この記事では、前立腺がんの確定診断に欠かせない針生検について、その目的、最新の検査方法、具体的な手順、起こりうる合併症まで詳しく解説します。
針生検とは何か-前立腺がんの確定診断に必須の検査
針生検は、がんが疑われる部位に細い針を刺して組織を採取し、顕微鏡でがん細胞の有無を調べる検査です。前立腺がんの診断において、この検査は確定診断のために欠かせません。
PSA検査や直腸診、MRI検査などでどれほど前立腺がんが疑われても、実際に組織を採取して病理検査を行わなければ、前立腺がんと確定することはできません。採取した組織にがん細胞が認められて初めて、前立腺がんの診断が確定します。
また、針生検では診断と同時に、がんの悪性度も調べます。この悪性度の評価は、その後の治療方針を決める上で重要な情報となります。
針生検の目的-がんの確定と悪性度の評価
針生検には主に2つの目的があります。
前立腺がんの確定診断
第一の目的は、前立腺がんであるかどうかを確定することです。
血液検査でPSA値が基準値(一般的に4.0ng/mL)を超えている場合や、直腸診で前立腺に硬いしこりが触れる場合、MRI検査でがんが疑われる陰影が見つかった場合などに、針生検が実施されます。
採取した組織を病理医が顕微鏡で観察し、がん細胞が含まれているかどうかを判定します。がん細胞が見つかれば前立腺がんと確定され、見つからなければ経過観察となります。
がんの悪性度の評価
第二の目的は、がんが見つかった場合に、その悪性度を評価することです。
前立腺がんの悪性度は「グリーソンスコア」という指標で評価されます。採取した組織の中で最も多いがん細胞のパターンと、2番目に多いパターンをそれぞれ1点から5点で評価し、その合計点がグリーソンスコアとなります。
| グリーソンスコア | 悪性度 | 特徴 |
|---|---|---|
| 6以下 | 低い | 進行が遅い高分化型のがん |
| 7 | 中等度 | 3+4と4+3では予後が異なる |
| 8以上 | 高い | 悪性度の高い低分化型のがん |
このグリーソンスコアは、PSA値や病期(がんの広がり)とともに、治療方針を決定する重要な要素となります。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
針生検の具体的なやり方-2つのアプローチ方法
前立腺針生検には、針を刺す経路によって2つの方法があります。
経直腸的針生検
肛門から超音波検査用の器具(プローブ)を挿入し、直腸から針を刺して組織を採取する方法です。
まず、肛門から超音波プローブを挿入して前立腺の様子を観察します。超音波画像で前立腺を確認しながら、プローブの先から自動生検針を出し、必要な箇所に針を刺して組織を採取します。
直腸には痛みを感じる神経がほとんどないため、肛門を通過する際に多少の不快感はありますが、麻酔なしでも実施可能です。ただし、患者さんの希望や痛みへの不安がある場合は、局所麻酔や静脈麻酔を使用することもできます。
経会陰的針生検
会陰部(肛門と陰嚢の間の皮膚)から針を刺して組織を採取する方法です。
この方法は、経直腸的針生検と比較して、大腸菌による感染のリスクが低いという利点があります。また、前立腺の前方部分からも採取しやすいため、がんの検出漏れを減らせる可能性があります。
ただし、会陰部には痛みを感じる神経が多く分布しているため、必ず麻酔(腰椎麻酔や局所麻酔、全身麻酔など)が必要となります。
どちらの方法を選ぶか
経直腸的か経会陰的のどちらが適しているかは、がんの発生が疑われる場所、患者さんの体調や持病、医療機関の方針などを考慮して決定します。
一般的には、経直腸的針生検の方が短時間で済み、麻酔なしでも実施できるため、日帰りで行われることが多くなっています。一方、経会陰的針生検は感染リスクが低く、より広い範囲から組織を採取できますが、麻酔が必要なため1泊2日程度の入院となることが一般的です。
最新の針生検技術-MRI融合標的生検
従来の針生検は、前立腺全体から決まった位置の組織を系統的に採取する「系統的生検」が主流でした。しかし2022年4月から、より精度の高い「MRI融合標的生検」が保険適用となり、普及が進んでいます。
従来の系統的生検の課題
従来の系統的生検では、超音波画像を見ながら前立腺の決まった位置から組織を採取していました。
1990年代には6カ所程度からの採取が一般的でしたが、がんの検出率を高めるため、現在では10~15カ所から組織を採取することが標準となっています。医療機関によっては、さらに多くの箇所から採取することもあります。
しかし、この方法では超音波画像だけを頼りに針を刺すため、がんが存在する場所を正確に狙うことが難しく、採取した組織にがんが含まれない可能性がありました。実際、手術で摘出した前立腺を調べたところ、従来の系統的生検でがんを検出できた確率は約64%にとどまっていたという報告があります。
MRI融合標的生検の仕組み
MRI融合標的生検は、事前に撮影したMRI画像で前立腺がんが疑われる部位を特定し、その情報を生検時の超音波画像と融合(フュージョン)させて3Dで表示する技術です。
これにより、針を刺すべき部位を正確にナビゲーションし、ピンポイントで組織を採取できるようになりました。がんの検出率は約96%と、従来の方法と比較して大幅に向上しています。
また、1度の生検で高確率にがんを発見できるため、不要な再検査や患者さんの体への負担を減らすことが可能になりました。
MRI融合標的生検の実施方法
MRI融合標的生検では、MRI画像で特定された疑わしい部位(標的)に対して、1カ所あたり3本程度の針を刺します。さらに、標的以外の箇所からも系統的に組織を採取し、見逃しを防ぎます。
医療機関によって異なりますが、標的生検と系統的生検を合わせて、12~15カ所程度から組織を採取することが一般的です。
針生検の所要時間と入院の必要性
検査にかかる時間
麻酔を使用しない経直腸的針生検の場合、検査そのものは15~30分程度で終了します。
麻酔を使用する場合は、麻酔の準備や覚醒を待つ時間を含めて、全体で1~2時間程度かかります。経会陰的針生検で全身麻酔や腰椎麻酔を使用する場合は、さらに時間がかかることがあります。
入院の必要性
針生検は短時間で終わる検査ですが、出血や感染症などの合併症が起こる可能性があるため、医療機関によって対応が異なります。
経直腸的針生検で麻酔を使用しない場合は、日帰りで実施する施設が増えています。一方、経会陰的針生検や麻酔を使用する場合は、1泊2日程度の入院が一般的です。
入院することで、検査後の出血や発熱などの合併症の兆候を早期に発見し、適切に対応できるというメリットがあります。
針生検で起こりうる合併症とそのリスク
針生検は一般的に安全な検査ですが、以下のような合併症が起こる可能性があります。
主な合併症
| 合併症 | 症状 | 対処法 |
|---|---|---|
| 血尿 | 尿に血が混じる | 通常2~3日で自然に止まる。強い場合は点滴治療や膀胱洗浄 |
| 血精液症 | 精液に血が混じる | 数週間続くことがあるが、通常は自然に改善 |
| 直腸出血 | 肛門からの出血 | 圧迫止血で対応。稀に内視鏡による止血が必要 |
| 感染・発熱 | 38℃以上の発熱、排尿困難 | 抗生物質の投与。重症化を防ぐため早期の治療が重要 |
| 排尿困難 | 尿が出にくい | 前立腺の腫れにより一時的に起こる。カテーテル留置が必要な場合も |
感染症のリスクと予防
経直腸的針生検では、直腸から針を刺すため、大腸菌などの細菌が体内に入り、前立腺炎や敗血症を起こすリスクがあります。
このため、検査の前後には抗生物質を投与して感染を予防します。それでも、検査後に38℃以上の発熱が見られた場合は、直ちに医療機関に連絡し、適切な治療を受ける必要があります。
経会陰的針生検は、皮膚から針を刺すため、経直腸的針生検と比較して感染のリスクが低いとされています。
入院が必要となる合併症の発生率
入院治療が必要となるような重篤な合併症の発生率は、1~2%程度とされています。
ただし、適切な抗生物質の使用や、検査後の注意深い観察により、多くの合併症は早期に発見され、適切に対処されています。
針生検を受ける際の準備と注意点
検査前の準備
針生検を受ける前には、以下のような準備が必要です。
まず、血液をサラサラにする薬(抗凝固薬や抗血小板薬など)を服用している場合は、出血のリスクを減らすため、検査の数日前から一時的に中止する必要があります。ただし、これらの薬を自己判断で中止することは危険ですので、必ず主治医の指示に従ってください。
また、感染予防のため、検査の前日または当日から抗生物質の内服を開始します。
経会陰的針生検で全身麻酔や腰椎麻酔を使用する場合は、検査当日の朝から絶食となることが一般的です。
検査後の注意点
検査後は、以下の点に注意してください。
血尿や血精液症は2~3週間続くことがありますが、多くの場合は自然に改善します。ただし、尿が出にくい、強い痛みがある、38℃以上の発熱があるといった症状が現れた場合は、すぐに医療機関に連絡してください。
また、検査後数日間は、激しい運動や長時間の入浴、飲酒を避けるよう指導されることがあります。
針生検の結果が出るまでの期間
採取した組織は病理検査室に送られ、専門の病理医が顕微鏡で詳しく調べます。
検査結果が出るまでには、通常1~2週間程度かかります。この間、組織の固定、薄切、染色といった複数の処理が行われ、慎重に診断されます。
結果は次回の外来受診時に、担当医から説明されます。がんが見つかった場合は、グリーソンスコアなどの詳細な情報とともに、今後の治療方針について相談することになります。
針生検で前立腺がんが見つからなかった場合
1回目の針生検でがんが見つからなかった場合でも、PSA値が引き続き高い、MRI画像でがんが疑われるといった場合には、再度針生検が必要になることがあります。
従来の系統的生検では、がんが存在していても採取した組織に含まれない可能性が約36%あったため、再生検が必要となるケースが少なくありませんでした。
しかし、MRI融合標的生検の導入により、1回の検査でがんを検出できる確率が向上したため、不要な再検査を減らせるようになってきています。
再生検を行う場合は、前回より多くの箇所から組織を採取したり、前回とは異なる方法(経直腸から経会陰へ、あるいはその逆)を選択したりすることがあります。
針生検を受けるかどうかの判断
PSA値が基準値を超えているからといって、必ずしもすぐに針生検が必要というわけではありません。
PSA値は前立腺肥大症や前立腺炎などでも上昇するため、まずはPSA値の推移を観察したり、MRI検査を行ったりして、総合的に判断します。
針生検が推奨される場合
以下のような場合には、針生検が強く推奨されます。
PSA値が10ng/mL以上の場合は、前立腺がんの可能性が高くなります。また、PSA値がそれほど高くなくても、直腸診で硬いしこりが触れる場合や、MRI検査でがんが強く疑われる所見がある場合には、針生検が必要です。
さらに、家族に前立腺がんの患者さんがいる場合は、発症リスクが約2倍に高まるため、PSA値がやや高い段階でも針生検を検討することがあります。
患者さんの年齢と期待余命
前立腺がんは進行が比較的ゆっくりであることが多いため、高齢で期待余命が10年未満の場合には、たとえがんが見つかっても積極的な治療を行わず、経過観察を選択することもあります。
このような場合、針生検による体への負担と、得られる情報のメリットを天秤にかけて、検査を受けるかどうかを慎重に判断します。
まとめ-針生検は前立腺がんの確定診断に欠かせない検査
前立腺がんの確定診断には、針生検が必須です。
PSA検査や画像検査でどれほどがんが疑われても、実際に組織を採取して顕微鏡で確認しなければ、前立腺がんと診断することはできません。
針生検には経直腸的と経会陰的の2つの方法があり、それぞれに利点と欠点があります。また、2022年から保険適用となったMRI融合標的生検により、がんの検出率が向上し、不要な再検査を減らせるようになってきています。
検査には出血や感染症などの合併症のリスクが伴いますが、適切な予防と早期の対応により、ほとんどの場合は安全に実施できます。
針生検を受けるかどうか、どの方法を選ぶかは、PSA値、MRI検査の結果、年齢、体調、患者さんの希望などを総合的に考慮して、担当医とよく相談して決めることが大切です。
参考文献・出典情報
済生会「男性のがん罹患数1位の前立腺がん 最新の診断方法で早期治療へ」



