こんにちは。がん治療専門アドバイザー、本村ユウジです。
膀胱がんの診断を受けた患者さんやそのご家族から、「膀胱がんは再発しやすいと聞いて不安です」という相談を多く受けます。
確かに膀胱がんには他のがんとは異なる特徴があり、それを理解することが治療方針を考えるうえで重要になります。
この記事では、膀胱がんがなぜ再発しやすいのか、そのメカニズムと再発率、生存率のデータ、そして治療を考えるうえで押さえておきたいポイントについて解説します。
膀胱がんの多発性という特徴
膀胱がんの最も大きな特徴の一つが「多発性」です。つまり、1つだけ腫瘍ができるのではなく、複数の腫瘍が同時に発生することが珍しくありません。
実際の臨床では、1つの膀胱の中に親指大、小指大の腫瘍が複数できている状態がしばしば見られます。この性質は、膀胱がんの治療方針を決めるうえで非常に重要な要素となります。
なぜ膀胱部分切除術が推奨されないのか
一般的に、がん治療の基本的な考え方は、がんを患った臓器を取り除くことにあります。がん病巣が小さく、その臓器内に留まっていれば、その臓器を摘出することでがんを完全に取り去ることができるはずです。
実際、胃がんをはじめとした消化器がんや呼吸器がんでは、がん病巣を含めた臓器の部分的摘出が可能であり、一般的に行われています。ところが、膀胱がんでは「膀胱部分切除術」は、日本泌尿器科学会の診療ガイドラインをはじめ、どのガイドラインでも標準的な治療として推奨されていません。
その理由は、膀胱がん(尿路上皮がん)が「多発がん」だからです。膀胱内の上皮のどこかでがんが発生した場合、別の場所でもがんの発生が始まっていることが多いという性質があります。
空間的多発と時間的多発
膀胱がんの多発性には2つのパターンがあります。
1つ目が「空間的多発」です。これは、同時に膀胱内の複数の場所でがんが発生することを指します。したがって、目に見える腫瘍を切除しても、別の場所に小さながんが既に存在している可能性があります。
2つ目が「時間的多発」です。これは、1度発生した膀胱がんを内視鏡で切除(TUR-Bt/経尿道的膀胱腫瘍切除術)しても、時間をおいて後に腫瘍が再発するリスクが高いことを意味します。
| 多発のパターン | 説明 | 治療への影響 |
|---|---|---|
| 空間的多発 | 同時に複数の場所でがんが発生 | 部分切除では取り残しのリスクが高い |
| 時間的多発 | 治療後に別の場所でがんが再発 | 定期的な経過観察と再発予防治療が必要 |
膀胱がんの再発メカニズム
なぜこのような多発や再発が起きやすいのでしょうか。そのメカニズムには主に2つの要因があります。
がん細胞の膀胱内散布と着床
1つ目の要因は「膀胱内散布と着床」という現象です。TUR-Btなどの手術操作によって、がん細胞が組織からはがれ落ちることがあります。はがれ落ちたがん細胞は尿の中を漂い、膀胱の別の場所に着床して、そこから新たながんが発育することがあります。
この現象は手術中や手術直後に起こる可能性があるため、手術後に抗がん剤を膀胱内に注入する治療が行われることがあります。
潜在的な発がんの進行
2つ目の要因は、膀胱の他の部位でも遅れて発がんが始まっているということです。
膀胱がんの原因となる発がん物質(喫煙や化学物質など)に膀胱全体が曝露されているため、目に見える腫瘍がある場所だけでなく、正常に見える粘膜にも既に遺伝子レベルでの変化が起きている可能性があります。
このような粘膜の変化を「フィールド発がん」と呼びます。つまり、膀胱の広い範囲で発がんのリスクが高まっている状態であり、時間の経過とともに新たな腫瘍が出現しやすい環境が整っているわけです。
膀胱がんの再発率について
膀胱がんの再発率は、がんの進行度や悪性度によって異なりますが、筋層非浸潤がん(表在性がん)の場合、治療後の再発率は50%から70%程度と報告されています。
特に、以下の条件に当てはまる場合は再発リスが高いとされています。
- 腫瘍が3cm以上の大きさである
- 複数の腫瘍がある
- 悪性度(グレード)が高い
- CIS(上皮内がん)を伴っている
- 過去に再発を繰り返している
これらのリスク因子を持つ患者さんでは、より積極的な再発予防治療が必要になります。一方で、リスク因子が少ない場合は、経過観察を中心とした対応になることもあります。
再発までの期間
膀胱がんの再発は、手術後1年以内に起こることが最も多く、その後時間が経つにつれて再発のリスクは低下していきます。ただし、5年経過しても再発する可能性はあるため、長期的な経過観察が必要です。
筋層浸潤の有無が治療方針を決める
膀胱がん治療を考えるうえで、もう一つ重要なポイントが「筋層浸潤の有無」です。
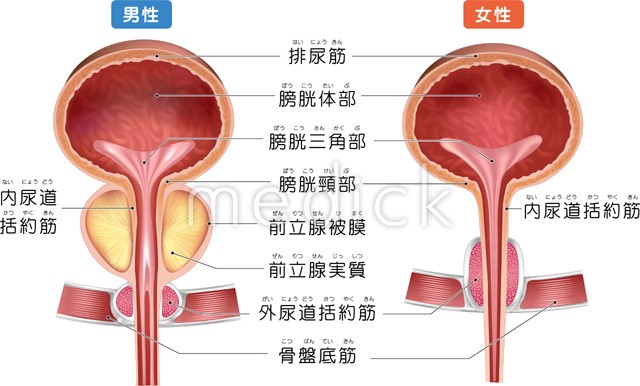
膀胱の壁は、内側から「膀胱上皮」「上皮下層」「筋層」という3つの層で構成されています。がんが筋層に達しているかどうかで、治療法や予後が大きく変わります。
筋層非浸潤がん(表在性がん)
「筋層非浸潤がん」とは、がんが膀胱の上皮層や上皮下層までに留まっており、筋層には達していない状態を指します。
このタイプのがんは比較的予後が良好であり、膀胱を温存する治療が可能です。具体的には、経尿道的膀胱腫瘍切除術(TUR-Bt)と膀胱内注入療法(抗がん剤やBCG)の組み合わせが標準治療となります。
筋層非浸潤がんの5年生存率は90%以上と報告されています。ただし、前述のように再発率は高いため、定期的な膀胱鏡検査による経過観察が欠かせません。
筋層浸潤がん
がんが筋層の中に入り込み、さらに筋層の外に広がっている状態を「筋層浸潤がん」と呼びます。
このタイプのがんは、リンパ節や他の臓器への転移リスクが高くなります。標準治療は膀胱全摘除術ですが、患者さんの状態や希望によっては、化学療法と放射線療法を組み合わせた膀胱温存療法が選択されることもあります。
筋層浸潤がんの5年生存率は、リンパ節転移がない場合で50%から70%程度、リンパ節転移がある場合は20%から30%程度と報告されています。
| がんのタイプ | 浸潤の程度 | 主な治療法 | 5年生存率の目安 |
|---|---|---|---|
| 筋層非浸潤がん | 上皮層~上皮下層 | TUR-Bt + 膀胱内注入療法 | 90%以上 |
| 筋層浸潤がん | 筋層~膀胱外 | 膀胱全摘除術または膀胱温存療法 | 50~70%(転移なし) |
再発予防治療の重要性
膀胱がん治療において、「いかに膀胱を温存するか」という課題に長年取り組まれてきました。その中で重要なのが、腫瘍をきれいに切除することと、切除後の再発を防ぐという2点です。
膀胱内注入療法
経尿道的膀胱腫瘍切除術(TUR-Bt)で腫瘍を切除した後、抗がん剤やBCG(結核ワクチン)を膀胱内に直接注入する治療が行われます。
抗がん剤の膀胱内注入は、手術によってはがれ落ちたがん細胞の着床を防ぐ目的で、手術直後に1回行われることがあります。また、再発リスクが高い場合は、数週間から数か月にわたって定期的に注入を繰り返します。
BCGは免疫力を高めることで、がん細胞を攻撃する治療法です。再発予防効果は抗がん剤よりも高いとされていますが、発熱や膀胱炎などの副作用が出やすいという特徴があります。
定期的な経過観察
再発予防治療と同じくらい重要なのが、定期的な膀胱鏡検査です。
一般的には、治療後最初の2年間は3か月ごと、その後2年間は6か月ごと、5年以降は1年ごとに膀胱鏡検査を行います。早期に再発を発見できれば、再度の内視鏡治療で対応できる可能性が高まります。
膀胱温存療法の可能性
筋層非浸潤がんでは、できる限り膀胱を温存する治療が行われてきました。一方で、筋層浸潤がんに対しては、長年、膀胱全摘除術が標準治療とされ、膀胱を残す治療は推奨されていませんでした。
しかし近年、筋層浸潤がんに対しても、放射線療法や化学療法を組み合わせて膀胱を温存しようという動きが進んでいます。
膀胱温存療法の適応条件
膀胱温存療法の対象となるのは、主に以下の条件を満たす場合です。
- 腫瘍の大きさが3cm~4cm以下
- 単発の腫瘍である
- 水腎症(尿の流れが妨げられている状態)がない
- 全身状態が良好で、化学療法と放射線療法に耐えられる
- 患者さん本人が膀胱温存を強く希望している
これらの条件を満たす場合、TUR-Btで可能な限り腫瘍を切除した後、化学療法と放射線療法を組み合わせて治療を行います。
膀胱温存療法の成績と課題
膀胱温存療法の5年生存率は、適切に選択された患者さんでは膀胱全摘除術と同等の成績が報告されています。また、膀胱の機能を残せるため、生活の質(QOL)の面では優れているという評価があります。
ただし、治療後に膀胱内に再発した場合は、最終的に膀胱全摘除術が必要になることもあります。また、放射線療法による膀胱の萎縮や出血などの晩期合併症が起こる可能性もあります。
膀胱温存療法を選択する際は、これらのメリットとデメリットを十分に理解したうえで、主治医とよく相談することが大切です。
転移した場合の治療
膀胱がんが他の臓器に転移した場合、治療の目的は延命と症状の緩和が中心となります。
転移性膀胱がんに対しては、プラチナ製剤を中心とした化学療法が行われます。代表的な治療法は、ゲムシタビン+シスプラチン療法(GC療法)やMVAC療法です。
また近年、免疫チェックポイント阻害薬(ペムブロリズマブ、ニボルマブなど)が使用できるようになり、一部の患者さんで効果を示しています。特にプラチナ製剤による化学療法後に病状が進行した場合や、プラチナ製剤が使用できない患者さんに対する選択肢となっています。
膀胱がん治療を考えるうえで大切なこと
膀胱がんの治療を考える際には、以下のポイントを押さえておくことが重要です。
再発しやすいという特徴を理解する
膀胱がんは多発性という特徴があり、治療後も再発のリスクが続きます。これは治療が失敗したということではなく、膀胱がんそのものの性質です。定期的な検査を続けることで、再発を早期に発見し、適切に対応することができます。
筋層浸潤の有無を確認する
筋層浸潤があるかないかで、治療方針や予後が大きく変わります。病理検査の結果をしっかり確認し、自分のがんがどの段階にあるのかを理解することが、治療選択の第一歩です。
再発予防治療の必要性
特に筋層非浸潤がんでは、手術だけでなく、その後の再発予防治療と定期的な経過観察が非常に重要です。医師の指示通りに膀胱内注入療法を受け、定期検査を怠らないことが、長期的な予後の改善につながります。
生活の質も考慮する
膀胱全摘除術を受けるか、膀胱温存療法を試みるかは、治療成績だけでなく、術後の生活の質も考慮して決定する必要があります。自分の価値観や生活スタイルを踏まえて、医師とよく相談することが大切です。
セカンドオピニオンの活用
治療方針に迷いがある場合は、別の医療機関でセカンドオピニオンを求めることも選択肢の一つです。複数の専門医の意見を聞くことで、より納得のいく治療選択ができる可能性があります。
参考文献・出典情報
国立がん研究センター中央病院 泌尿器・後腹膜腫瘍科 膀胱がん