現代医療では、多くの部位のがんで罹患率(病期にかかる割合)や死亡者数がわずかながら減少傾向にあります。いっぽうで前立腺がんなど高齢者に関わるがんは増えています。そして明らかな増加傾向にあるのが大腸がんです。
罹患率では近年中に肺がんは胃がんを抜いて最も高いがんになるとの予測もあります。しかし、命のリスクに直結する部位ではないため、早期に発見すれば対処しやすいという特徴もあります。
2011年の調査結果では、死亡者数はがんの中で男性は第3位、女性では1位です。罹患率もほぼ同様です。男女比は罹患率、死亡率ともに男性は女性の2倍です。
大腸がんにかかる割合は40才代から増加しはじめ、高齢になるほど高くなります。大腸がんの増加には西洋風の動物性脂肪の食事が普及したことや飲酒との関連を指摘するデータがありますが、日本では高齢化社会に入ったことが大きな要因ともいえます。
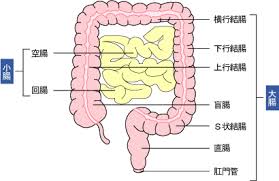
大腸は約2メートルある長い臓器ですが大腸がんが発生しやすいのは肛門に最も近い直腸とS状結腸で、これらが全体の7割を占めています。
大腸がんの検査
企業や自治体などの集団検診が1次検診として利用されることが多く、40才以上の人に年一回の受診が推奨されています。一般にこのような集団検診では便潜血検査(検便)と問診が行われます。
そこで潜血が見られると、肛門から管を挿入する大腸内視鏡検査を行う2次検診が必要になりますが、痔による出血と思い込んだり、痛くて恥ずかしいというイメージが先行し、そのまま2次検診を受けない人が多いのが課題です。
1次検診の受診率は、他のがんと同様に25%ほどですが世界的にみると欧米では80%程度なので日本はかなり低いといえます。なお、内視鏡検査で腫瘍らしきものが見つかるなどがんの疑いが生じたときはCT検査やMRI検査などが行われます。
大腸がんの進行
がんの進行度(病期、ステージ)はがんの大きさではなく、大腸の壁への深達度や周辺組織への浸潤、リンパ節への転移や肝臓・肺などほかの臓器への転移状況を調べて、総合的に診断されます。
また、大腸がんでは25%に肝臓転移がみられ、7%ほどに肺転移がありますが、進行が比較的遅いため転移先の手術を行うケースもあります。ほかのがんと比較して、ステージが高い場合でも根治的な治療ができる確率が高いのが特徴です。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
大腸がんの治療法
早期であれば肛門から挿入した大腸内視鏡で切除する方法や、開腹や腹腔鏡によって手術で腫瘍と周辺の部位を切除する方法が標準です。
進行して肝臓や肺へ転移していた場合でも、わずかな転移であれば手術をするケースもあります。いっぽう、発見が遅れて肝臓、肺、リンパ節など複数の転移がみられれば、手術をしても根治は望めないため、化学療法(抗がん剤など薬を使った治療)が主軸となります。
以上、大腸がんについての解説でした。