大腸がんの治療ガイドラインは2014年に3年半ぶりの改訂がありました。
大腸がんの治療については、従来の治療法に加えて新しい治療が行われるようになってきています。また、今回のガイドラインで治療の推奨度とエビデンスレベル(化学的根拠のレベル)の表現方法も変更されました。
【推奨度とエビデンスレベル】
・推奨度1・・・「実施する」あるいは「実施しない」ことを推奨する。
・推奨度2・・・「実施する」あるいは「実施しない」ことを提案する。
なお、エビデンスレベルはA(高い)、B(中程度)、C(低い)、D(非常に低い)の4段階に分けられています。
また、大腸がんの治療法について理解するためには、大腸がんのステージ分類を理解しておくことが重要です。おおまかに説明すると次のようになります。
●ステージ0=がんが粘膜に留まっている。
●ステージ1=がんが粘膜下層または固有筋層に留まっている。
●ステージ2=がんが固有筋層を超えて広がっている。
●ステージ3=リンパ節転移がある。
●ステージ4=他の臓器や腹膜への転移がある。
【ステージ0~ステージ3の治療法についてのガイドライン】
まずステージ0~ステージ3までの治療についてです。このステージの大腸がんに対しては、内視鏡治療と手術(外科的切除)が主軸と考えられています。
内視鏡治療の対象となるのはステージ0の粘膜がんと、ステージ1のうち「粘膜可能への軽度浸潤がん」です。これらの大腸がんで、なおかつ内視鏡で一括摘出が可能であれば内視鏡治療が標準治療として定められています。
内視鏡治療は肛門から大腸に内視鏡を入れ、腸の内側(腸管)から治療する方法です。主に次の3種類の術式があります。
・ポリペクトミー=腫瘍の茎の部分(根っこの部分)にスネアというループ状のワイヤーをかけ、高周波電流で焼き切る。
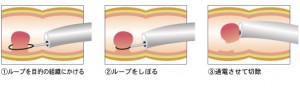
・EMR(内視鏡的粘膜切除術)=粘膜下層に液体を注入してがん腫瘍を持ち上げ、ポリペクトミーと同じ方法でワイヤーを使って焼き切る。
・ESD(内視鏡的粘膜下層剥離術)=がんの周囲や粘膜下層に液体を注入してがん腫瘍を持ち上げ、専用ナイフで切除する。
2010年版のガイドラインでは、上記のうちポリペクトミーとEMRだけが記載されていて、対象となるのは2㎝未満のがんとされていました。いっぽう2014年版では新たに保険適応となったESDが加わり、がんの大きさを問わなくなったのが大きな変更点です。なお、2014年末時点では2~5㎝までの病変がESDの保険適応となります。
【内視鏡治療ができない場合】
ステージ0~3で内視鏡治療ができない場合には、別の方法で手術が行われます。がんの深達度やリンパ節転移の有無などによってリンパ節郭清の範囲が決まります。手術には開腹手術と腹腔鏡下手術があり、近年は腹腔鏡下手術が広く行われるようになってきました。そうした現状に合わせてガイドラインも改訂されたのです。
腹腔鏡下手術が適応となるのは、結腸がんとRSがん(直腸S状がん)で、2010年版のガイドラインではステージ0と1の場合に適応するとされていましたが、2014年版ではステージに関わる記述がなくなりました。ただしステージ2、3に対してはリンパ節郭清が腹腔鏡では難しいので、手術チームの熟練度を十分に考慮するように記述されています。
また、大腸がんの中でも、直腸がんに対する腹腔鏡下手術は結腸がんやS状結腸がんとは別だと考えなければなりません。
直腸がんに対しては腹腔鏡下手術の有効性と安全性が十分に確立されていないからです。そのため臨床試験として行われることが望ましいとされています。
なお、直腸がんに関しては2014年版で「括約筋間直腸切除術(ISR)」という新たな術式の記載も加わりました。これは肛門に近い直腸がんが対象で、肛門を締める2つの括約筋のうち内肛門括約筋だけを切除するものです。この手術によって肛門近くにできたがんでも、人工肛門にせず肛門機能の温存がある程度はできるようになりました。
【ステージ2、3の場合の化学療法】
ステージ3までにおける大腸がんの治療の主軸は手術ですが、ステージ2、3の場合には手術後に補助療法として化学療法(薬を使った治療)が推奨されています。
ステージ3に関しては、再発を抑える効果が確認されていますが、ステージ2では術後化学療法の有用性は確率していません。そのためガイドラインでも「一律に術後化学療法を行う必要はない」ということになっています。
術後化学療法を実施する場合の治療期間は約6か月で、術後4~8週頃までに開始するのが望ましいとされています。
【ステージ4の治療法】
ステージ4の治療では、がんができた原発巣に対しても、転移した場合でも(肺転移などがあった場合でも)切除が可能であれば手術が行われます。切除できない場合には化学療法を中心とした治療が行われることになります。
ステージ4のうち、手術後に再発した場合や発見された時点で肝臓や肺などに転移がある場合、切除可能かどうかによって治療方針が分かれます。これは基本的に2010年版のガイドラインと同じですが、2014年版では「手術ができないために化学療法を開始した患者うち、化学療法が効いた場合は手術が可能になることがある」という表現があります。
このような治療をコンバージョンセラピーといいます。腫瘍縮小効果の高い薬(分子標的薬など新世代の薬)が登場してきたことによって実施されるようになった治療法です。従来なら化学療法を始めたら可能な限りそれを続けるしかありませんでしたが、手術をすることが可能性としてあるということです。
【大腸がんの化学療法】
ステージ4で手術が適応外である場合、体調面などで化学療法が受けられる状態であれば、化学療法が標準治療となります。化学療法で使用できる薬の種類は増えており、以前と比べて選択肢が豊富になったのは事実です。
2014版のガイドラインでは「強力な治療が適応となる患者」の治療手順と、「強力な治療が適応とならない患者」のための治療手順が新たに掲載されました。
強い治療ができない場合や副作用の問題などから強い治療を望まない場合にどうするべきか、治療方針が示されたことで現実的な対応が可能になったといえます。
なお、手術ができない進行大腸がんの化学療法では新たな分子標的薬が登場してきています。その中心が3次治療(最初に行う治療を1次治療といいます)以降に使われるスチバーガ(レゴラフェニブ)です。
このスパチーガは2014年版で新たに記述が加わりました。3次治療以降の大腸がんを対象にした臨床試験で生存期間を延長する効果(約1.4か月の延長)が確認されています。
このように新たな薬の登場によって、「これが効かなかったらおしまい」という状況にはなりにくくなりました。しかし副作用の問題や治療が長期化することによる身体的な負担、経済的な負担も新たな課題として認識する必要があります。
以上、大腸がんについての解説でした。














