子宮体がんの現状と疫学
日本における子宮体がんの罹患者数は増加傾向にあり、2020年には約1万8千人が子宮体がんと診断され、2023年には約2,900人が亡くなっています。年齢別では50~60代がピークとなっており、閉経後の女性に多いという特徴があります。
このがんの主な症状は不正出血で、90%以上の割合で見られます。そのため早期発見につながりやすく、適切な治療を受けることで良好な予後が期待できます。しかし、進行した状態で見つかる場合も少なくないため、治療の進歩が重要な意味を持ちます。
子宮体がんの発生メカニズムと分類
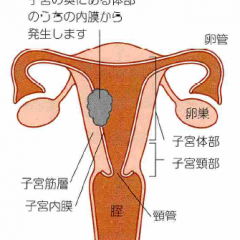
子宮体がんには、女性ホルモンであるエストロゲンが関与するタイプと、無関係に発生するタイプがあります。エストロゲンが関与するタイプは、内因性または外因性のエストロゲンが過剰状態になることによって内膜が増殖し、がん化すると考えられています。
組織型では、体がんの約8割を占めるのが類内膜腺がんです。エストロゲンが関与しない子宮体がんも20%ほどに見られ、こちらは漿液性がんや明細胞がんといった稀な組織型が多く、増殖が速く抗がん剤が効きにくいため、予後は悪いとされています。
最近では、WHO分類(第5版)により、類内膜がんをPOLE-ultramutated、MMR-deficient、p53-mutant、非特異的分子プロファイル(NSMP)に区分する、分子遺伝学的分類が採用されています。
ステージ分類と基本的な治療戦略
子宮体がんの治療では、手術が可能な場合にはまず手術を行い、手術により得られた情報に基づいて、その後の治療法を決めていきます。これは子宮体がんが子宮の奥に発生するため、手術の前に正確な進行期を判断することが難しいがんだからです。
子宮体がんの進行期分類と標準治療
| 進行期 | がんの広がり | 標準治療 |
|---|---|---|
| Ⅰa期 | がんが子宮筋層の1/2以内 | 手術(ホルモン療法が選択される場合もある) |
| Ⅰb期 | がんが子宮筋層の1/2を超えている | 手術 |
| Ⅱ期 | がんが頸部の間質に及ぶ | 手術 |
| Ⅲa期 | 子宮漿膜や卵巣卵管に広がる | 手術+術後化学療法または放射線療法 |
| Ⅲb期 | 膣や子宮周辺の組織へ広がる | 手術+術後化学療法または放射線療法 |
| Ⅲc1期 | 骨盤リンパ節に転移 | 手術+術後化学療法または放射線療法 |
| Ⅲc2期 | 大動脈周囲のリンパ節に転移 | 手術+術後化学療法または放射線療法 |
| Ⅳa期 | 膀胱や腸粘膜に広がる | 手術、放射線療法、全身化学療法 |
| Ⅳb期 | 腹腔内や鼠径リンパ節を含む遠隔転移がある | 手術、放射線療法、全身化学療法、ホルモン療法 |
手術療法の進歩と低侵襲手術
子宮体がんの基本的な手術は、「単純子宮全摘出術+両側卵巣卵管摘出術」です。多くを占める早期子宮体がん(IA期)に対しては、ロボット手術、腹腔鏡手術による、身体への負担が少ない低侵襲手術を積極的に行っています。
初診時から4週以内の手術を目標とし、先ずは病巣のある子宮と左右附属器(卵巣・卵管)のみを低侵襲手術にて摘出することをお奨めしています。これにより、退院は術後4日目の方がほとんどとなり、患者さんの負担を軽減できます。
リンパ節郭清については、ステージ1A期かつ術前の組織診断で類内膜癌グレード1か2と診断された方はリンパ節生検を行い、術中迅速病理診断でがんの転移を認めなかった場合はリンパ節郭清を省略することで、術後のリンパ浮腫の発生頻度を下げることができます。
術後リスク分類と補助療法
手術後は、病理検査の結果から再発リスクを評価します。がんの分化度や広がりなどからリスク分類を行い、リスクの高い患者さんに対しては、手術後に化学療法を行うのが一般的です。
分化度では高分化型(グレード1)、中分化型(グレード2)、低分化型(グレード3)があり、低分化で悪性度が高い傾向にあります。Ⅲ期とⅣa期の患者さんには必ず術後補助療法として化学療法が実施されます。
2024年に承認された新しい治療選択肢
進行・再発子宮体がんの一次治療における免疫療法
2024年は子宮体がん治療において画期的な年でした。2024年11月にアストラゼネカのイミフィンジ(デュルバルマブ)とリムパーザ(オラパリブ)が進行・再発の子宮体癌の治療薬として承認され、2024年12月にはMSDのキイトルーダ(ペムブロリズマブ)が進行・再発の子宮体癌に対する化学療法との併用療法で承認されました。
今回の承認により、子宮体がん患者さんはミスマッチ修復機能の状態に関係なく、初めて免疫療法を一次治療に利用できるようになります。これまで進行・再発例では化学療法が中心でしたが、免疫チェックポイント阻害薬の登場により治療選択肢が大幅に広がりました。
ミスマッチ修復機能(MMR)の重要性
ミスマッチ修復機能はDNA複製の際に生じる相補的ではない塩基対合(ミスマッチ)を修復するもので、MMR機能が低下した状態をMMR deficient(dMMR)、機能が保たれた状態をMMR proficient(pMMR)と表現しています。
dMMR細胞では腫瘍変異負荷(TMB)が高く免疫チェックポイント阻害薬が奏効しやすいといわれていますが、pMMR細胞では免疫チェックポイント阻害薬の効果は限定的とされてきました。しかし、新しい治療法により、MMRの状態に関わらず免疫療法の恩恵を受けられるようになりました。
DUO-E試験とKEYNOTE-868試験の成果
これらの承認は、大規模な臨床試験の結果に基づいています。DUO-E試験では、白金系抗悪性腫瘍剤を含む化学療法群、化学療法とデュルバルマブ併用療法の後、デュルバルマブとオラパリブによる維持療法を行うDUO-E Triplet群、デュルバルマブによる維持療法を行うDUO-E Doublet群の3群で比較検討されました。
KEYNOTE-868試験では、pMMRおよびdMMR、いずれの集団でもペムブロリズマブ群は、プラセボ群と比較し無増悪生存期間(PFS)を有意に延長しました。これにより、MMRの状態に関わらず免疫療法の有効性が証明されました。
現在使用可能な薬物療法
手術後の再発予防
リスク分類で高リスク群に該当する場合、再発予防を目的に術後補助療法として化学療法が行われます。Ⅲ期とⅣa期の患者さんには必ず実施されます。
進行・再発例の治療
2023年12月現在、子宮体がんの治療に効果があると証明されている免疫療法は、再発がんに対する免疫チェックポイント阻害薬を使用する薬物療法のみでしたが、2024年の承認により一次治療でも使用可能となりました。
現在利用可能な主な治療法は以下の通りです:
- ペムブロリズマブ+化学療法の併用療法(一次治療)
- デュルバルマブ+化学療法+維持療法(一次治療)
- ペムブロリズマブ+レンバチニブの併用療法(化学療法後増悪例)
- 従来の化学療法(ドキソルビシン、パクリタキセルなど)
妊孕性温存治療
妊娠を強く希望する場合、Ⅰa期のごく一部で、黄体ホルモンの受容体があって、薬の効果が期待できることが条件で、黄体ホルモン剤を用いたホルモン療法が行われることがあります。
ただし、この治療はがんを治すことが目的ではなく、黄体ホルモンの作用でがん増殖に関わるホルモンの作用を止めようという治療です。病変が消失している間に妊娠、出産を目指すという、リスクの高い治療であることを十分に理解する必要があります。
治療における薬物療法の効果と特徴
子宮体がんは、乳がんのようにエストロゲンが関わるタイプと、無関係に発生するタイプがありますが、薬物療法としてはホルモン療法ではなく、抗がん剤治療が中心となります。
最近、子宮体がんの1つに加えられた絨毛がんは、妊娠したときに胎盤となる絨毛細胞からできたがんで、こちらは抗がん剤がとくに効きやすいがんです。
低侵襲手術の適応と利点
近年、早期子宮体がん(IA期)に対しては、ロボット手術、腹腔鏡手術による、身体への負担が少ない低侵襲手術を積極的に行っています。これらの手術法により、入院期間の短縮や術後の回復が早くなるなど、患者さんの負担を大幅に軽減できます。
手術合併症となる下肢浮腫を出来る限り無くすため、初回手術ではリンパ節郭清をお奨めしていません。まず子宮と両側附属器の摘出を行い、病理検査の結果を見て必要に応じて後日リンパ節郭清を追加する方針が採用されています。
今後の展望と治療法の発展
もし承認されれば、2025年にはこのように変わっていると思います。HER2陽性の体がんと頸がんの二次治療以降でエンハーツが奏功するという報告がありました。今後もさらなる治療選択肢の拡大が期待されています。
免疫チェックポイント阻害薬の登場により、数十年ぶりに薬物療法の幅が広がったとされ、治療成績の向上が期待されています。特に、これまで治療選択肢が限られていた進行・再発例においても、新しい治療法の組み合わせにより予後の改善が見込まれます。
患者さんへの推奨事項
子宮体がんの診断・治療においては、以下の点が重要です:
- 好発年齢である閉経以降で不正出血が見られたら、子宮体がんを疑って婦人科で検査を行う
- 治療の基本は手術で、早期発見だと高い確率で治る
- 手術後は再発リスクに応じて抗がん剤治療や放射線治療を追加する
- 最新の免疫療法により、進行・再発例でも新たな治療選択肢が利用可能
子宮体がんは早期発見により良好な予後が期待できるがんです。不正出血などの症状がある場合は早めに婦人科を受診し、適切な検査を受けることが重要です。また、進行・再発例においても、新しい治療法の登場により治療選択肢が拡大しているため、専門医と相談しながら最適な治療方針を決定することが大切です。
参考文献・出典情報
- 子宮頸がん・子宮体がん最新治療2024-2025 / 子宮全摘 / 薬物療法 /免疫チェックポイント阻害薬など
- 子宮体がん治療ガイドライン2023年版 | 公益社団法人 日本婦人科腫瘍学会
- 子宮体がん(子宮内膜がん) 治療:[国立がん研究センター がん情報サービス 一般の方へ]
- 子宮体がんの治療について | 国立がん研究センター 東病院
- アストラゼネカのイミフィンジとリムパーザ、日本における進行または再発子宮体がんの治療薬として承認取得
- 進行・再発子宮体がんの新たな治療選択肢/AZ|医師向け医療ニュースはケアネット
- 子宮体がん 治療方針 | 国立がん研究センター 中央病院
- 数字でみる子宮体がん|おしえて 子宮体がんのコト【中外製薬】
- ペムブロリズマブ、進行再発子宮体がんの1次治療に承認/MSD|医師向け医療ニュースはケアネット
- 抗PD-1抗体/抗悪性腫瘍剤「キイトルーダ®」進行・再発の子宮体癌に対する一次療法において化学療法との併用で承認を取得 | MSD