胃がんにおけるセンチネルリンパ生検
早期胃がんのうち、がんが胃の粘膜にとどまっていれば、口から胃カメラを入れる内視鏡治療で治療ができます。
しかし、粘膜の下の粘膜下層にまでがんが進むと手術が必要になります。胃の全部か3分の2を切除し、がんが転移している可能性がある周囲のリンパ節も取り除くことになります。胃を切除すると、困るのは後遺症です。
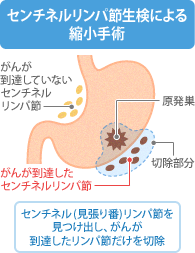
少しずつしか食べられず、早食いすると苦しくなる、下痢をしやすくなる、食後に動悸やめまいが起こる、などの症状が表れてしまいます。そこで期待されているのが、センチネルリンパ節生検です。センチネルは「見張り」の意味で、胃がんが転移する場合、がん細胞がリンパ管を通じて最初に流れ着くリンパ節のことを指します。
このリンパ節を特定し、がんが見つからなければ、その先のリンパ節にも転移がない、と判断します。切除する胃の大きさやリンパ節を減らす縮小手術で、後遺症の軽減を目指すものです。センチネルリンパ節の特定は、手術直前にがんの周囲に色素を注入、または前日に放射性同位元素を注入して行います。
センチネルリンパ節生検は、皮膚がんの一部や乳がんで普及していますが、まだ研究的な段階だといえます。特に胃がんでは慎重に行われてきました。センチネルリンパ節にがんが見つからなくても、他のリンパ節にがんが転移しているケースがあるからです。
そこで全国の12病院による臨床試験で、2008年までに登録された胃がん患者約400人に慶應大学と同じ方法で生検を行った結果、粘膜下層にとどまる早期がんで、大きさが4センチ以下なら、ほぼ正確に転移の有無を診断できることが分かりました。
今後は、この検査を行って縮小手術を行う場合と、通常の手術を行った場合とで、生存率の差を調べる必要があるといえます。
腹腔鏡下センチネルリンパ節生検
胃がん治療に関係する先進医療のひとつとして、早期胃がんに対する「腹腔鏡下センチネルリンパ節生検」があり、2012年現在で慶應義塾大学病院など9施設で行われています。
腹腔鏡下センチネルリンバ節生検とはどのような検査でしょうか。
がんが転移するときは、まずリンパ管に入って近くのリンパ節に転移するとされています。その最初に転移が及ぶリンパ節を「センチネルリンパ節」といいます。センチネルとは見張り番という意味です。センチネルリンパ節を見つけて切除して調べ、そこにがんが達していないと、その先のリンパ節は切除する必要がないだろう、と考えられています。
過去、リンパ節は「できるだけ広い範囲で切除する」ことが一般的でしたが、やみくもにリンパ節を取ることに長く疑問が呈されていました。
できるだけムダな切除をしないように、どうすればよいかと検討した結果、センチネルリンパ節に転移がなければ、それより遠いリンパ節は切除しないべきだ、と考えられたのです。
センチネルリンパ節にがんの転移がないか調べてリンパ節を切除する範囲をきちっと決めるのがセンチネルリンパ生検です。そしてその方法を開腹ではなく、体にやさしい腹腔鏡によって行うのが「腹腔鏡下センチネルリンバ節生検」です。腹腔鏡で行うため、お腹に開ける傷は1センチ程度のものが4~5か所で済みます。
この検査の方法は青色の色素を注入する「色素注入法」と、ヨードの放射性同位元素であるアイソトープを使う「アイソトープ注入法」の2つを併用して行われています。
色素注入法では、青色色素液を早期がんの周囲4~5か所に注入します。10分程度待つと青色色素はリンパ管に入り、センチネルリンパ節に到達します。その頃に胃の周辺の色素が到達したセンチネルリンパ節を探し出します。
アイソトープ注入法も行うことは同じす。ただ、アイソトープは目では確認できないのでガンマプローブを使って調べることになります。反応して音が出ることでセンチネルリンパ節を確認するのです
確認できたセンチネルリンパ節は切除して、すぐに病理でがん細胞の有無を調べ、ここにがんが到達していない場合、手術範囲をより小さくすることが可能になります。
以上、胃がんのセンチネルリンパ生検についての解説でした。




