食道がんとは何か?基本的な特徴を理解しよう
食道がんは、口から胃まで食べ物が通る管状の臓器である食道に発生するがんです。診断される数(2021年)は26,075例(男性21,150例、女性4,925例)となっており、死亡数(2023年)は10,750人(男性8,647人、女性2,103人)に達しています。
食道がんの最も大きな特徴は、男性に圧倒的に多いことです。男性が女性の6倍多く(男性:女性=6:1)という統計があり、年齢別でみると、50歳代から増加し、70歳代で最多となります。
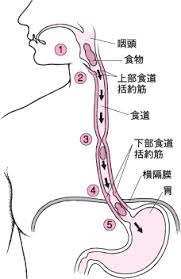
食道は長さ約25センチ、太さ約2センチの管状の臓器で、口から摂取した食べ物を胃に送る役割を担っています。この食道の壁は厚さ約4~5ミリと薄く、内側から粘膜、粘膜下層、固有筋層、外膜の4つの層で構成されています。
食道がんが治療の困難ながんとされる理由は3つあります。第1に、早期の段階でもリンパ節転移を起こしやすく、しかも遠くの部位に転移することが多いことです。粘膜がんの転移率は約10%にも及び、胃がんの粘膜がんの転移率1~2%と比較すると非常に高い数値です。
第2に、通常の検診では発見が困難なことです。一般的な上部消化管X線検査では胃がんは発見できても、食道がんの発見は困難とされています。第3に、食道は心臓、大動脈、気管支といった重要な臓器に囲まれているため、手術のリスクが高いということです。
食道がんの原因を詳しく解説
飲酒と喫煙が主要なリスク要因
食道がんの主な要因は、喫煙と飲酒です。特に日本人に多い扁平上皮がんは、これらの習慣と強い関連があることが知られています。
飲酒による食道がんのリスクについて具体的な数値を紹介すると、お酒を毎日飲んでいる人はお酒を飲まない人と比べ、食道がんが発生するリスクが2倍とされています。さらに、一回の飲酒量が多くなればなるほどそのリスクは高まり、2合以上飲む人は4.6倍高くなっています。
問題となるのは、アルコールが体内で分解される過程で生じる「アセトアルデヒド」という物質です。アセトアルデヒドは発がん性物質であり、この物質を遺伝的に代謝しにくい人は食道がんリスクが高いことが分かっています。
日本人の約40%は、アセトアルデヒドを分解する酵素の活性が低い体質を持っています。このタイプの人は「お酒を飲むとすぐに顔が赤くなる人」として識別できます。酵素活性が弱いにもかかわらず、付き合いなどで飲みはじめ、週に5日以上、一合以上飲み続けると、食道がんになるリスクは、飲まない場合に比べて約5倍になることが明らかになっています。
喫煙と飲酒の両方の習慣がある場合、リスクは相乗効果によってさらに高まります。一つの研究では、飲酒も喫煙もしない人のリスクを1とした場合、両方の習慣がある人のリスクは33倍にも及ぶという結果が示されています。
食生活における原因要因
飲み物や食べ物を熱いままとると、食道がんのリスクを上げるという報告が数多くあります。熱い食べ物を日常的に摂取していると食道が刺激を受け、細胞が変異してがん化する可能性が高くなります。
東北地方など寒い地域では熱い食べ物や飲み物を習慣的に摂るため、食道がんを発症する人が多いという特徴があります。同様に、南ブラジルやウルグアイでは熱いマテ茶を飲む習慣があり、食道がんが多く見られる地域として知られています。
栄養状態が悪い、果物・野菜をあまり摂取しない(ビタミン不足)などの食習慣も、食道がんの発生に影響していると考えられています。逆に、野菜や果物を十分に摂取することで食道がんのリスクを下げることができるという研究結果も報告されています。
日本人と欧米人における食道がんの違い
食道がんには主に2つのタイプがあり、それぞれ原因や特徴が異なります。
日本では約90%以上を占める扁平上皮がんは、胸部中央付近の食道に多く発生します。この扁平上皮がんの主な原因は飲酒と喫煙です。一方、欧米で多く、肥満、胃食道逆流症が原因となる腺がんは、日本では約10%以下と少数派でした。
しかし、近年日本でも食生活の欧米化に伴い、腺がんが増加傾向にあります。この背景には、肉食傾向の強まりによる肥満症の増加があります。肥満になると腹圧が高くなり、胃酸の食道への逆流を起こしやすくなるのです。
この「胃食道逆流症」は、胃酸によって食道の粘膜がダメージを受ける病気で、腺がんの発生につながります。また、ヘリコバクターピロリ菌の保菌者減少も関係しており、ピロリ菌を保菌していないと胃がより活発に働くため、胸やけを起こしやすくなります。
60代以上の人のピロリ菌保菌率は約80%ですが、50代、40代と年代が下がるにつれて減少し、20代では約15%まで低下しています。今後、日本の食道がんは欧米タイプの腺がんが増加すると予測されています。
食道がんの症状と早期発見の重要性
初期症状の特徴
食道がんは、初期には自覚症状がほとんどなく、飲み込みにくいなどの症状があらわれるのは、がんがある程度大きくなってからです。早期の食道がんでは、「物を飲み込むとしみるような感じがする」「のどに何となく違和感がある」といった軽微な症状しか現れません。
がんが少し進行すると、「つまる感じ」が生じ、さらに進行して発声に関係する反回神経にがんが触れるようになると、「声がかすれる」といった症状も出てきます。このような症状に気づいて受診しても、すでに進行していることが多いのが現状です。
進行時の症状
がんがさらに大きくなり食道を塞ぐようになると、水も通らなくなり、唾液も飲み込めずに戻すようになります。食べ物がつかえると食事量が減り、低栄養となって体重が減少します。3ヶ月間で5~6キログラムの体重減少があった場合は注意が必要です。
がんが食道の外に出て周囲の肺や背骨、大動脈を圧迫すると、胸の奥や背中に痛みを感じるようになります。さらに進行して気管、気管支、肺に及ぶと、むせるような咳(特に飲食物を摂取するとき)が出たり、血の混じった痰が出たりするようになります。
食道がんの予防方法
生活習慣の改善による予防
食道がんを予防するためには禁煙し、飲酒をひかえましょう。特に大量飲酒をしている人は、飲酒量を控えることで食道がんの発生予防が期待できます。
食道癌診療ガイドライン(2022年版)では、食道がん発生予防の観点から、健常者に禁煙を強く推奨しています。また禁酒や節酒も推奨しています。食道がんの治療を行った患者さんには、禁煙と禁酒の継続を強く推奨しています。
食事による予防効果
食道がんについては、野菜と果物をとることで、がんのリスクが低くなることが報告されています。厚生労働省の研究では、野菜と果物を多く食べる人ほど食道がんのリスクが低いことが分かってきました。
あまり野菜や果物を食べない人(1日170グラム以下)と比較すると、よく食べる人(1日540グラム以上)は、食道がんのリスクが約半分(52%)と大幅に低下します。また、野菜や果物を100グラム多く摂取するごとに、リスクが10%ずつ低下するという結果も出ています。
特に十字花科の野菜(キャベツ、大根、小松菜など)は、リスクを低減する効果が高いことも判明しました。これらの野菜に含まれるイソチオシアネートという成分に、制がん作用があるためと考えられています。
厚生労働省策定「健康日本21(第二次)」では、1日あたり野菜を350gとることを目標としています。果物もあわせた目安としては、野菜を小鉢で5皿分と果物1皿分を食べることで、おおよそ400gが摂取できます。
熱い飲食物の摂取を控える
飲み物や食べ物を熱いままとると、食道がんのリスクを上げるという報告が数多くあります。飲み物や食べ物が熱い場合は、少し冷まし、口の中や食道の粘膜を傷つけないようにしましょう。それにより、食道がんなどのリスクが低下することが期待できます。
食道がんの検診と早期発見
食道がんについては、現在は指針として定められているがん検診はありません。しかし、胃がん検診や人間ドックで行われる上部消化管内視鏡検査(胃カメラ)や上部消化管造影検査で発見されることがあります。
食道がんは転移しやすく、早期のがんでもリンパ節転移を起こしやすいことも分かっています。早期発見のためにも、検診や人間ドックの際に、上部消化管内視鏡検査(胃カメラ)や上部消化管造影検査(バリウム食道透視検査)を受けるようにしましょう。
特に飲酒や喫煙の習慣がある人、お酒を飲んで顔が赤くなる体質の人は、定期的な検査を受けることが重要です。気になる症状がある場合には、医療機関を早めに受診することをお勧めします。
治療の進歩と生存率の改善
5年相対生存率(2009~2011年)は41.5%(男性40.6%、女性45.9%)となっています。早期発見の方法の開発、手術方法および術後管理の進歩により、最近では食道がんの生存率は向上しています。
治療方法も進歩しており、ステージに応じて内視鏡治療、外科手術、放射線療法、化学療法を単独または組み合わせて行います。2020年3月にはがん免疫療法であるオプジーボが食道がん治療に承認されるなど、新しい治療選択肢も増えています。
まとめ:食道がんの原因を理解し予防に取り組もう
食道がんは確かに治療が困難ながんの一つですが、原因となる要因がはっきりしているため、予防が可能な疾患でもあります。禁煙、節酒、野菜・果物の積極的な摂取、熱い飲食物を避けるといった生活習慣の改善により、リスクを大幅に下げることができます。
特に飲酒や喫煙の習慣がある人、お酒で顔が赤くなる体質の人は、定期的な検診を受けることが重要です。早期発見により治療成績は大幅に改善するため、症状がなくても定期的な検査を心がけましょう。
食道がんの原因を正しく理解し、適切な予防策を実践することで、この病気から身を守ることが可能です。日々の生活習慣を見直し、健康的な生活を心がけることが、食道がん予防の第一歩となります。
参考文献・出典情報
- 食道がんの疫学・現状・危険因子 | 食道がん一般の方用サイト
https://www.esophagus.jp/public/cancer/02_epidemiology.html - 食道:[国立がん研究センター がん統計]
https://ganjoho.jp/reg_stat/statistics/stat/cancer/4_esophagus.html - 食道がん | 社会医療法人財団 石心会 川崎幸病院
https://saiwaihp.jp/visit/departments/cancertreatment/information/esophagus.php - 食道がん « がんセンター
https://shikoku-cc.hosp.jp/hospital/learn/results11/ - 食道がん | 大阪赤十字病院がん診療センター
https://www.osaka-med.jrc.or.jp/cancer2/each/cancer2.html - 食道がんはどのような人に多い? | 小野薬品 がん情報 一般向け
https://p.ono-oncology.jp/cancers/ec/01/03_data/01.html - 食道がんの原因・症状について | 国立がん研究センター
https://www.ncc.go.jp/jp/information/knowledge/esophageal/001/index.html - 科学的根拠に基づくがん予防:[国立がん研究センター がん情報サービス 一般の方へ]
https://ganjoho.jp/public/pre_scr/cause_prevention/evidence_based.html - 食道がん...野菜・果物で予防しよう|オムロン ヘルスケア
https://www.healthcare.omron.co.jp/resource/column/life/65.html - 食道がん 予防・検診:[国立がん研究センター がん情報サービス 一般の方へ]
https://ganjoho.jp/public/cancer/esophagus/prevention_screening.html














