乳がんのサブタイブによる薬物療法の選択
乳がんの薬物療法を決めるサブタイプ分類とは
こんにちは。がん専門のアドバイザー、本村ユウジです。
乳がんと診断されたあと、どのような治療を選ぶかを考える際に重要になるのが「サブタイプ分類」という考え方です。
乳がんには、ホルモン剤によるホルモン療法、抗がん剤治療、分子標的治療(抗HER2療法)の3つの薬物療法があります。これらの治療法のうち、どれを選択するかはがんの性質によって異なります。
サブタイプ分類とは、がん細胞がもつ性質によって乳がんを分類する方法です。この分類により、どの薬物療法が効果的かを予測できるようになりました。
サブタイプを決める3つの要素
サブタイプは、次の3つの要素の組み合わせで決まります。
1つ目は「ホルモン受容体」の有無です。ホルモン受容体とは、女性ホルモンが結合する受け皿のことで、女性ホルモンと結合すると増殖の指示を出します。エストロゲン受容体(ER)とプロゲステロン受容体(PgR)があります。
2つ目は「HER2タンパク」の発現状況です。HER2は細胞表面に過剰に発現することで、細胞増殖を促進する受容体です。
3つ目は「Ki-67」という細胞増殖マーカーの値です。この数値が高いと、がん細胞の増殖スピードが速いと考えられます。
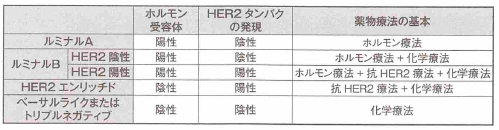
乳がんのサブタイプ分類と各タイプの特徴
これらの要素を組み合わせることで、乳がんは主に5つのサブタイプに分類されます。
| サブタイプ | ホルモン受容体 | HER2 | Ki-67 | 全体に占める割合 |
|---|---|---|---|---|
| ルミナルA型 | 陽性 | 陰性 | 低い(14%以下) | 約50% |
| ルミナルB型(HER2陰性) | 陽性 | 陰性 | 高い(14%超) | 約20% |
| ルミナルB型(HER2陽性) | 陽性 | 陽性 | - | 約10% |
| HER2陽性型 | 陰性 | 陽性 | - | 約10% |
| トリプルネガティブ型 | 陰性 | 陰性 | - | 約10% |
ルミナルA型の特徴
ホルモン受容体が陽性で、HER2が陰性、Ki-67の値が低いタイプです。乳がん患者さんの約半数がこのタイプに分類されます。
がん細胞の増殖能力が比較的低く、全般的におとなしいタイプといわれています。予後は良好で、ホルモン療法がよく効きます。
基本的にホルモン療法のみで治療を行い、抗がん剤は不要とされるケースが多いです。ただし10年以上経ってから再発することもあるため、長期間にわたる経過観察が必要です。
ルミナルB型の特徴
ルミナルB型は、ホルモン受容体が陽性という点ではルミナルA型と同じですが、がん細胞の増殖能力が高い点が異なります。
ルミナルB型には、HER2陰性のタイプとHER2陽性のタイプがあります。
HER2陰性のルミナルB型は、Ki-67の値が14%を超えるか、組織学的グレードが高いことが特徴です。ホルモン療法は効果的ですが、ルミナルA型に比べて増殖能力が高く、再発率も高いため、多くの場合ホルモン療法に加えて抗がん剤治療を追加します。
HER2陽性のルミナルB型は、ホルモン受容体とHER2のどちらも陽性であるため、ホルモン療法と抗HER2療法の両方が効果を期待できます。抗HER2療法を行う場合には、抗がん剤との併用が推奨されています。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
ルミナルAとルミナルBの違いと治療方針の決め方
ルミナルAとルミナルBを区別する最も重要な要素は、Ki-67という増殖マーカーです。
一般的にKi-67の値が14%以下の場合はルミナルA型、14%を超える場合はルミナルB型(HER2陰性)と分類されています。ただし、この基準値は施設によって20%とされることもあり、まだ完全には統一されていません。
また、Ki-67の評価には再現性の問題もあります。乳がんのがん細胞は不均一であることが特徴で、病理検査でどこを切り取り、どのくらいの範囲を調べるかによって数値が異なることがあります。実際、他の医療機関で調べた数値と自施設で調べた数値が大きく違うことはよくあります。
抗がん剤治療を追加するかどうかの判断
ルミナルA型の場合は、基本的にホルモン療法単独で治療を行い、抗がん剤は必要ないとされています。
一方、ルミナルB型(HER2陰性)の場合、全員に抗がん剤が必要というわけではありません。ホルモン療法単独でよい患者さんと、ホルモン療法と抗がん剤の両方が必要な患者さんが含まれています。
抗がん剤を追加するかどうかは、しこりの大きさ、組織学的グレード(悪性度)、腋窩リンパ節転移の数などから、微小転移のリスクを十分に評価して決めます。
リンパ節転移が多数ある場合や、しこりが大きくて部分切除を希望する場合などは、抗がん剤が必要と判断されやすくなります。一方で、判断に迷う場合は手術を先に行い、後述する遺伝子検査の結果を見て治療方針を相談することになります。
サブタイプ別の薬物療法の選び方
サブタイプが分かると、どのような治療が効果的なのかを判断することができます。
ホルモン受容体陽性(ルミナルタイプ)の場合
ホルモン受容体陽性の乳がんは、女性ホルモンの働きを抑えるホルモン療法が中心となります。
閉経前と閉経後では使う薬の種類が異なります。閉経前の場合は、卵巣機能を抑制する薬や、女性ホルモンの作用をブロックする薬を使います。閉経後の場合は、アロマターゼ阻害薬という女性ホルモンの生成を抑える薬を使います。
ホルモン療法は、術後5年間から10年間継続することが推奨されています。抗がん剤に比べて副作用は少ないとされていますが、顔のほてりや発汗、動悸など更年期障害のような症状が出る場合があります。その場合は症状を抑える薬を使ったり、薬を変更したりすることもあります。
ルミナルB型の場合は、再発リスクが高いため、ホルモン療法に加えて抗がん剤治療を行うことが多くなります。
HER2陽性の場合
HER2陽性の乳がんには、分子標的治療薬である抗HER2療法が効果的です。代表的な薬としてトラスツズマブ(ハーセプチン)があります。
現在の標準治療では、抗HER2療法は抗がん剤と併用することが推奨されています。つまり、抗がん剤+抗HER2療法という組み合わせになります。
HER2陽性タイプは、以前は予後が悪いといわれていましたが、抗HER2療法が開発されたことで治療成績が向上しました。
トリプルネガティブの場合
ホルモン受容体もHER2も陰性のトリプルネガティブタイプは、ホルモン療法も抗HER2療法も効果が期待できないため、抗がん剤治療が中心となります。
このタイプは若年層に多く、悪性度が高い傾向があります。術後3年以内に再発しやすい特徴があります。
最近では、ステージ2・3のトリプルネガティブ乳がんに対して、免疫チェックポイント阻害薬(ペムブロリズマブなど)を化学療法と併用する治療が導入され、転移再発率の低下が期待されています。
遺伝子検査で再発リスクを予測する方法
がんの遺伝子を診断して、再発のリスクをより細かく予測する検査があります。代表的なものが「オンコタイプDX」と「マンマプリント」です。
オンコタイプDXとは
オンコタイプDXは、乳がん組織に含まれる21個の遺伝子を調べ、再発スコアを0から100の数字で算出する検査です。
この検査は、ホルモン受容体陽性、HER2陰性で、リンパ節転移がないか、あっても3個以内の早期浸潤性乳がん患者さんが対象となります。
再発スコアは、18未満が「低リスク」、18以上31未満が「中間リスク」、31以上が「高リスク」として分類されます。過去の研究では、10年後の再発率は低リスクで6.8%、中間リスクで14.3%、高リスクで30.5%でした。
低リスクの場合はホルモン療法のみで治療を行い、抗がん剤は不要と判断されます。高リスクの場合は、再発予防として抗がん剤治療を追加します。
中間リスクの場合の判断は複雑です。2018年の研究では、再発スコアが11から25の中間リスク患者さんについては、原則として抗がん剤を使用しないという結論が出ています。ただし、50歳以下の女性では抗がん剤に多少の効果が認められており、個別の判断が必要です。
オンコタイプDXの保険適用について
オンコタイプDXは、2023年9月1日から公的医療保険の対象となりました。
それまでは自費診療で40万円以上の費用がかかっていましたが、保険適用後の価格は43万5000円で、3割負担の場合は約13万円となります。高額療養費制度の適用も受けられます。
この検査を受けるかどうかは、手術後に化学療法を行うかどうかの判断に迷う場合に特に有用です。検査は手術で採取した組織を使って行われ、結果が出るまでに3から4週間かかります。
マンマプリントとは
マンマプリントは、再発にかかわる70種類の遺伝子のパターンを調べることによって、手術後5年以内の遠隔転移のリスクを予測する検査です。
結果はハイリスクとローリスクの2つのグループに分かれます。
マンマプリントは、早期乳がんでリンパ節転移が3個までの患者さんが対象です。閉経の有無やホルモン受容体の陰性・陽性は問いません。
オンコタイプDXとの大きな違いは、検査に使う組織が何も加工されていない新鮮なものである必要がある点です。手術で取った組織をその場で専用のキットで採取・保存し、海外に送ります。そのため、手術を行う前のタイミングで検査を受けるかどうかを決めておく必要があります。
マンマプリントは現在も保険適用されておらず、費用は約30万円から40万円かかります。
ステージ別の再発率と予後について
乳がんの再発率や予後は、診断時のステージによって異なります。
ステージ1の再発率と治療
ステージ1は、腫瘍が2cm以下でリンパ節や他の臓器への転移がない状態です。
再発率は5%から10%以下と比較的低く、10年後の生存率は90%を超えています。適切な治療を行えば、予後は良好です。
治療は、腫瘍が比較的小さい場合は乳房部分切除術が可能です。乳房部分切除術を選択した場合には、原則として術後放射線療法を行います。サブタイプに応じて、必要な患者さんには術後薬物療法を行います。
ステージ2の再発率と治療
ステージ2は、腫瘍が2cmを超えるか、リンパ節転移が認められる状態です。
再発率は10%から20%程度とされています。5年生存率は約88%です。
ステージ2では、腫瘍の大きさや広がりによって乳房部分切除術が困難な場合、乳房全切除術を行います。サブタイプに応じた薬物療法を組み合わせることで、再発リスクを下げることができます。
サブタイプ別の再発の特徴
再発のタイミングは、サブタイプによって異なります。
HER2陽性型とトリプルネガティブ型は、治療後約2年間が再発する可能性が高い期間とされています。
一方、ルミナルA型やルミナルB型のようにホルモン受容体陽性の乳がんの場合、増殖スピードが遅いため、治療から5年以降も再発する可能性があります。10年から20年後に再発することもあるため、長期間にわたる経過観察が必要です。
抗がん剤治療における患者さんの意向
抗がん剤は、どのタイプのがんに対しても効果を期待できる反面、強い副作用が出ることもあります。
特に脱毛、吐き気、倦怠感などの副作用は、患者さんの生活の質に大きな影響を与えます。
そのため、抗がん剤治療を行うかどうかの判断には、患者さん自身の希望も重要な要素のひとつとなります。「脱毛は避けたい」などの希望がある場合は、遠慮せずに医師に伝えることが大切です。
ただし、再発リスクが高い場合や、抗がん剤の効果が明確に期待できる場合には、医師から抗がん剤治療を強く勧められることもあります。
このような時に、遺伝子検査の結果があれば、より納得した上で治療方針を決めることができます。
まとめ
乳がんの薬物療法は、「ルミナルA」「ルミナルB」「HER2陽性」「トリプルネガティブ」などのサブタイプによって決まります。
サブタイプは、ホルモン受容体、HER2、Ki-67という3つの要素の組み合わせで分類されます。
ルミナルA型とルミナルB型の最も重要な違いは、がん細胞の増殖能力です。ルミナルA型はホルモン療法のみで治療を行うことが多い一方、ルミナルB型はホルモン療法に加えて抗がん剤治療を追加することが多くなります。
抗がん剤治療を行うかどうかの判断に迷う場合は、オンコタイプDXやマンマプリントなどの遺伝子検査が参考になります。特にオンコタイプDXは2023年9月から保険適用となり、以前より受けやすくなりました。
がんと診断されたあと、どのような治療を選び、日常生活でどんなケアをしていくのかで、その後の人生は変わってきます。納得できる判断をするためには、正しい知識を持ち、医師とよく相談することが大切です。
参考文献・出典情報
- 乳がんのサブタイプ | 薬物療法の考え方 - 乳がんinfoナビ
- 乳がんのサブタイプ別治療戦略 - ファーマスタイル
- 乳がんのサブタイプ分類 - おしえて 乳がんのコト
- 最適な治療を提供し、多様なニーズにも対応 - 国立がん研究センター
- 遺伝子検査(オンコタイプDX・マンマプリント)の費用や検査の流れ - With Mi
- 乳がん遺伝子検査(オンコタイプDX)の保険適用について - たかはし乳腺消化器クリニック
- オンコタイプDXの保険収載について - 大阪ブレストクリニック
- がんの再発率ってどのくらい? - HICクリニック
- 乳がん 治療 - 国立がん研究センター がん情報サービス
- 乳がんの治療後の再発リスクと定期検査の重要性 - ピンクリボンうつのみや



