こんにちは。がん専門のアドバイザー、本村ユウジです。
大腸がんと診断され、手術が必要と言われた時、多くの患者さんが「腹腔鏡手術」という言葉を耳にされると思います。
従来の開腹手術と比べて体への負担が少ないとされる腹腔鏡手術ですが、すべての大腸がん患者さんに適応できるわけではありません。
この記事では、腹腔鏡手術がどのようなステージの大腸がんに適しているのか、具体的な手術の流れ、入院期間、メリットとデメリットについて詳しく説明します。
大腸がんにおける手術方法の選択肢
大腸がんの手術方法は、がんの進行度や位置、患者さんの全身状態によって選択されます。主な手術方法は以下の3つに分類されます。
早期の大腸がんで、がんが粘膜層にとどまっている場合や、粘膜下層への浸潤が浅い場合には、内視鏡的切除術が行われます。これは大腸内視鏡を使って、お腹を切らずにがんを切除する方法です。
しかし、多くの大腸がんは、内視鏡的切除の適応を超えた状態で見つかります。このような場合、手術の選択肢は「腹腔鏡手術」と「開腹手術」の2つが中心となります。
開腹手術は従来から行われてきた標準的な方法で、腹部を15〜20センチ程度切開し、直接目で見ながらがん病巣を切除します。一方、腹腔鏡手術は比較的新しい手術方法で、小さな穴から専用の機器を挿入して行う低侵襲手術です。
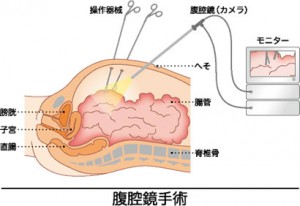
腹腔鏡手術とはどのような手術か
腹腔鏡手術は、内視鏡の一種である腹腔鏡を使用して、腹腔内の画像をモニターで確認しながら行う手術方法です。お腹を大きく切り開くことなく、小さな穴から器具を挿入して手術を行います。
この手術方法は1990年代から大腸がん治療に導入され、技術の進歩とともに適応範囲が広がってきました。現在では多くの医療機関で標準的な手術方法の一つとして確立されています。
腹腔鏡手術では、高精細なカメラで撮影された映像がモニターに拡大表示されるため、開腹手術では見えにくい細かい血管や神経、リンパ節まで詳細に観察することができます。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
腹腔鏡手術の具体的な流れと手術時間
手術前の準備
腹腔鏡手術を行う前には、通常の開腹手術と同様の検査と準備が必要です。CT検査やMRI検査で腫瘍の位置や大きさ、周囲への広がりを詳しく調べます。
手術の数日前から入院し、腸管内をきれいにするための処置が行われます。手術前日には下剤を服用し、腸の中を空にする必要があります。これは手術中の視野を確保し、感染のリスクを減らすために重要な準備です。
手術当日の流れ
手術は全身麻酔下で行われます。腹部に合計5か所程度の小さな穴をあけます。具体的には、おへその部分に1か所(約1〜1.5センチ)、その他の部分に4か所(各5〜10ミリ)の穴を開けます。
おへその穴からは腹腔鏡(カメラ)を挿入し、他の穴からは手術器具を挿入します。腹腔内をよく観察できるように、炭酸ガスを注入してお腹を膨らませます。
腹腔鏡でとらえた映像は拡大してモニターに映し出されます。執刀医はこのモニター画像を見ながら、精密な操作で腸管の切除、リンパ節の郭清を行います。
切除した腸管を体外に取り出す際には、おへその部分の穴を5センチ程度に広げることが一般的です。腸管を取り出した後、残った腸管同士をつなぎ合わせる吻合を行います。
手術時間について
腹腔鏡手術の手術時間は、がんの位置や進行度、癒着の有無などによって異なりますが、一般的には2時間半から4時間程度です。開腹手術と比較して、手術時間が若干長くなる傾向があります。
これは、モニターを見ながらの操作や、専用器具の操作に時間がかかるためですが、技術の進歩や執刀医の習熟度向上により、手術時間は年々短縮されています。
腹腔鏡手術の適応条件とステージ別の選択
ステージⅠの大腸がん
大腸がんのステージⅠは、がんが大腸壁の粘膜下層や固有筋層にとどまっており、リンパ節転移がない状態です。
内視鏡治療の適応範囲を超えた、粘膜下層への浸潤が深いステージⅠのがんに対しては、腹腔鏡手術が積極的に選択されます。この段階では腹腔鏡手術の有効性が確立されており、多くの医療機関で標準治療となっています。
ステージⅡ・Ⅲの大腸がん
ステージⅡは、がんが大腸壁を貫いて外側に出ているものの、リンパ節転移がない状態です。ステージⅢは、リンパ節転移がある状態を指します。
これらの進行したステージに対する腹腔鏡手術の有効性については、長年にわたって研究が続けられてきました。日本でも大規模な臨床研究が実施され、その結果が注目されています。
欧米で行われた複数の臨床研究では、ステージⅡ・Ⅲの大腸がんに対して、腹腔鏡手術と開腹手術の治療成績(生存率や再発率)に差がないことが報告されています。日本でも同様の結果が得られており、2025年現在、ステージⅡ・Ⅲの大腸がんに対しても腹腔鏡手術が標準的な選択肢の一つとされています。
腹腔鏡手術が適さない場合
ただし、すべての患者さんに腹腔鏡手術が適応できるわけではありません。以下のような場合には、開腹手術が選択されることがあります。
腫瘍が周囲の臓器に広く浸潤している場合や、腹腔内に高度な癒着がある場合には、腹腔鏡での操作が困難になります。また、過去に何度も腹部手術を受けている場合も、癒着のため腹腔鏡手術が難しいことがあります。
緊急手術が必要な場合(腸閉塞や穿孔を起こしている場合)も、開腹手術が選択されることが多くなります。
| ステージ | 腹腔鏡手術の適応 | 備考 |
|---|---|---|
| ステージ0(粘膜内) | 内視鏡治療が第一選択 | お腹を切らない治療 |
| ステージⅠ | 積極的に適応 | 内視鏡治療を超える場合の標準治療 |
| ステージⅡ・Ⅲ | 適応可能 | 開腹手術と同等の治療成績 |
| ステージⅣ(遠隔転移あり) | 症例により判断 | 全身状態や転移の状況による |
入院期間と術後の回復期間
標準的な入院期間
腹腔鏡手術後の入院期間は、合併症がなければ術後7日から10日程度が一般的です。これは開腹手術の入院期間(10日から14日程度)と比較して短くなっています。
手術翌日から水分摂取が開始され、問題がなければ段階的に食事が再開されます。多くの場合、術後2〜3日目には歩行が可能となり、術後4〜5日目には通常の食事が摂れるようになります。
術後の回復の流れ
手術直後は集中治療室または回復室で管理されます。痛みのコントロールには硬膜外麻酔や鎮痛剤が使用されます。
術後1日目には歩行訓練が開始されます。早期に体を動かすことで、肺炎や血栓症などの合併症を予防できます。腹腔鏡手術では創が小さいため、開腹手術と比べて早期から動きやすいという利点があります。
術後3〜4日目には、腸の動きが回復してくる時期です。ガスや便が出始めれば、回復が順調に進んでいる証拠です。
退院後は、徐々に日常生活に戻していきます。軽い家事や散歩などは退院直後から可能ですが、重いものを持つ作業や激しい運動は、術後4〜6週間は控えることが推奨されます。
社会復帰までの期間
デスクワークであれば術後2〜3週間で復帰できることが多いです。肉体労働の場合は、術後4〜6週間程度の休養が必要となることがあります。
個人差がありますので、主治医と相談しながら復帰時期を決めることが大切です。
腹腔鏡手術のメリット
身体的負担の軽減
腹腔鏡手術の最も大きなメリットは、体への負担が少ないことです。開腹手術では腹部を15〜20センチ切開する必要がありますが、腹腔鏡手術では5〜10ミリの小さな傷が4か所と、5センチ程度の傷が1か所で済みます。
傷が小さいということは、術後の痛みが軽減され、回復が早くなることを意味します。また、傷跡が目立ちにくいという美容的なメリットもあります。
術後の痛みが少ない
腹腔鏡手術後の痛みは、開腹手術と比較して明らかに少ないことが報告されています。これは傷が小さいことに加え、腹壁の筋肉をあまり傷つけないためです。
痛みが少ないことで、鎮痛剤の使用量も減らすことができ、早期からの歩行や深呼吸が可能になります。これらは術後合併症の予防にもつながります。
早期退院と社会復帰
術後の回復が早いため、入院期間が短縮できます。これは患者さんの経済的負担を軽減するだけでなく、精神的な負担も軽減します。早期に日常生活や仕事に復帰できることは、生活の質を維持する上で重要です。
腸閉塞のリスク軽減
開腹手術後には、腹腔内の癒着によって腸閉塞が起こることがあります。腹腔鏡手術では、腹腔内の操作が最小限に抑えられるため、術後の癒着が少なく、腸閉塞のリスクが低減されます。
視野の良さ(特に直腸がん)
直腸がんの手術では、骨盤という狭い空間での操作が必要になります。開腹手術では執刀医の視野が限られることがありますが、腹腔鏡手術では拡大された鮮明な画像をモニターで確認できるため、より精密な手術が可能です。
特に、直腸周囲の自律神経を温存する手術において、腹腔鏡手術の視野の良さは大きな利点となります。これにより、術後の排尿機能や性機能の温存につながります。
| 項目 | 腹腔鏡手術 | 開腹手術 |
|---|---|---|
| 創の大きさ | 5〜10mm×4か所、50mm×1か所 | 150〜200mm×1か所 |
| 術後の痛み | 比較的少ない | 比較的多い |
| 入院期間 | 7〜10日程度 | 10〜14日程度 |
| 社会復帰 | 2〜3週間(デスクワーク) | 4〜6週間(デスクワーク) |
| 術後癒着 | 少ない | 多い傾向 |
腹腔鏡手術のデメリットと注意点
手術時間の延長
腹腔鏡手術は、開腹手術と比較して手術時間が長くなる傾向があります。モニターを見ながらの繊細な操作が必要なためです。手術時間が長くなることで、全身麻酔の時間も延びることになります。
技術的な制約
腹腔鏡手術では、手術器具の動きに制限があります。開腹手術のように手で直接触れることができないため、触覚による情報が得られません。このため、執刀医には高度な技術と経験が求められます。
緊急時の対応
手術中に予期せぬ出血や合併症が発生した場合、腹腔鏡での対応が困難なケースがあります。このような場合には、開腹手術に切り替える必要があります。実際に開腹手術に移行する割合は数パーセント程度とされています。
設備と医療者の経験
腹腔鏡手術には専用の機器が必要で、執刀医やチームメンバーの十分な訓練と経験が求められます。施設によっては、経験豊富な医師が限られている場合があります。
費用について
腹腔鏡手術は保険適用となっていますが、使用する医療材料が高額なため、開腹手術と比較して医療費が若干高くなることがあります。ただし、入院期間の短縮により、トータルでの費用差は小さくなる傾向にあります。
直腸がんにおける腹腔鏡手術の位置づけ
大腸がんの中でも、特に直腸がんの手術では腹腔鏡手術の利点が際立ちます。直腸は骨盤の奥深くに位置しており、周囲には排尿や性機能に関わる自律神経が密集しています。
開腹手術では、この狭い骨盤腔内での操作が困難で、執刀医の視野も限られます。一方、腹腔鏡手術では、カメラを骨盤の奥深くまで挿入でき、拡大された鮮明な画像で微細な構造まで確認しながら手術を進めることができます。
このため、直腸がんの手術においては、腹腔鏡手術の方が開腹手術よりも精密な手術が可能であり、術後の機能温存の観点からも優れているとされています。
多くの専門医は、直腸がんの標準手術として腹腔鏡手術を推奨しており、条件が合えば積極的に選択されています。
検査から手術決定までのプロセス
大腸がんと診断され、手術が必要と判断された後、腹腔鏡手術が可能かどうかを判断するために、さまざまな検査が行われます。
まず、大腸内視鏡検査でがんの正確な位置と広がりを確認します。CT検査では、がんの深達度や周囲臓器への浸潤、リンパ節転移の有無を評価します。MRI検査は特に直腸がんの場合に有用で、周囲組織との関係を詳しく調べることができます。
これらの検査結果を総合的に評価し、腹腔鏡手術の適応があるかどうか、主治医が判断します。患者さんの年齢、全身状態、過去の手術歴なども考慮されます。
手術方法の決定には、患者さん本人の希望も重要です。腹腔鏡手術と開腹手術、それぞれのメリットとデメリットについて十分な説明を受け、納得した上で選択することが大切です。
術後の生活と定期検査
手術後は、定期的な検査で再発がないかを確認していきます。一般的には、術後3か月ごとに血液検査(腫瘍マーカー測定)を行い、半年から1年ごとにCT検査や大腸内視鏡検査を実施します。
食事については、退院後1か月程度は消化の良い食事を心がけます。その後は徐々に通常の食事に戻していくことができます。ただし、術後の腸の状態には個人差がありますので、主治医の指導に従うことが重要です。
腹腔鏡手術後は傷が小さいため、日常生活への復帰は比較的スムーズです。適度な運動は推奨されますが、術後3か月程度は腹圧がかかる重労働は避けることが勧められます。
まとめ:腹腔鏡手術の現状と今後
大腸がんにおける腹腔鏡手術は、技術の進歩と臨床研究の蓄積により、現在では標準的な手術方法の一つとして確立されています。
ステージⅠの大腸がんに対しては、内視鏡治療の適応を超える場合の第一選択として広く行われています。ステージⅡ・Ⅲに対しても、開腹手術と同等の治療成績が得られることが証明されており、適応範囲は拡大しています。
体への負担が少なく、術後の回復が早いという利点は、患者さんの生活の質を維持する上で重要です。特に直腸がんでは、視野の良さと精密な操作が可能であることから、機能温存の面でも優れています。
ただし、すべての患者さんに適応できるわけではなく、がんの進行度や患者さんの状態に応じて、開腹手術が選択されることもあります。どちらの手術方法を選択するにしても、経験豊富な医師のもとで、十分な説明を受けた上で決定することが大切です。
2025年現在も、腹腔鏡手術の技術は進化を続けており、ロボット支援下手術なども導入されています。



