子宮頸がん「扁平上皮がん」「腺がん」
こんにちは。がん専門のアドバイザー、本村ユウジです。
子宮頸がんには大きく分けて「扁平上皮がん」と「腺がん」という2つのタイプがあります。同じ子宮頸がんでも、このタイプの違いによって発見のしやすさや治療方針が異なることをご存知でしょうか。
この記事では、2026年現在の最新情報をもとに、扁平上皮がんと腺がんの違いについて詳しく解説します。
特に腺がんは近年増加傾向にあり、検診での早期発見が難しいという特徴があります。子宮頸がん検診を受ける際の参考にしていただければと思います。
子宮の構造と子宮頸部について
まず、子宮頸がんが発生する場所である子宮の構造について理解しておきましょう。
子宮は通常、鶏の卵ほどの大きさで、左右の靭帯によって骨盤内に浮かんだように固定されています。横から見ると前側には膀胱、後ろ側には直腸があります。
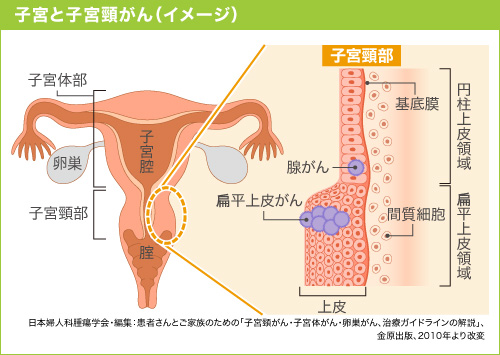
子宮は大きく「子宮頸部」と「子宮体部」の2つの部分に分けられます。子宮の入り口付近が子宮頸部、その奥が子宮体部です。子宮体部の左右には卵子の通り道となる卵管が伸び、女性ホルモンを分泌する親指大ほどの卵巣も子宮の左右に連結しています。
子宮体部は受精卵が着床して妊娠が成立すると、出産までの約10カ月間、胎児を育てる部屋の役割を果たします。上下左右に伸縮性があり、通常は縦の長さが7cm程度ですが、妊娠中は胎児が成長するにつれて30~35cmまで伸び、分娩後には収縮して元の大きさに戻ります。
また、膣につながっている子宮頸部は、分娩時に産道となり、生まれ出ていく胎児の通り道となります。
子宮頸部の上皮細胞は2種類存在します
子宮頸部の上皮はその場所によって、表面を覆っている細胞の性質が異なります。この違いが、子宮頸がんのタイプを分ける重要なポイントとなります。
子宮頸部の膣に近い部分は、「扁平上皮」という細胞が10~15層重なっています。底のほうは円形の小さい細胞で、表面にいくほど平べったい形をしています。扁平上皮は、表面を覆って保護する役目があるじょうぶな上皮です。
そしてさらに奥の子宮体部につづく部分(頸管)は、「腺上皮」という細長い円柱状の細胞が1層に並んでいます。よく見ると繊毛状からぶどうの房状の形をしています。腺上皮は頸管粘液を分泌する役目があります。
子宮頸がんが最初に発生するのは、扁平上皮と腺上皮の境界部分(扁平円柱上皮境界、SCJと呼ばれます)の粘膜だと考えられています。この境界部分は、子宮頸がんを発症させるヒトパピローマウイルス(HPV)が入り込みやすくなっているためです。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
子宮頸がんの2つのタイプ「扁平上皮がん」と「腺がん」
子宮頸がんは、これらの細胞ががん化する「扁平上皮がん」と「腺がん」の2つのタイプに大きく分けられます。
扁平上皮がんは、子宮頸部の膣に近い部分にある扁平上皮細胞に発生するがんです。一方、腺がんは子宮体部近くにある腺組織の円柱上皮細胞(腺細胞)から発生します。
どちらのタイプも、多くの場合ヒトパピローマウイルス(HPV)の感染が原因となります。ただし、腺がんの約20~30%はHPV感染と関係なく発生することも知られています。
扁平上皮がんと腺がんの割合とその変化
2026年現在、子宮頸がん全体に占める扁平上皮がんと腺がんの割合は大きく変化してきています。
| 組織型 | 以前の割合 | 現在の割合 |
|---|---|---|
| 扁平上皮がん | 約80% | 約70% |
| 腺がん | 約20% | 約30% |
以前は扁平上皮がんと腺がんの割合が8対2でしたが、最近では腺がんが増えて7対3近くになっています。一部の医療機関では腺がんの割合がさらに高く、約30%に達しているという報告もあります。
この変化には2つの理由が考えられています。
第一に、扁平上皮がんはがんになる前の異形成や上皮内がんの段階で発見されることが多く、これらはがんとしてカウントされていないことが影響しています。つまり、検診の精度向上により扁平上皮がんの前がん病変が早期に治療されているため、浸潤がんとして診断される症例の割合が相対的に減少しているのです。
第二に、原因ははっきりしていませんが、腺がんそのものの発生数も実際に増加しており、若年化している傾向もあります。国立がん研究センターのデータによると、2021年の子宮頸がん罹患者数は約10,690人で、2000年の7,868人から増加しています。この中で腺がんの占める割合が上昇しているのです。
発症年齢と好発部位の違い
扁平上皮がんと腺がんでは、好発年齢にも違いがあります。
| 項目 | 扁平上皮がん | 腺がん |
|---|---|---|
| 好発年齢 | 30~40歳代 | 35歳以降(やや遅い) |
| 発生部位 | 子宮頸部の入り口近く(膣側) | 子宮頸管の奥(頸管内) |
| 検診での発見 | 比較的容易 | 困難 |
扁平上皮がんは主に30~40歳代に多く見られますが、腺がんは35歳くらいから増えてくる傾向があり、やや発症年齢が遅い特徴があります。
また、2025年12月に発表された国立がん研究センターの国際共同研究によると、日本では若年層(20歳以上50歳未満)での子宮頸がんの罹患率が増加していることが明らかになっています。これは性交開始年齢の若年化が背景にあると考えられています。
子宮頸がんの発生部位は年齢とともに移動します
興味深いことに、子宮頸部の扁平上皮と腺上皮の境界部分は、女性ホルモンのエストロゲンの作用で、膣側から子宮側に移動することが知られています。
エストロゲンの分泌がさかんな性成熟期は境界部分が膣内にあり、検査のときにコルポスコープ(子宮膣部拡大鏡)でよく観察することができます。これにより、この時期の扁平上皮がんは比較的発見しやすくなります。
逆に、更年期になってエストロゲンの分泌が減ってくると、境界部分は頸部の内部へと入り込んでいき、目視しにくくなるため発見しづらくなります。腺がんはもともと奥にできるため、さらに見つけづらいとされています。
扁平上皮がんと腺がんの発見の違い
扁平上皮がんと腺がんでは、検診での発見のしやすさに大きな違いがあります。
扁平上皮がんの発見
扁平上皮がんは、定期的に子宮頸がん検診を受けていれば、がんになる前の異形成の段階で早期発見できます。扁平上皮がんの発生過程は比較的よく解明されており、次のような段階を経てがん化していくことがわかっています。
HPV感染→軽度異形成(CIN1)→中等度異形成(CIN2)→高度異形成(CIN3)→上皮内がん→浸潤がん
このため、細胞診による検診で異形成の段階で発見し、経過観察や早期治療によってがんへの進行を防ぐことができます。
腺がんの発見の難しさ
一方、腺がんは、ほとんどが浸潤がんに進行してから発見されています。これには複数の理由があります。
第一に、腺細胞は深いひだを形づくるように細胞が並んでいるため、そのひだの深いところにがんが発生しても、検査でその部分の細胞を的確に採取することが難しいのです。特に病変が子宮頸管内に発生すると、さらに見つけづらくなります。
第二に、腺がんは異形成や扁平上皮がんと合併することも多く、このような場合、発見されやすい扁平上皮の異常だけ指摘され、腺上皮の異常が見落とされてしまうこともあります。
第三に、初期の腺がんはコルポスコピー検査での診断も難しく、典型的な所見がはっきりしていません。前がん病変も解明されていないため、どういう段階を経て腺がんを発症するのかもよくわかっていません。
このように、現時点では腺がんを早期に発見する確実な方法が確立されていないのが実情です。
扁平上皮がんと腺がんの治療の違い
扁平上皮がんと腺がんでは、治療方針にも違いがあります。
| 治療法 | 扁平上皮がん | 腺がん |
|---|---|---|
| 手術療法 | 標準的 | より推奨される |
| 放射線療法 | 効果あり | 効果が低い傾向 |
| 化学療法 | 効果あり | 効果が低い傾向 |
| リンパ節転移 | 進行に伴って増加 | 初期から起こりやすい |
| 卵巣転移 | 約0.79% | 約5.31% |
腺がんは扁平上皮がんに比べて放射線治療や化学療法の効果が低い傾向があります。このため、特にⅠB1期、ⅠB2期、ⅡA1期の腺がんでは、手術療法が基本となります。
また、腺がんは初期の段階からリンパ節転移が起こりやすく、治療の難しいがんとされています。そのため、初期のがんでも単純子宮全摘術ではなく、リンパ節郭清を含めた広めの手術が推奨される場合があります。
特に「胃型腺がん」や「小細胞がん」といった特殊なタイプの腺がんは再発リスクが高く、妊孕性温存を希望する場合の広汎子宮頸部摘出術の適応外となります。
2026年の新しい子宮頸がん検診「HPV検査単独法」について
2024年4月より、厚生労働省の要件を満たす一部の自治体では、新しい検診方法として「HPV検査単独法」が導入されています。2026年現在、この検診方法を採用する自治体が増えてきています。
HPV検査単独法の特徴
| 項目 | 従来の細胞診 | HPV検査単独法 |
|---|---|---|
| 対象年齢 | 20歳以上 | 30~60歳 |
| 検診間隔 | 2年に1回 | 5年に1回(陰性の場合) |
| 検査内容 | 細胞の異常を検査 | HPV感染の有無を検査 |
| 陽性時の対応 | 精密検査 | 細胞診(トリアージ検査)を実施 |
HPV検査単独法では、まず子宮頸部の細胞を採取してHPVに感染しているかを調べます。HPV検査が陽性となった場合のみ、同じ検体を使って細胞診を実施します(再度の受診や費用の追加はありません)。
HPV検査が陰性であれば、次回検診は5年後となります。これにより、検診の負担が軽減され、受診率の向上が期待されています。
HPV検査単独法の意義
新しいHPV検査を用いた子宮頸がん検診では、従来の細胞診より早い段階で、子宮頸がんにかかるリスクが高い人を発見することが可能です。HPV感染から持続感染、異形成を経てがん化するまでの過程で、より早期に介入できるようになります。
ただし、HPVの感染と無関係の子宮頸がん(頸部腺がんの一部)については、細胞診やHPV検査による検診でも検出できないことに注意が必要です。
子宮頸がん検診の重要性
子宮頸がんは、定期的な検診によって前がん病変の段階で発見し、早期治療につなげることができるがんです。特に扁平上皮がんについては、検診の有効性が証明されています。
日本の子宮頸がん検診受診率は約37.7%と、米国の85%に比べてはるかに低い状況です。特に若い女性の受診率が低いことが問題となっています。
20歳以上の女性は、2年に1回(HPV検査の場合は条件により5年に1回)の子宮頸がん検診を受けることが推奨されています。不正性器出血や性交時の出血などの症状がある場合は、検診を待たずにすぐに産婦人科を受診することが大切です。
まとめ
子宮頸がんの扁平上皮がんと腺がんには、発生部位、発見のしやすさ、治療方針に違いがあります。特に腺がんは近年増加傾向にあり、検診での早期発見が難しいという課題があります。
2026年現在、新しいHPV検査単独法の導入により、より効率的な検診が可能になってきています。しかし、どのような検診方法でも完全ではなく、定期的な検診の継続が重要です。



