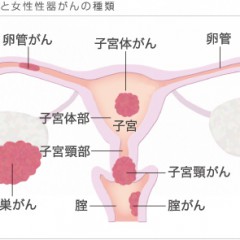
子宮がんの検査は、子宮頸がんも子宮体がんもほぼ共通しています。がん専門病院では、初診時に、細胞診断、子宮膣部拡大鏡検査(コルポスコープ検査)、経膣超音波検査(TVエコー検査)、そして、必要に応じて組織診断(細胞を採取して顕微鏡でみる診断)を行います。
細胞診断
「細胞診断」は細胞を見て、細胞や細胞の核の大きさ、形の変形の度合いを顕微鏡で評価する検査です。子宮膣部と膣壁、子宮頸管、子宮内膜の3部位を綿棒やブラシのようなものでこすり、細胞を採取してガラス板に塗り付け、顕微鏡で異常な細胞の有無を診断します。
日本では、初めに細胞検査士((イトスクリーナー)が顕微鏡で検査して、おかしいなと思うものをピックアップして「細胞診診断医」に回します。そこで最終的に細胞診断が確定します。
結果については「ベセスダ分類」といって、細胞診断から予想される病状を記載する形式が中心です。「ベセスダシステム」では、細胞診断で特に問題がなければ、「特別な異常なし(NILM)」となります。
もし、HPVに感染しているため、細胞異形を認めるが、異形成(前がん状態)までとはいえない場合は「細胞異形の評価が難しい異型扁平上皮細胞(ASC-US)」となります。従来の分類ではこれは「クラスⅡ・Ⅲa」に該当します。
軽度異形成を考える場合はLSIL=クラスⅢaです。中等度から高度の異形成や上皮内がんを考える場合はASC-H、HSILで「クラスⅢa・Ⅲb・Ⅳ」と同様です。もし、浸潤がんを考えるならば、SCCと標記して「クラスⅣ・Ⅴ」に該当します。
子宮体部についても同様で、もし「子宮内膜異型増殖症(子宮内膜が過度に増殖した状態)」を疑うとなれば、そのように記載し、旧分類では「クラスⅢ」に該当します。子宮体がんの疑いならクラスⅣ、分化度良好な子宮体がんならG1子宮内膜(腺)がんと標記し、クラスⅤに該当します。
子宮内膜(しきゅうないまく)細胞診断について
「子宮内膜細胞診断」は、細いブラシ様の器具を子宮内腔に挿入して細胞を採取します。このため、子宮膣部や頸管の細胞診断と異なり、採取時に患者さんは痛みを感じ、時には出血します。妊娠初期はもちろんのこと、それが疑われる場合には行うべきではありません(流産する危険は少ないですが、出血しやすいため)。
また採取には専門的技術が必要で、ベテランの婦人科医でも採取困難な場合があります。細胞診断の正確度は、子宮膣部のそれが96%以上であるのに対し平均的には60%以下で低いです。
つまり子宮内膜細胞診断で、がんの疑いがあると言われても、40%くらいは何でもないということがありますので、診断の難しさについて補足説明を受けることが大切です。
一方、もし子宮内膜細胞診断をしない、できないということになると、子宮内膜審査切除という組織検査が必要になります。これは通常、患者さんに軽くない痛みを与え、出血が避けられないため、安易に行いません。
医師は、この検査の必要性をよく説明し、外来で鎮痛剤座薬(ボルタレン座薬)を肛門から挿入後30分くらいしてから、ゆっくり優しく検査を実施をします。病院によっては静脈麻酔下で1~2日の入院で行うこともあります。
欧米では、採取の困難さと、診断の正確度が低いことが嫌われてこの子宮内膜細胞診断は普及していません。静脈麻酔下で子宮内膜審査切除が行われることが一般的です。
日本では不正出血を訴えて受診する場合、まずは子宮膣部、頸管の細胞診断に加えて、子宮内膜細胞診断が行われます。その結果により、子宮内膜組織診断をするシステムが確立しているのが日本の医療の特徴だといえます。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
子宮膣部拡大鏡検査(コルポスコープ検査)
細胞診断で、がんである可能性が高いと判断されると、次に内視鏡による検査を行います。この内視鏡がコルポスコープと呼ばれる拡大鏡で、子宮頸部の粘膜を拡大して、細かい部分も観察します。コルポスコープ検査は、組織診断を行うために欠かせない検査です。
子宮膣部をめん棒でこすり子宮膣部の異常のある部分を10倍くらいに拡大して観察します。異常な所見を読み取れば、その程度により、軽度異形成なのかがんなのかを推定診断できます。
子宮膣部や頸管の細胞診断で異常があるのに、病巣が子宮膣部に見えない場合には、病巣は子宮頸管あるいは子宮体部にあると疑って、子宮頸管内膜掻爬あるいは子宮体部内膜掻爬という診断を行う必要があります。
子宮頸管と子宮内膜を診るための子宮鏡検査
細胞診断で異常があるのに子宮膣部に病巣が見えないと、病巣は子宮頸管、もしくは子宮内腔にあるものと推定し、子宮鏡検査を行うことが一般化しました。
子宮内腔に突出する病像が見られ、がんの疑いがあるというような場合には、突出病巣を切除するという治療と診断を目的として、麻酔をして子宮鏡検査を行うことがあります。
ただし、子宮鏡検査では、必ずしもうまく病巣を確認できない可能性もあり、患者の苦痛も大きいことなどがあります。また、子宮鏡で診断するためには、多量の生食液で子宮内腔を還流する必要があることから、もし子宮体がんがあると、がん細胞を卵管を経て骨盤腔内に拡散させるリスクもあります。そこで、最近は子宮鏡検査はあまり行われなくなりました。
経膣超音波検査(TVエコー検査)
これは超音波で、子宮頸部の浸潤がんを画像で確認する方法です。子宮体部の内膜は月経周期に応じて増殖、成熟(分泌期に変化)、剥脱を反復しています。閉経すれば子宮内膜は薄くなり、厚さ数mmが普通です。
もし、子宮内膜がいびつに変形して見えれば、子宮体がんの可能性があります。そして、子宮体部筋層内に不規則な影が見えれば、子宮筋層浸潤が疑われます。
最近のTVエコー検査の解像力は進歩しており、患者さんの負担も軽いため、TVエコー検査は必須な検査になっています。
組織診断(子宮膣部生検、子宮頸管内膜、子宮体部内膜の掻爬診断)
細胞診断でがんの可能性が高いといっても、組織診断でがんが確認されるまでは、がんの確定診断とはいえません。組織診断は、細胞ではなく組織の一部を採取して顕微鏡で診断する方法です。この検査で、がんであるかどうかが確定します。
コルポスコープ検査で、子宮膣部に異常所見が認められる場合、その異常部位を生検鉗子(組織を採取する器具)で切り取ることを「コルポスコープ診下での生検」といいますが、「パンチ生検」ともよばれます。
もし、子宮頸管や子宮内腔の病巣が小さいと、子宮頸管や子宮内膜をこすって細胞を採取する検査ではがんが証明できないことがあります。つまり細胞診断でがんの可能性が大きいと思われても、組織診断で陰性(がんではない)ということになります。
TVエコー検査とか、MRI検査(骨盤磁気共鳴診断)なども参考にしますが、サイズが小さければ、画像には何も異常所見が映らないことも多いのが子宮がんの特徴です。
このような場合には、細胞診断を反復して行い、がんの存在が強く疑われれば、子宮を摘出せざるを得ないこともあります。まれですが、このような状態で子宮摘出した結果、子宮頸管内に予想以上のがん(子宮頸がん)が見つかり、手術(骨盤リンパ節郭清)をやり直すか、あるいは予防的な放射線治療を行う場合もあります。
以上、子宮がんの検査に関する解説でした。



