前立腺がんのホルモン療法とは
こんにちは。がん専門のアドバイザー、本村ユウジです。
前立腺がんは、男性ホルモン(アンドロゲン)の影響を受けて増殖する特徴があります。このため、多くのがんで使われる抗がん薬よりも、ホルモン療法が治療の中心となっています。
前立腺がんの治療においてホルモン療法が選択される主な状況は次の通りです。
まず、骨やリンパ節などに転移した進行性の前立腺がんで、手術や放射線療法では十分な効果が期待できない場合です。
また、がんが前立腺部にとどまっていて手術や放射線療法が適用可能な場合でも、患者さんが年齢や生活の質を考慮してホルモン療法を希望される場合があります。さらに、放射線療法の効果を高めるための補助的な治療として併用されることもあります。
ホルモン療法の目的は、前立腺がんを治すことではなく、がんの増殖や進行を抑えることにあります。これは現時点での医学的な理解に基づいた考え方です。
ホルモン療法の歴史と基本原理
ホルモン療法の始まりは、1941年にアメリカのチャールズ・ハギンズ博士が発見した治療法にさかのぼります。
博士は、前立腺がんを大きくする男性ホルモンの主な分泌源である精巣を摘出すると、前立腺がんが小さくなり、増殖や進行を抑えられることを確認しました。この画期的な発見により、博士はノーベル賞を受賞しています。
当時は精巣摘出(去勢術)が主流でしたが、現在では薬物による治療が中心となっています。ただし、精巣摘出も今日でも十分な治療効果が認められており、選択肢の一つとして残されています。
男性ホルモンは主に精巣から約95%が分泌され、残りの約5%は副腎から産生されています。精巣は脳の下垂体から血中に放出される黄体化ホルモン(LH)による制御を受けており、下垂体は脳の視床下部から黄体化ホルモン放出ホルモン(LH-RH)により制御を受けています。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
主なホルモン治療薬の種類と特徴
LH-RHアゴニスト製剤
現在の前立腺がんホルモン療法の中心となっているのがLH-RHアゴニスト製剤です。
LH-RH(黄体化ホルモン放出ホルモン)アゴニストは、LH-RHに似た構造の薬剤です。この薬を使用すると、初回投与後2~3週間は下垂体を介して精巣に作用し、一時的に男性ホルモン(テストステロン)が上昇します。これを「フレアアップ現象」と呼びます。
しかし、その後は下垂体がLH-RHアゴニストに反応しなくなり、結果として精巣からのテストステロン分泌が低下していきます。この作用により、精巣摘出と同等の効果が得られることがわかっています。
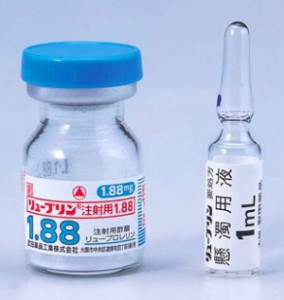
代表的な薬剤として、酢酸ゴセレリン(商品名ゾラデックス)と酢酸リュープロレリン(商品名リュープリン)が使われています。
投与方法は皮下注射で、1カ月持続型、3カ月持続型、6カ月持続型があります。患者さんの状態に応じて、適切な投与間隔が選択されます。
LH-RHアンタゴニスト製剤
2012年に承認されたデガレリクス酢酸塩(商品名ゴナックス)は、LH-RHアンタゴニスト製剤と呼ばれる薬です。
この薬は、脳の下垂体前葉にあるLH-RH受容体を直接的に阻害することで、下垂体からのLH分泌を直ちに抑制します。LH-RHアゴニストと異なり、投与初期の一時的な男性ホルモン上昇(フレアアップ現象)が起こりません。
この特徴から、骨転移が多い患者さんや、最初から男性ホルモンの分泌を速やかに抑えたほうがよい患者さんには、LH-RHアゴニストよりもアンタゴニストのほうが有用性が高い可能性があります。
また、心血管系の副作用(心筋梗塞や狭心症など)の頻度が少ないことも報告されており、心臓病の既往がある患者さんにも選択肢となります。
投与方法は皮下注射で、初回は240mgを腹部2カ所に分けて投与し、2回目以降は4週間ごとに80mgを腹部1カ所に投与します。
抗アンドロゲン薬(抗男性ホルモン薬)
精巣を取り除いたり、LH-RHアゴニスト製剤やアンタゴニスト製剤を使ったりすると、精巣から出る男性ホルモンは抑えられます。しかし、副腎から出る男性ホルモン(約5%)は抑えられません。
この副腎由来の男性ホルモンの作用を断ち切るために使われるのが抗アンドロゲン薬です。アンドロゲンとは男性ホルモンの総称です。
抗アンドロゲン薬は、男性ホルモンが前立腺細胞内の受容体に結合するのを阻害することで、男性ホルモンの作用を抑えます。
代表的な薬剤として、第一選択薬のビカルタミド(商品名カソデックス)、以前から使用されているフルタミド(商品名オダイン)、ステロイド性の酢酸クロルマジノン(商品名プロスタール)があります。これらはいずれも飲み薬です。
日本では、LH-RHアゴニストまたはアンタゴニストと抗アンドロゲン薬を併用するCAB(combined androgen blockade)療法が多く行われています。特に骨転移のある前立腺がん患者さんへの治療として、日本人を対象にした研究でCAB療法が有効であることが示されたためです。
新規アンドロゲン受容体シグナル阻害薬(ARSI)
近年、従来の抗アンドロゲン薬よりも強力な効果を持つ新規ホルモン療法薬が登場しています。これらは主に去勢抵抗性前立腺がん(ホルモン療法が効かなくなった状態)の治療に使用されますが、転移のある前立腺がんに対しては、初期治療から使用されることも増えています。
エンザルタミド(商品名イクスタンジ)は、アンドロゲン受容体への結合を阻害するだけでなく、受容体の核内移行を阻止し、受容体とDNAの結合を阻害する作用を持ちます。2014年に承認され、2020年には遠隔転移を有する前立腺がんへの適応が追加されました。
アビラテロン(商品名ザイティガ)は、アンドロゲンの合成に必要な酵素CYP17を選択的に阻害することで、アンドロゲンの生合成を抑えます。コルチゾールも阻害するため、副腎皮質ホルモンのプレドニゾロンを併用する必要があります。
アパルタミド(商品名アーリーダ)は、2019年に承認された薬で、遠隔転移を有しない去勢抵抗性前立腺がんに使用されます。
ダロルタミド(商品名ニュベクオ)も同様に、新しい世代のアンドロゲン受容体シグナル阻害薬として使用されています。
これらの新規ホルモン療法薬は、転移性ホルモン感受性前立腺がん(mHSPC)の患者さんに対して、従来のホルモン療法と併用することで、生存期間の延長が示されています。
女性ホルモン剤
女性ホルモンの一つであるエストロゲンにも、精巣摘出やLH-RHアゴニスト、アンタゴニストと同じく、男性ホルモンの分泌を抑制する働きがあります。
そのため、女性ホルモン剤(エストロゲン剤)も前立腺がんのホルモン療法の一つとして使用されています。ただし、現在では使用頻度は減少しています。
ホルモン治療薬の効果と使い分け
| 薬剤分類 | 代表的な薬剤名 | 投与方法 | 主な特徴 |
|---|---|---|---|
| LH-RHアゴニスト | ゾラデックス、リュープリン | 皮下注射(1~6カ月ごと) | 精巣摘出と同等の効果、フレアアップ現象あり |
| LH-RHアンタゴニスト | ゴナックス | 皮下注射(4週ごと) | フレアアップ現象なし、心血管系副作用が少ない |
| 抗アンドロゲン薬 | カソデックス、オダイン、プロスタール | 内服(連日) | 副腎由来の男性ホルモンも抑制、注射薬と併用 |
| 新規ARSI | イクスタンジ、ザイティガ、アーリーダ、ニュベクオ | 内服(連日) | 従来薬より強力、去勢抵抗性や転移性がんに使用 |
ホルモン療法の効果の持続期間には個人差がありますが、前立腺がんの悪性度を示すグリソンスコアの点数が高い人、腫瘍マーカーPSAが最初から高い人、すでに転移が認められる人は、比較的早期に効かなくなる傾向があります。
一方、治療を継続することで、10年以上も病気が進行しない人もいます。
ホルモン治療薬の副作用
共通する主な副作用
男性ホルモンが抑えられることによって起こる副作用として、性欲の低下、勃起障害(ED)があります。
また、女性の更年期障害に似た症状として、ホットフラッシュ(顔などに感じるのぼせ、ほてり)がよく見られます。LH-RHアゴニスト製剤を使った患者さんの3人に1人くらいに起こると報告されています。
薬剤ごとの特徴的な副作用
LH-RHアゴニスト製剤では、初回投与直後にテストステロンの一過性の上昇が起こるため、骨痛の増強や排尿困難などの症状が一時的に悪化することがあります。これを防ぐために、治療開始時には抗アンドロゲン薬を併用することがあります。
LH-RHアンタゴニスト製剤(ゴナックス)では、注射部位が赤くなったり、痛みが出るなど、注射部位反応が起こることがあります。
抗アンドロゲン薬では、肝機能障害が報告されています。抗男性ホルモン剤服用中では0.5~1%に認められ、定期的な血液検査が必要です。また、女性化乳房(乳房が張ってくること)が起こることがあり、抗男性ホルモン剤単独療法では16~71%と高率に起こります。
新規ARSI(イクスタンジ、ザイティガなど)では、高血圧、疲労感、便秘、吐き気、食欲不振、代謝異常などが報告されています。アパルタミドでは皮疹の副作用が比較的多く見られます。ザイティガでは、プレドニゾロンを併用しない場合、鉱質コルチコイド過剰による高血圧や低カリウム血症が起こることがあります。
女性ホルモン剤では、浮腫(むくみ)や女性化乳房、肝機能障害などが起こることがあります。また、血栓をつくりやすくする作用があるため、心血管系の病気を持っている患者さんが使用する場合には注意が必要です。
長期使用に伴う副作用
ホルモン療法を長期間続けると、骨粗鬆症(骨がもろくなる状態)のリスクが高まります。最初の1年で骨のミネラルが3~5%減少し、その後も緩やかにミネラルは減少します。
対策として、禁煙、アルコールやカフェインの摂取を控えること、カルシウムの豊富な食品の摂取や適度な運動を定期的に行うことが推奨されています。
貧血も起こることがあり、多くは半年以内に起こります。定期的な血液検査で早期発見に努めることが大切です。
間欠療法について
前立腺がんの内分泌療法には、間欠療法という治療法があります。
これは、LH-RHアゴニスト製剤などの薬の効果によってPSA値が低下したら、いったん薬の使用を休止するという方法です。
薬を休止してしばらくすると、低下していたPSA値が再び上昇してきます。PSA値2.0ng/mlをおよその目安として、そこまで上昇してきたら再び薬剤による治療を始めます。これを繰り返すのが間欠療法です。
薬を継続して使い続けるよりも、この方法のほうが薬の効果をより長い期間保てる可能性があると考えられており、さまざまな施設でデータが蓄積されてきています。
ただし、前立腺がんの治療効果は10年以上経たないと結論が出ないため、厳密な評価には時間を要します。
去勢抵抗性前立腺がんへの対応
ホルモン療法を続けていると、やがて治療が効かなくなることがあります。この状態を「去勢抵抗性前立腺がん(CRPC)」と呼びます。
かつては「ホルモン不応性前立腺がん」と呼ばれていましたが、研究の進展により、実際には副腎や前立腺がんそのものから分泌される微量のホルモンを利用していることがわかってきました。そのため、去勢レベルの微量のホルモンでも増殖するがんという意味で、去勢抵抗性前立腺がんと呼ばれるようになりました。
去勢抵抗性前立腺がんの治療では、新規ARSI(イクスタンジ、ザイティガ、アーリーダ、ニュベクオ)や抗がん剤(ドセタキセル、カバジタキセル)が使用されます。
また、BRCA1/2遺伝子変異がある患者さんには、PARP阻害薬(オラパリブ、タラゾパリブ)が有効です。遺伝子検査(FoundationOneやBRACAnalysis)を行い、変異がある場合には、これらの薬剤が選択肢となります。
最新の治療法の展開
2025年11月には、PSMA陽性の転移性去勢抵抗性前立腺がんに対する新たな放射性医薬品として、ルテチウムビピボチドテトラキセタン(商品名プルヴィクト静注)が日本で承認されました。
この治療は、前立腺がん細胞に多く発現するPSMA(前立腺特異的膜抗原)を標的に、放射性物質を結合させてがん細胞を攻撃する最新の分子標的治療です。
投与方法は、1回7.4GBqを6週間間隔で最大6回静脈内投与します。標準治療に抵抗性を示す転移性去勢抵抗性前立腺がんの患者さんに新たな選択肢となることが期待されています。
また、大阪大学では、アスタチン標識薬を用いたアルファ線治療の医師主導治験が進められており、今後の治療選択肢の拡大が期待されています。
治療選択のポイント
前立腺がんのホルモン療法は、がんの進行度、患者さんの年齢、全身状態、合併症の有無などを総合的に判断して選択されます。
転移のある前立腺がんに対しては、従来のホルモン療法に加えて、初期治療から新規ARSI(イクスタンジ、ザイティガなど)を併用することで、予後の改善が示されています。
また、ドセタキセルなどの抗がん剤を早期から併用するトリプレット療法(ADT + ARSI + ドセタキセル)も、比較的リスクの高い転移性ホルモン感受性前立腺がん患者さんに対して使用されることが増えています。
治療方針については、担当医とよく相談し、患者さんご自身の状況に最も適した治療法を選択することが大切です。



