子宮頸がん検診の結果を理解するために
こんにちは。がん専門のアドバイザー、本村ユウジです。
子宮頸がんは20代から30代の若い女性でも発症することがある病気です。初期には自覚症状がほとんどないため、定期的な検診を受けることが早期発見の鍵となります。
検診を受けた後、結果の通知を受け取ると、「クラス」や「ベセスダシステム」といった専門用語が並んでいて、戸惑う方も多いのではないでしょうか。
この記事では、子宮頸がん検診の細胞診結果の見方から、精密検査、最終的な診断に至るまでの流れを分かりやすく説明します。検査結果を正しく理解し、次のステップに進むための判断材料としていただければと思います。
子宮頸がん検診の基本:細胞診とは
子宮頸がん検診では、まず「細胞診」という検査を行います。これは子宮頸部を小さなブラシやヘラでこすって細胞を採取し、顕微鏡で観察する検査です。
この検査は痛みが少なく、数分で終了します。採取した細胞を専門家が顕微鏡で詳しく調べることで、がんやその前段階である異形成の有無を判定します。
日本では20歳以上の女性に対して、2年に1回の子宮頸がん検診が推奨されています。これは子宮頸がんの原因となるヒトパピローマウイルス(HPV)への感染が、性交渉の開始とともに増加するためです。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
従来のクラス分類とは
かつて日本では「日母クラス分類」と呼ばれる分類方法が使われていました。これは検査結果を5段階(クラスⅠ〜Ⅴ)で表すものでした。
| 分類 | 所見 |
|---|---|
| クラスⅠ | 正常 |
| クラスⅡ | 炎症はあるが正常細胞 |
| クラスⅢa | 軽度の異形成細胞がある |
| クラスⅢb | 高度の異形成細胞がある(前がん病変) |
| クラスⅣ | 上皮内がん(ステージ0期がんが想定される) |
| クラスⅤ | 浸潤がん(ステージⅠa期以上が想定される) |
この分類法では、クラスⅢ以上の結果が出た場合に精密検査が必要とされていました。しかし、2008年以降、より正確な判定が可能な国際標準の分類方法への移行が始まりました。
ベセスダシステムによる新しい分類
現在、日本の子宮頸がん検診では「ベセスダシステム」という国際的に標準化された分類方法が使用されています。この方式は2013年度から本格的に導入され、2026年現在では全国的に定着しています。
ベセスダシステムには以下のような特徴があります。
・標本の適正・不適正を明確に示す
・推定される病変を具体的に記載する
・HPV感染に関する知見を取り入れている
・検診の精度管理の向上が期待できる
ベセスダシステムの分類と対応方法
| 分類 | 所見 | 従来のクラス | 対応 |
|---|---|---|---|
| NILM | 異常なし | クラスⅠ・Ⅱ | 定期検診を継続(2年に1回) |
| ASC-US | 意義不明な異型扁平上皮細胞 | クラスⅡ・Ⅲa | HPV検査を実施。陽性ならコルポスコピー・組織診。陰性なら1年後に細胞診 |
| ASC-H | 高度扁平上皮内病変を疑う異型細胞 | クラスⅢa・Ⅲb | コルポスコピー・組織診を実施 |
| LSIL | 軽度扁平上皮内病変 | クラスⅢa | コルポスコピー・組織診を実施 |
| HSIL | 高度扁平上皮内病変 | クラスⅢa・Ⅲb・Ⅳ | コルポスコピー・組織診を実施 |
| SCC | 扁平上皮がん | クラスⅤ | コルポスコピー・組織診を実施 |
| AGC | 異型腺細胞 | - | コルポスコピー・組織診、場合により子宮内膜検査も実施 |
| AIS | 上皮内腺がん | - | コルポスコピー・組織診を実施 |
扁平上皮がんは子宮頸がん全体の約75〜80%を占め、腺がんは約20〜23%を占めています。
HPV検査の重要性
子宮頸がんの95%以上は、HPV(ヒトパピローマウイルス)が2年以上持続して感染していた人から発生します。HPVは性交渉によって感染するウイルスで、性交渉経験のある女性の80〜90%が一生のうちに一度は感染するといわれています。
ただし、HPVに感染したからといって、必ず子宮頸がんになるわけではありません。感染後の約80〜90%の方は2年以内に自然にウイルスが排除されます。
2024年4月からは、一部の自治体でHPV検査単独法による検診も導入されるようになりました。これは30〜60歳の女性を対象に、5年に1回の間隔で実施することが推奨されています。
細胞診でASC-USと判定された場合、HPV検査を追加で行うことで、精密検査が必要かどうかをより正確に判断できます。HPV検査が陽性の場合はコルポスコピーと組織診に進み、陰性の場合は1年後に再度細胞診を行います。
精密検査:コルポスコピーと組織診
細胞診で異常が見つかった場合、次のステップとして「コルポスコピー検査」と「組織診(生検)」を行います。
コルポスコピー検査
コルポスコピーとは、コルポスコープという拡大鏡を使って子宮頸部の表面を詳しく観察する検査です。
通常の内診と同じように膣に器具を挿入した後、酢酸溶液を子宮頸部に塗布します。正常な部分と病変部分では酢酸への反応が異なるため、病変の位置や範囲を明確に確認できます。
検査時間は5〜10分程度で、観察しながら写真撮影も行います。
組織診(生検)
コルポスコピーで病変が疑われる部分が見つかった場合、その部分から1mm四方程度の組織を数か所採取します。これを顕微鏡で詳しく調べることで、異形成の程度やがんの有無を確定診断します。
組織を採取する際に軽い痛みを感じることがありますが、多くの方は許容範囲内です。検査後は止血のためにタンポンやガーゼを挿入し、4〜5時間後に自分で抜いていただきます。
1〜2日間は少量の出血が続くことが一般的です。検査当日と翌日は激しい運動や入浴(シャワーは可)を避け、1週間は性交渉を控える必要があります。
組織診の結果は約2週間後に判明します。
組織診結果による分類:CIN分類
組織診では、病変の程度を「CIN(子宮頸部上皮内腫瘍)」という分類で表します。
| 分類 | 病変の程度 | 対応 |
|---|---|---|
| CIN1 | 軽度異形成 | 3〜6か月ごとの定期検診で経過観察。自然消失する可能性が高い |
| CIN2 | 中等度異形成 | 3〜4か月ごとの定期検診で経過観察、またはHPV型判定により治療方針を決定 |
| CIN3 | 高度異形成・上皮内がん | 円錐切除術などの治療を推奨 |
CIN1やCIN2は自然に消失することが多いため、すぐに治療せずに経過観察を選択することもあります。一方、CIN3はがんに進行するリスクが高いため、円錐切除術などの治療が推奨されます。
円錐切除術は子宮頸部を円錐状に切除する手術で、子宮本体は温存できるため、将来の妊娠・出産も可能です。ただし、早産のリスクがやや高くなる可能性があります。
さらなる検査:画像検査によるがんの評価
組織診でがんと診断された場合、または肉眼的に明らかながんが認められる場合は、がんの広がりを調べるために画像検査を行います。
主な検査には以下のものがあります。
・CT(コンピュータ断層撮影)検査:全身の断面画像を撮影し、リンパ節転移や他臓器への転移を確認
・MRI(磁気共鳴断層撮影)検査:骨盤内の詳細な画像を撮影し、がんの大きさや深達度、周囲組織への広がりを評価
・PET検査:がん細胞の活動性を調べ、転移の有無を確認
・超音波(エコー)検査:子宮や卵巣の状態を確認
これらの検査結果をもとに、子宮頸がんのステージ(病期)が決定されます。
子宮頸がんのステージ分類
子宮頸がんの進行度は、FIGO(国際産婦人科連合)が定めた分類に基づいて判定されます。日本では2020年に発行された「子宮頸癌取扱い規約 臨床編 第4版」に準拠しており、FIGO 2018年分類を採用しています。
この分類では、画像検査の結果や手術後の病理学的所見も考慮して、総合的にステージを決定します。
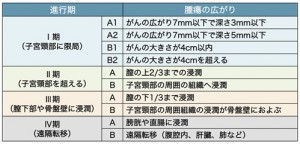
子宮頸がんのステージ分類(FIGO 2018/日産婦2020)
| ステージ | がんの広がり |
|---|---|
| 0期 | 子宮頸部の上皮内にとどまる、きわめて早期のがん(上皮内がん) |
| Ⅰ期 | がんが子宮頸部に限局している |
| ⅠA1期 | 間質浸潤の深さが3mm以下で、広がりが7mmを超えないもの |
| ⅠA2期 | 間質浸潤の深さが3mmを超えるが5mm以下で、広がりが7mmを超えないもの |
| ⅠB1期 | 子宮頸部に限局し、病巣が2cm未満のもの |
| ⅠB2期 | 子宮頸部に限局し、病巣が2cm以上4cm未満のもの |
| ⅠB3期 | 子宮頸部に限局し、病巣が4cm以上のもの |
| Ⅱ期 | がんが子宮頸部を超えて広がっているが、骨盤壁または膣壁下1/3には達していない |
| ⅡA期 | 膣壁浸潤が膣壁上2/3に限局し、子宮傍組織浸潤がないもの |
| ⅡB期 | 子宮傍組織浸潤があるが、骨盤壁には達していないもの |
| Ⅲ期 | がんが骨盤壁に達するか、膣壁浸潤が下1/3に達するか、水腎症や無機能腎を認める |
| ⅢA期 | 膣壁浸潤が下1/3に達するが、骨盤壁には達していないもの |
| ⅢB期 | 骨盤壁に達するか、水腎症や無機能腎を認めるもの |
| ⅢC1期 | 骨盤リンパ節転移があるもの |
| ⅢC2期 | 傍大動脈リンパ節転移があるもの |
| Ⅳ期 | がんが小骨盤腔を超えて広がるか、膀胱・直腸の粘膜へ明らかに浸潤している |
| ⅣA期 | 膀胱や直腸の粘膜へ浸潤している |
| ⅣB期 | 小骨盤腔を超えて、肺・肝臓などの遠隔臓器に転移している |
ステージ別の治療方針
ステージが決定されると、それに基づいて治療方針が決まります。
0期やⅠA期の早期がんでは、円錐切除術や単純子宮全摘出術などの手術療法が中心となります。将来の妊娠を希望する方には、子宮を温存する治療法も検討されます。
ⅠB期やⅡ期では、手術療法または放射線治療が選択されます。病状によっては同時化学放射線療法(放射線治療と化学療法を同時に行う治療)が推奨されることもあります。
Ⅲ期やⅣA期では、同時化学放射線療法が治療の中心となります。ⅣB期では化学療法が主な治療法となります。
ステージが早期であるほど治療の選択肢は多く、治癒率も高くなります。国立がん研究センターのデータによると、ステージ0期の5年生存率は95.3%、ステージⅠ期は95.6%と高い数値を示しています。一方、ステージⅢ期では64.7%、ステージⅣ期では26.0%まで低下します。
検診結果が「要精密検査」だった場合の心構え
子宮頸がん検診で「要精密検査」という結果が出ても、それはがんと診断されたわけではありません。実際、精密検査の対象となった方のうち、がんと診断されるのは約1〜3%です。
ほとんどの場合は良性の変化や前がん病変(CIN1〜CIN3)の段階で見つかっています。前がん病変は適切に管理することで、がんへの進行を防ぐことができます。
精密検査を受けずに放置すると、がんが進行してしまう可能性があります。「要精密検査」の通知を受け取ったら、1か月以内を目安に、コルポスコピー検査が実施できる医療機関を受診することが大切です。
定期検診の重要性
子宮頸がんは、定期的な検診によって早期発見が可能ながんです。2年に1回の検診を継続して受けることで、前がん病変の段階で発見し、がんへの進行を防ぐことができます。
細胞診で「異常なし(NILM)」と判定された方も、次回の定期検診を必ず受けることが重要です。がんは一定の大きさになるまで発見できないため、1回の検診だけでは見つからない場合もあります。
また、HPVワクチン接種を受けた方も、定期的な検診は必要です。ワクチンで予防できるHPVの型は限られており、すべての子宮頸がんを防げるわけではないためです。
検査の流れを理解して適切な対応を
子宮頸がん検診から診断に至るまでの流れをまとめると、以下のようになります。
1. 細胞診(一次検診):子宮頸部から細胞を採取し、ベセスダシステムで分類
2. HPV検査(ASC-USの場合):ハイリスクHPVの感染の有無を確認
3. コルポスコピーと組織診(精密検査):病変部を拡大観察し、組織を採取してCIN分類で判定
4. 画像検査(がんと診断された場合):CT、MRI、PETなどでがんの広がりを評価
5. ステージ決定:FIGO分類に基づいてステージを判定
6. 治療方針の決定:ステージに応じた治療法を選択
この一連の検査により、病変の状態を正確に把握し、適切な治療や経過観察の方針を立てることができます。
検査結果を正しく理解することで、不必要な不安を抱えずに、次のステップに進むことができます。わからないことがあれば、遠慮なく医師に質問し、納得して検査や治療を受けることが大切です。
参考文献・出典情報
- 国立がん研究センター がん情報サービス「子宮頸がん 予防・検診」
- 国立がん研究センター がん情報サービス「子宮頸がん 治療」
- 国立がん研究センター がん情報サービス「子宮頸がん検診について」
- 国立がん研究センター「子宮頸がんの検査・診断」
- 日本産婦人科医会「ベセスダシステム2001準拠子宮頸部細胞診報告様式の理解のために」
- 公益財団法人東京都予防医学協会「子宮がん検診」
- MSD oncology「子宮頸がんの進行期分類(ステージ)」
- 日本婦人科腫瘍学会「子宮頸癌治療ガイドライン2022年版 基本事項」
- 厚生労働省「がん検診」
- 東京都福祉局「TOKYO女子けんこう部 検査結果が要精密検査だったときは」