子宮体がんの精密検査とは
こんにちは。がん専門のアドバイザー、本村ユウジです。
子宮体がんの検診や一次検査で異常が見つかった場合、次のステップとして精密検査(二次検査)を受けることになります。
この精密検査は、本当にがんがあるのか、がんであればどのような状態なのかを詳しく調べるために実施されます。
一次検査では主に細胞を採取して調べる「細胞診」が行われますが、これだけでは確定診断には至りません。精密検査では組織を採取したり、画像診断を組み合わせたりして、より確実な診断を目指します。
検査結果によっては、さらに詳しい検査(三次検査)に進み、がんの進行度や広がりを正確に把握していきます。ここでは、子宮体がんの精密検査で実施される主な検査方法について、その内容や特徴を詳しく説明していきます。
子宮体がん精密検査の主な種類と目的
精密検査では複数の検査を組み合わせて実施することが一般的です。それぞれの検査には明確な目的があり、得られる情報も異なります。主な検査の種類と目的を整理すると以下のようになります。
| 検査名 | 主な目的 | 得られる情報 |
|---|---|---|
| 組織診 | がんの確定診断 | がん細胞の有無、がんの種類 |
| 子宮鏡検査 | 子宮内の直接観察 | 病変の位置、大きさ、形状 |
| カラードップラー検査 | 血流の状態確認 | がん特有の血流パターン |
| 腫瘍マーカー検査 | 血液検査による補助診断 | 治療効果の判定材料 |
| コルポスコピー検査 | 子宮頸部の詳細観察 | 頸部への浸潤の有無 |
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
組織診による確定診断の方法
子宮体がんの確定診断で最も重要な検査が組織診です。組織診では、子宮内膜の組織を採取して顕微鏡で詳しく調べます。細胞診では細胞の形を見るだけですが、組織診では細胞の配列や周辺組織との関係も含めて評価できるため、より正確な診断が可能になります。
子宮内膜組織診の実施方法
組織診には主に「掻爬組織診」という方法が用いられます。この検査では、キューレットと呼ばれる専用の器具を使用します。キューレットは先端がループ状や小さな匙状になった細長い器具で、これを子宮内に挿入して子宮内膜を掻き出すように組織を採取します。
近年では、吸引しながら組織を採取できる使い捨てのキューレットも開発されており、以前よりも簡便に検査を実施できるようになっています。この方法では外来でも検査を受けられることが多くなっています。
全面掻爬組織診について
より広範囲の組織を採取する必要がある場合は、全面掻爬組織診を実施します。この検査では子宮内膜全体を掻き出すように組織を採取するため、がんの広がり具合をより詳しく確認できます。
全面掻爬組織診では痛みを伴うことがあるため、静脈麻酔を使用する場合があります。麻酔を使用する場合は、日帰りではなく入院して検査を受けることもあります。入院期間は通常1泊から2泊程度です。
組織診の検査結果の見方
組織診の結果は病理医が顕微鏡で詳しく観察して判定します。がん細胞が見つかった場合、がんの種類(組織型)や悪性度(グレード)も同時に評価されます。子宮体がんの多くは類内膜腺がんというタイプですが、他にも漿液性腺がんや明細胞腺がんなどがあります。
悪性度は細胞の分化度によってグレード1からグレード3に分類されます。グレード1は分化度が高く比較的おとなしいがん、グレード3は分化度が低く進行が速い傾向があるがんとされています。
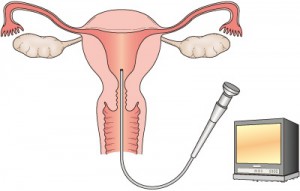
子宮鏡検査の特徴と実施方法
子宮鏡検査は、ヒステロファイバースコープという細長い管状のカメラを子宮内に挿入して、子宮内腔を直接観察する検査です。モニター画面でリアルタイムに子宮内の様子を確認できるため、病変の位置や大きさ、形状を正確に把握できます。
検査の流れと所要時間
子宮鏡検査は通常、外来で実施されます。検査台に横になり、膣から細いファイバースコープを挿入します。子宮内腔を広げて観察しやすくするため、生理食塩水や炭酸ガスを注入することがあります。
検査時間は5分から15分程度です。ほとんどの患者さんは軽度の不快感を感じる程度で、強い痛みを訴える方は少数です。ただし、子宮の入口が狭い場合や緊張が強い場合は、多少の痛みを感じることがあります。
処置用ファイバースコープの活用
ファイバースコープには観察専用のものと、処置用のものがあります。処置用のファイバースコープには、組織を採取するための鉗子を通す穴があり、観察しながら気になる部分の組織を直接採取できます。
この方法では、目で見て確認した病変部位の組織を確実に採取できるため、診断の精度が高まります。採取した組織は病理検査に提出され、詳しく調べられます。
カラードップラー検査による血流評価
カラードップラー検査は超音波検査の一種で、体内の血流の状態を視覚化できる検査です。この検査では動脈血流と静脈血流を区別して観察できます。
がん特有の血流パターンとは
がん組織は成長のために豊富な血流を必要とします。そのため、がんがある部位では正常な組織とは異なる血流パターンが見られます。カラードップラー検査では、この特徴的な血流パターンを検出できます。
具体的には、がん組織では血管が不規則に増生し、血流速度が速く、血管抵抗が低いという特徴が見られます。これらの所見を総合的に評価して、がんの可能性を判断します。
検査の実施方法と痛みについて
カラードップラー検査は、通常の経腟超音波検査と同じ方法で実施されます。膣から超音波プローブを挿入して子宮や卵巣を観察します。痛みはほとんどなく、検査時間は10分程度です。
この検査だけでがんを確定診断することはできませんが、組織診などの他の検査結果と組み合わせることで、診断の参考情報として活用されます。
腫瘍マーカー検査の役割と限界
腫瘍マーカー検査は血液検査の一つで、がん細胞が血液中に放出する特定の物質を測定します。子宮体がんでは主にCA125とCA19-9という二つの腫瘍マーカーが使用されます。
CA125とCA19-9の特徴
CA125は卵巣がんの腫瘍マーカーとして知られていますが、子宮体がんでも上昇することがあります。特に進行した子宮体がんや漿液性腺がんでは高値を示すことが多いです。
CA19-9は消化器がんでよく使われる腫瘍マーカーですが、子宮体がんでも上昇することがあります。ただし、これらのマーカーは感度があまり高くなく、早期の子宮体がんでは正常値のままであることも少なくありません。
腫瘍マーカーが上昇する他の病気
腫瘍マーカーの数値は、がん以外の病気でも上昇することがあります。CA125の場合、子宮内膜症、妊娠、腹膜炎、胸膜炎、肝硬変などでも高値を示すことがあります。CA19-9も急性膵炎や胆道疾患などで上昇します。
そのため、腫瘍マーカーの数値が高いからといって必ずがんがあるとは限りませんし、逆に正常値だからといってがんがないとも断言できません。腫瘍マーカーはあくまで参考値として位置づけられています。
治療効果判定における活用
診断時には限定的な役割しか果たせない腫瘍マーカーですが、治療効果の判定では有用な場合があります。治療前に高値だった腫瘍マーカーが治療後に低下すれば、治療が効果を示していると判断できます。
また、治療後の経過観察中に腫瘍マーカーが再び上昇した場合は、再発の可能性を疑う手がかりになります。このように、同じ患者さんの数値の変化を追跡することで、病気の状態を把握する材料として活用されます。
コルポスコピー検査の実施目的
コルポスコピー検査は、膣拡大鏡を使用して子宮の入口(子宮頸部)を拡大して観察する検査です。子宮体がんは子宮の奥にできるがんですが、進行すると子宮頸部にも広がることがあるため、この検査が実施されます。
検査の具体的な手順
検査は診察台に横になった状態で行われます。膣に器具(膣鏡)を挿入して子宮頸部を露出させ、コルポスコープという拡大鏡のついたカメラで観察します。まず通常の状態で観察した後、酢酸液を塗布してさらに詳しく調べます。
酢酸液を塗布すると、異常な細胞が増殖している部分が白く変色するため、病変を見つけやすくなります。白く変色した部分があれば、その場所から組織を採取して病理検査に提出します。
検査時の痛みと所要時間
コルポスコピー検査自体に痛みはほとんどありません。ただし、組織を採取する際には軽い痛みや出血を伴うことがあります。検査全体の所要時間は10分から15分程度です。
検査後は少量の出血が続くことがありますが、通常は数日で止まります。検査当日の入浴は避け、シャワーのみにすることが推奨されます。
精密検査にかかる費用について
精密検査の費用は、実施する検査の種類や組み合わせによって異なります。健康保険が適用されるため、実際の窓口負担は3割となります。
| 検査項目 | 保険点数の目安 | 3割負担時の概算費用 |
|---|---|---|
| 子宮内膜組織診 | 1,500点前後 | 4,500円前後 |
| 子宮鏡検査 | 2,000点前後 | 6,000円前後 |
| カラードップラー検査 | 350点前後 | 1,050円前後 |
| 腫瘍マーカー検査(2項目) | 200点前後 | 600円前後 |
| コルポスコピー検査 | 450点前後 | 1,350円前後 |
複数の検査を同日に実施する場合、初診料や再診料、検査説明料などが加わります。全面掻爬組織診で入院が必要な場合は、入院基本料や麻酔料なども加算されるため、総額は2万円から3万円程度になることがあります。
検査結果が出るまでの期間
精密検査の結果が出るまでの期間は、検査の種類によって異なります。血液検査や超音波検査の結果は比較的早く、当日または数日以内に説明を受けられることが多いです。
一方、組織診の結果は病理医が顕微鏡で詳しく観察して判定するため、1週間から2週間程度かかります。施設によっては外部の病理検査センターに委託している場合があり、その場合はさらに時間がかかることもあります。
検査結果は通常、外来の診察で医師から直接説明を受けます。結果説明の際には、今後の治療方針についても話し合われることが多いため、家族と一緒に受診することをお勧めします。
精密検査後の流れと三次検査
精密検査でがんと確定診断された場合、次のステップとして三次検査に進みます。三次検査の目的は、がんがどの程度進行しているか、他の臓器に転移していないかを調べることです。
三次検査の主な内容
三次検査では、主にMRI検査、CT検査、PET-CT検査などの画像検査が実施されます。MRI検査では子宮内のがんの広がりや子宮筋層への浸潤の程度を詳しく評価できます。CT検査では骨盤内リンパ節への転移や、肺や肝臓などの遠隔転移の有無を確認します。
PET-CT検査は、がん細胞が糖を多く取り込む性質を利用した検査で、全身のがんの広がりを一度に調べられます。ただし、すべての施設で実施できるわけではなく、病期の診断に必要と判断された場合に実施されます。
病期分類と治療方針の決定
三次検査の結果をもとに、がんの進行度を示す病期(ステージ)が決定されます。子宮体がんの病期はI期からIV期まであり、I期が最も早期、IV期が最も進行した状態です。
病期が確定すると、それに基づいて具体的な治療方針が決まります。早期であれば手術が第一選択となることが多く、進行している場合は手術に加えて化学療法や放射線療法を組み合わせた治療が検討されます。
精密検査を受ける際の注意点
精密検査を受ける際には、いくつか注意しておくべき点があります。まず、組織診を受ける場合は、検査後に少量の出血が続くことがあるため、ナプキンを準備しておくとよいでしょう。
また、検査当日は車の運転を控えることが推奨される場合があります。特に麻酔を使用する検査では、検査後に意識がはっきりしない時間があるため、公共交通機関を利用するか、家族に送迎してもらうことが安全です。
検査前の食事制限について
多くの精密検査では特別な食事制限は必要ありませんが、全面掻爬組織診で静脈麻酔を使用する場合は、検査前の数時間は絶飲食となります。具体的な指示は医療機関から事前に説明されるため、必ず従うようにしてください。
腫瘍マーカー検査など血液検査を受ける場合も、基本的には食事の影響は少ないですが、施設によっては空腹時の採血を指示されることがあります。
検査後の生活上の注意
組織診を受けた後は、感染予防のため数日間は入浴を避けてシャワーのみにします。性交渉も1週間程度は控えることが推奨されます。激しい運動も出血を増やす可能性があるため、検査後数日は安静を保つことが望ましいです。
検査後に強い腹痛や多量の出血、発熱などがあれば、感染や合併症の可能性があるため、すぐに医療機関に連絡しましょう。



