肺がんの胸腔鏡検査とは
胸腔鏡検査は、肺がんの診断において重要な役割を果たす内視鏡を使った検査方法です。咳などの症状が続いて受診したときは、多くの場合、まず胸部X線検査を行います。その検査で肺がんが疑われた場合には、胸部CT検査を行います。異常が見つかった場合には、肺がんが疑われる部位の細胞や組織を採取して病理検査を行います。痰の検査や気管支鏡による組織採取でもがんの有無がはっきりしない場合に、より精密な診断のために胸腔鏡検査が実施されます。
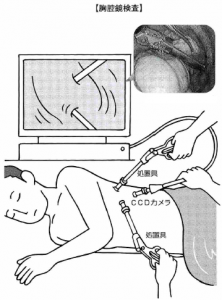
胸腔鏡検査は、先端にCCDカメラが付いた内視鏡を胸腔内に挿入し、直接肺や胸膜の状態を観察する検査です。2025年現在では、医療技術の進歩により、従来よりもさらに高画質で鮮明な画像が得られるようになっています。また、検査用の胸腔鏡のサイズも小型化が進み、患者さんの負担がより軽減されています。
胸腔鏡検査の具体的な進め方
胸腔鏡検査は通常、全身麻酔で行われますが、最近では検査目的の場合に限り、局所麻酔での実施も可能になってきています。検査の手順は以下の通りです。
まず、胸部の3か所に1cm程度の小さな穴を開けます。ここから胸腔鏡と呼ばれるカメラ付きの細い管と、組織を採取するための器具を挿入します。手術中は直接患部を見ることができないため、ビデオカメラで撮影した映像をモニターで確認しながら検査を進めます。
検査時間は通常30分から1時間程度で、必要に応じて組織の一部を採取します。採取した組織は病理検査に回され、がん細胞の有無や種類が詳しく調べられます。
2025年における技術的進歩
2025年現在、胸腔鏡検査の技術は著しく進歩しています。胸腔鏡手術は胸部の皮膚を数カ所小さく切って、肋骨と肋骨の間から胸腔鏡や手術器具を挿入。カメラで映し出された胸の中の映像を見ながら行う手術です。最新の4K高解像度カメラや3D画像技術の導入により、より精密な診断が可能になっています。
また、単孔式胸腔鏡下手術とは、文字通り1つの傷の下に手術を行う最新かつ最も低侵襲な胸腔鏡下手術です。これにより、従来の複数の切開創よりもさらに小さな侵襲で検査が行えるようになっています。
胸腔鏡検査のメリットとデメリット
メリット
胸腔鏡検査の最大のメリットは、開胸手術に比べて体への負担が少ないことです。具体的には以下のような利点があります。
| 項目 | 従来の開胸検査 | 胸腔鏡検査 |
|---|---|---|
| 切開の大きさ | 20-30cm | 1cm程度×3か所 |
| 術後の痛み | 強い | 軽度 |
| 入院期間 | 1-2週間 | 3-7日程度 |
| 社会復帰までの期間 | 4-6週間 | 2-3週間 |
切開が小さいため、傷の治りが早く、感染のリスクも低減されます。また、美容的な面でも、目立つ傷跡が残りにくいという利点があります。
デメリット
一方で、胸腔鏡検査にはいくつかのデメリットもあります。通常の開胸検査と比べて技術的に難しく、高度な専門技術を持った医師による実施が必要です。また、モニター画像を見ながらの操作となるため、直接目で見る場合と比べて若干の制約があります。
さらに、病変の位置や大きさによっては、胸腔鏡検査では十分な診断ができない場合もあり、その際は開胸検査への変更が必要になることもあります。
縦隔鏡検査の詳細解説
縦隔鏡検査は、胸腔鏡検査と同様に内視鏡を使用した検査方法ですが、対象となる部位が異なります。縦隔鏡検査では、胸骨切痕に切開を入れ、頸の軟部組織を鈍的に剥離しながら、気管へ、またさらに遠位に向かい気管分岐部へと進む。
縦隔は左右の肺の間にある胸部中央の領域で、心臓、大血管、気管、食道、リンパ節などの重要な器官が集まっている場所です。肺がんの診断においては、特に縦隔リンパ節への転移の有無を調べることが重要です。
縦隔鏡検査の適応症例
縦隔鏡検査が適応となる主な症例は以下の通りです。
- 画像検査で縦隔リンパ節の腫大が疑われる場合
- 肺がんの病期診断において、縦隔リンパ節転移の確認が必要な場合
- 他の検査方法では診断が困難な縦隔内の病変がある場合
- 気管周囲のリンパ節からの組織採取が必要な場合
縦隔鏡検査は全身麻酔をした上で、胸の中央(縦隔)にあるリンパ節を調べる検査です。リンパ節は、特にがんが広がりやすい場所です。
縦隔鏡検査の手技と安全性
縦隔鏡検査は手術室で全身麻酔下に行われます。医師は胸骨の少し上にあるくぼみ(胸骨切痕)に小さく切り込みを入れ、そこから縦隔鏡を挿入します。この検査により、気管の隣にある縦隔内部を直接観察し、必要に応じて組織サンプルを採取できます。
合併症は1%未満の患者に発生し、全体的に安全性の高い検査方法です。ただし、重要な血管や神経に近い部位での操作となるため、経験豊富な専門医による実施が不可欠です。
その他の肺がん検査法との比較
肺がんの診断には、胸腔鏡検査や縦隔鏡検査以外にも様々な方法があります。それぞれの特徴を理解することで、最適な検査方法を選択できます。
気管支鏡検査
細胞や組織を採取するために最も多く行われているのは気管支鏡検査ですが、経皮的針生検や胸腔鏡検査などを行うこともあります。気管支鏡検査は比較的侵襲が少なく、外来でも実施可能な検査方法です。
気管支鏡は鼻や口から挿入でき、気管支の内部を直接観察できます。ただし、気管支の末梢部分や胸膜に近い病変については、アプローチが困難な場合があります。
経皮的針生検
経皮的針生検は、CT画像をガイドにして皮膚から直接肺に針を刺し、組織を採取する方法です。比較的簡便で短時間で実施できますが、気胸(肺に穴が開く)のリスクがあります。
開胸生検
開胸生検は、外科的に胸を開いて直接肺の組織を採取する方法です。最も確実な診断が可能ですが、体への負担が大きく、入院期間も長くなります。他の検査方法で診断がつかない場合や、手術治療が確実視される場合に選択されます。
最新の肺がん検診ガイドライン(2025年版)
2025年4月に国立がん研究センターから新しい肺がん検診ガイドラインが公表されました。そこで、国立がん研究センターがん対策研究所検診研究部は、2006年版公開後に報告された研究を検証し、わが国で実施すべき肺がん検診方法を「有効性評価に基づく肺がん検診ガイドライン」2025年度版としてまとめ4月25日に公開しました。
このガイドラインでは、低線量CT検査の推奨グレードは喫煙状況により異なり、重喫煙者(喫煙指数600以上)においては、推奨グレードAで対策型検診及び任意型検診として実施(対象年齢は50-74歳、検診間隔は1年に1回)を推奨します。
このガイドラインの変更により、早期発見の機会が増え、胸腔鏡検査や縦隔鏡検査の重要性もより高まっています。
検査前の準備と注意事項
胸腔鏡検査や縦隔鏡検査を受ける前には、いくつかの準備が必要です。まず、検査前日の夜9時以降は絶食となります。また、常用薬がある場合は、医師と相談して服薬スケジュールを調整する必要があります。
血液をサラサラにする薬(抗凝固薬)を服用している場合は、検査の数日前から一時的に中止することがあります。これは出血のリスクを避けるためです。
検査当日は、金属類のアクセサリーは外し、入れ歯がある場合は取り外しておきます。また、マニキュアも酸素飽和度の測定に影響するため、事前に除去しておくことが推奨されます。
検査後のケアと注意点
胸腔鏡検査や縦隔鏡検査後は、通常1-2日間の入院観察が必要です。検査後の主な注意点は以下の通りです。
術後管理
検査後は胸腔ドレーンと呼ばれる管が挿入される場合があります。これは胸腔内にたまった空気や液体を排出するためのもので、通常1-2日で抜去されます。
痛みに関しては、従来の開胸手術と比べて大幅に軽減されていますが、完全にゼロではありません。必要に応じて鎮痛薬が処方され、適切な疼痛管理が行われます。
合併症への対応
まれに起こる可能性のある合併症には、出血、感染、気胸などがあります。これらの症状が現れた場合は、迅速な対応が取られます。患者さんには、息苦しさや胸痛の増強、発熱などの症状があれば、すぐに医療スタッフに知らせるよう説明されます。
診断結果と今後の治療方針
胸腔鏡検査や縦隔鏡検査で採取された組織は、病理検査によって詳しく調べられます。結果が出るまでには通常1週間程度かかります。
もし肺がんが確定診断された場合は、がんの種類(組織型)や病期(ステージ)に応じて、最適な治療方針が決定されます。肺がんの診断では、各種検査の結果から、組織型診断、病期診断、バイオマーカー診断(遺伝子変異、PD-L1発現)を行います。
治療選択肢には、手術、化学療法、放射線治療、免疫療法などがあり、患者さんの全身状態や希望も考慮して総合的に判断されます。
患者さんへのアドバイス
肺がんの早期発見には定期的な検診が重要です。日本では1年間に約12万人が診断され、男女計で2番目に多いがんです。肺がんと診断される人は40代から増加しはじめ、年齢が高くなるほど肺がんの罹患率が高くなる傾向です。
特に喫煙歴のある方や、家族歴のある方は、定期的な検診を心がけることが大切です。また、持続的な咳、血痰、息切れなどの症状がある場合は、早めに医療機関を受診することをお勧めします。
胸腔鏡検査や縦隔鏡検査は、確実な診断のための重要な検査方法です。検査について不安や疑問がある場合は、遠慮なく担当医や看護師に相談しましょう。
まとめ
2025年現在、胸腔鏡検査と縦隔鏡検査は肺がんの診断において欠かせない検査方法となっています。技術の進歩により、より低侵襲で精密な検査が可能になり、患者さんの負担は軽減されています。