こんにちは。がん専門のアドバイザー、本村ユウジです。
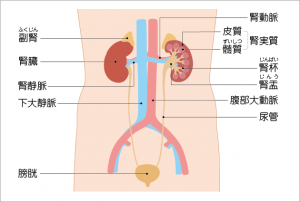
腎臓がんと診断されたとき、まず知っておくべきことは「どのような種類(タイプ)なのか」「どの程度進行しているのか」という2点です。
これらの情報は治療方針を決めるうえでとても重要になります。この記事では、腎臓がんの種類とステージ分類について、2026年時点の最新情報を基に整理してお伝えします。
腎臓がん(腎細胞がん)とは
一般に「腎臓がん」と呼ばれているものは、正式には「腎細胞がん」を指しています。腎臓に発生する悪性腫瘍の90%以上を腎細胞がんが占めており、残りは小児期に多く発生するウイルムス腫瘍(腎芽腫)や腎肉腫です。
腎細胞がんは、腎臓の尿細管という部分から発生します。男女比は約2~3対1で男性に多く、発生頻度は10万人あたり2~3人程度ですが、日本でも年々増加傾向にあります。
腎細胞がんの特徴として、静脈の中に腫瘍が広がる傾向が強いことが挙げられます。静脈内に腫瘍塞栓として浸潤したり、肺や骨などの他臓器への転移を起こしやすい性質があります。
なお、同じ腎臓にできるがんでも、腎盂(じんう)という部分にできる「腎盂がん」は、腎細胞がんとはまったく異なる性質を持つため、別のがんとして扱われます。
腎臓がんの種類(組織型による分類)
腎細胞がんは、顕微鏡で見たときの細胞の形や特徴によって、いくつかの組織型(タイプ)に分類されます。これは「がんの顔つき」ともいえるもので、目で見た色や形、さらに顕微鏡で観察できる特徴から大きく分けられています。
2026年現在、腎細胞がんは14種類の組織型に分類されていますが、主要なものは以下の5つです。
淡明細胞型腎細胞がん(淡明細胞がん)
腎臓がん全体の70~85%を占める、もっとも多いタイプです。腫瘍の割面が黄色を呈するのが特徴で、顕微鏡で見ると細胞質が淡く明るく見えることから「淡明」と呼ばれます。
このタイプの約60%には、VHL遺伝子という遺伝子の異常が認められます。発生母地は近位尿細管の上皮細胞とされています。
現在使用されている腎臓がんの治療薬の多くは、この淡明細胞型を対象とした臨床試験で有効性が確認されたものです。そのため、他の組織型に対しては十分な効果が認められていない薬剤もあります。
乳頭状腎細胞がん
腎臓がん全体の10~15%を占めるタイプです。病理組織を顕微鏡で見ると、がん細胞が乳頭状の構造を作っているのが特徴です。
このタイプはさらにタイプ1とタイプ2の2種類に分けられ、タイプ1のほうが予後(治療後の経過)は良好とされています。一方、タイプ2と判断されるものは予後が悪いとされています。全体としては比較的予後が良いタイプです。
嫌色素性腎細胞がん
腎臓がん全体の約5%を占めるタイプで、肉眼的に淡褐色または褐色を呈します。予後は比較的良好なタイプとされています。
紡錘細胞がん(肉腫様がん)
腎臓がん全体の約5%を占めるタイプですが、予後はもっとも不良とされています。
集合管がん(ベリニ管がん)
腎臓がん全体の1%以下とごくわずかなタイプですが、予後は不良です。尿細管ではなく集合管という部分の細胞から発生すると考えられており、腎盂がんに近い性質を持つともいわれています。
| 組織型 | 頻度 | 予後の傾向 | 特徴 |
|---|---|---|---|
| 淡明細胞型 | 70~85% | 中等度 | 最多のタイプ。VHL遺伝子異常が多い。治療薬の開発が進んでいる |
| 乳頭状 | 10~15% | 比較的良好(タイプ1)~不良(タイプ2) | 乳頭状の構造が特徴。2つのサブタイプがある |
| 嫌色素性 | 約5% | 比較的良好 | 淡褐色~褐色を呈する |
| 紡錘細胞がん | 約5% | 不良 | 最も予後が悪いタイプ |
| 集合管がん | 1%未満 | 不良 | 腎盂がんに近い性質を持つ |
腎臓がんのステージ(病期)分類
腎臓がんのステージ(病期)は、がんの進行度を示すもので、治療方針を決めるうえで重要な指標となります。
ステージの判定には、「TNM分類」という国際的な分類法が用いられます。これは、以下の3つの要素を総合的に評価して決定されます。
- T(原発腫瘍):がんの大きさや周囲への広がり
- N(リンパ節転移):所属リンパ節への転移の有無と程度
- M(遠隔転移):がんができた場所から離れた臓器やリンパ節への転移の有無
これらの組み合わせにより、腎臓がんは4段階(Ⅰ期~Ⅳ期)に分類されます。
ステージⅠ期
がんの最大径が7cm以下で、腎臓内にとどまっている状態です。所属リンパ節への転移や他臓器への転移は認められません。
さらに細かく分類すると、腫瘍の大きさが4cm以下のものをT1a、4cmを超え7cm以下のものをT1bと分類します。
ステージⅡ期
がんの最大径が7cmを超えていますが、腎臓内にとどまっている状態です。所属リンパ節への転移や他臓器への転移は認められません。
腫瘍径が7cmを超え10cm以下のものをT2a、10cmを超えるものをT2bと分類します。
ステージⅢ期
以下のいずれかに該当する状態です。
- がんが腎静脈や下大静脈などの主要な静脈内に進展している
- がんが副腎や腎周囲組織に浸潤しているが、ゲロタ筋膜(腎臓を包む膜)を越えていない
- 所属リンパ節の1個に転移を認める
ただし、他臓器への遠隔転移は認められません。
ステージⅣ期
以下のいずれかに該当する状態です。
- がんがゲロタ筋膜を越えて周囲組織に浸潤している
- 所属リンパ節の2個以上に転移を認める
- 他臓器への遠隔転移を認める
腎臓がんが転移しやすい臓器としては、主に肺、骨、肝臓、脳などが挙げられます。
| ステージ | がんの状態 | リンパ節転移 | 遠隔転移 |
|---|---|---|---|
| Ⅰ期 | 腫瘍径7cm以下で腎臓内 | なし | なし |
| Ⅱ期 | 腫瘍径7cm超で腎臓内 | なし | なし |
| Ⅲ期 | 静脈内進展、または副腎・腎周囲浸潤(ゲロタ筋膜内) | なし~1個 | なし |
| Ⅳ期 | ゲロタ筋膜を越えて浸潤 | 2個以上、またはあり | あり |
腎臓がんのステージ別治療方法
腎臓がんの治療方針は、ステージ(病期)、組織型、全身状態、年齢などを総合的に考慮して決定されます。
ステージⅠ期・Ⅱ期の治療
ステージⅠ期とⅡ期では、手術(外科治療)が標準治療となります。
腫瘍が小さい場合(主に4cm以下)は、腫瘍部分とその周辺のみを切除する「腎部分切除術」が選択されることが多くなっています。これにより、残った腎臓の機能を温存できるという利点があります。
腫瘍が大きい場合や、腎部分切除術が適切でない位置にある場合は、がんのある側の腎臓全体を摘出する「根治的腎摘除術」が行われます。
近年では、腹腔鏡手術やロボット支援手術が普及しており、患者さんの体への負担を軽減しながら治療を行うことが可能になっています。
また、高齢であったり他の病気があったりして手術に危険が伴う場合は、CT検査やMRI検査などの画像検査を定期的に行いながら経過を観察する「監視療法」が選択されることもあります。
ステージⅢ期の治療
ステージⅢ期では、基本的には手術によってがんを含む組織をすべて摘出することを目指します。
所属リンパ節に転移がある場合は、転移リンパ節も摘出します。また、術後に予防的治療として、免疫療法や分子標的薬による薬物療法が行われることもあります。
腫瘍が静脈内に進展している場合は、外科や心臓血管外科と合同で手術を行うこともあります。
ステージⅣ期の治療
ステージⅣ期では、転移の状況や全身状態に応じて治療方針が決定されます。
転移している臓器の数が2臓器程度で、転移巣が限局している場合は、根治的腎摘除術と薬物療法の併用が検討されます。
3臓器以上に転移がある場合や、根治的腎摘除術が困難な場合は、薬物療法が中心となります。
2026年現在、進行腎細胞がんに対する薬物療法は大きく進歩しています。主な治療薬は以下の通りです。
分子標的薬
がん細胞の増殖に関わる特定のタンパク質や、栄養を運ぶ血管を標的にしてがんを攻撃する薬です。
チロシンキナーゼ阻害薬(スニチニブ、ソラフェニブ、アキシチニブ、パゾパニブ、カボザンチニブ、レンバチニブなど)と、mTOR阻害薬(テムシロリムス、エベロリムスなど)の2つのタイプがあります。
免疫チェックポイント阻害薬
患者さん自身の免疫の力を使ってがん細胞への攻撃力を高める薬です。
ニボルマブ(オプジーボ)、イピリムマブ(ヤーボイ)、ペムブロリズマブ、アベルマブなどがあります。
2026年現在、淡明細胞型腎細胞がんの一次治療では、免疫チェックポイント阻害薬と分子標的薬を組み合わせた併用療法が主流となっています。この併用療法により、従来の分子標的薬単独療法と比較して、生存率の改善が報告されています。
治療薬の選択は、組織型とリスク分類(予後予測分類)に基づいて決定されます。リスク分類には、MSKCC分類やIMDC分類が用いられ、患者さんの予後を予測する判断材料として活用されています。
サイトカイン療法
インターフェロンαやインターロイキン2などの免疫細胞が作り出すタンパク質を利用した治療法です。
現在では、転移が少なく小さな肺転移のみの場合や、分子標的薬や免疫チェックポイント阻害薬が使えない場合に限定して使用されることがあります。
治療費について
分子標的薬や免疫チェックポイント阻害薬は高額な薬剤です。通常、1か月で15万円程度の費用がかかり、免疫チェックポイント阻害薬の場合はさらに高額になることがあります。
ただし、高額療養費制度や限度額適用認定などの制度を利用することで、自己負担額は患者さんの収入に応じて調整されます(一般的には月額8万円程度が上限)。
費用について不明な点がある場合は、がん相談支援センターや病院の相談窓口でご相談ください。
まとめに代えて
腎臓がんは、組織型によって性質が異なり、ステージによって治療方針が変わってきます。
2026年現在、特に進行腎細胞がんに対する薬物療法は大きく進歩しており、免疫チェックポイント阻害薬と分子標的薬の併用療法により、治療成績の向上が期待できるようになっています。
ご自身のがんがどのタイプで、どのステージなのかを正確に理解することは、治療方針を考えるうえでの第一歩となります。担当医とよく話し合い、納得のいく治療を選択しましょう。