光免疫療法(近赤外線免疫療法)の治験の進捗状況
がん治療の新たな選択肢として注目を集める光免疫療法(近赤外線免疫療法)は、現在複数の治験が進行中で、その進歩は目覚ましいものがあります。この革新的な治療法は「第5のがん治療法」として位置づけられ、従来の手術、放射線治療、化学療法、免疫療法に続く新たな選択肢として期待されています。
光免疫療法とは何か
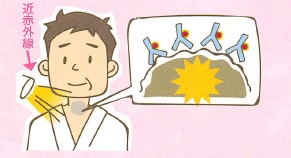
光免疫療法は、がん細胞に特異的に結合する抗体に光感受性物質を結合させた薬剤を投与し、その後特定のレーザー光を照射することでがん細胞のみを選択的に破壊する治療法です。この技術は米国国立がん研究所の小林久隆主任研究員が開発し、現在世界中で注目されています。
治療では「ASP-1929(セツキシマブ サロタロカンナトリウム)」という薬剤が使用されます。この薬剤は、がん細胞表面のEGFR(上皮成長因子受容体)に特異的に結合し、近赤外光を照射することで光化学反応を起こし、がん細胞の細胞膜を破壊します。正常な細胞を傷つけることなく、がん細胞だけを標的とするため、副作用が比較的少ないという特徴があります。
頭頸部がんにおける光免疫療法の治験進捗状況
現在、光免疫療法の最も進展している分野は頭頸部がんの治療です。日本では2020年9月に世界初の承認を受け、2021年1月から実臨床での使用が開始されました。2025年現在までに、国内で約800回の治療が実施されており、着実に実績を積み重ねています。
頭頸部がんに対する光免疫療法は、厚生労働省の先駆け審査指定制度の対象となり、条件付き早期承認制度の適用を受けています。これにより、通常の承認プロセスよりも迅速に患者さんに治療を提供することが可能になりました。
最新の国際共同第3相臨床試験の開始
2025年1月、楽天メディカルは再発頭頸部扁平上皮がんに対する画期的な国際共同第3相臨床試験「ECLIPSE試験」を開始しました。この試験では、ASP-1929を用いた光免疫療法と、免疫チェックポイント阻害剤であるペムブロリズマブとの併用療法の有効性と安全性を評価します。
ECLIPSE試験は、遠隔転移のない局所再発の頭頸部扁平上皮がんに対する一次治療として実施され、グローバルで約400人の患者登録を予定しています。患者は光免疫療法とペムブロリズマブの併用群と、標準治療群に無作為に割り付けられ、主要評価項目は全生存期間です。
他のがん種への適応拡大に向けた治験の進捗
光免疫療法の適応拡大に向けて、複数のがん種で治験が進行中です。婦人科系がんでは、2024年10月に北海道大学病院で世界初の医師主導治験が開始されました。この治験は「局所進行・再発外陰癌・腟癌・子宮頸癌に対するASP-1929を用いた光免疫療法の安全性・有効性を評価する単群・非盲検第2相臨床試験」として実施されています。
食道がんについても、国立がん研究センター東病院では既存の治療が効かない食道扁平上皮がんに対する光免疫療法の第1相医師主導治験が進行中です。食道がんの治療では、内視鏡を用いて赤色可視光を照射する手法が採用されています。
光免疫療法の技術革新と研究の進展
光免疫療法の技術面でも大きな進歩が見られます。2025年4月、関西医科大学と島津製作所は光免疫療法の治療効果を可視化するための臨床研究を開始しました。この研究では、近赤外光イメージングシステムを使用して、治療前後の薬剤集積の確認や、がん細胞破壊の物理的証明を目指しています。
また、東京慈恵会医科大学では2023年11月、生物種や薬剤耐性に関係なく標的を自由に設定し選択的に除去できる光免疫療法の戦略手法を確立しました。この手法では、新型コロナウイルスの細胞への感染防止や、多剤耐性黄色ブドウ球菌の除去にも効果が示されており、がん治療以外の分野への応用も期待されています。
国内での実臨床データと安全性
2025年2月に発表された最新のリアルワールドデータによると、光免疫療法は適切に選択された症例において根治を目指せる治療として評価されています。国内の観察研究では、全奏効率が28.6%、完全奏効率が12.7%という結果が報告されており、海外の第1/2相試験と同等の効果が確認されています。
安全性に関しては、主な副作用として適用部位の疼痛、喉頭浮腫が報告されていますが、適切な症例選択により重篤な副作用のリスクを最小化できることが示されています。治療は最大4回まで繰り返し可能で、腫瘍局所で作用するため周囲への副作用が少ないという特徴があります。
保険適用と治療の普及状況
光免疫療法は2021年1月から保険適用となり、現在「切除不能な局所進行又は局所再発の頭頸部癌」が対象となっています。1回の治療にかかる医療費は約700万円程度と高額ですが、保険適用により患者さんの自己負担は大幅に軽減されています。
現在、治療を受けられる施設は日本頭頸部外科学会に認定された指定研修施設などの要件を満たした約40施設に限定されていますが、今後さらなる拡大が期待されています。
今後の展望と課題
光免疫療法の今後の展望として、より早期段階の頭頸部がんへの適応拡大、他のがん種への応用、そして他の治療法との併用療法の開発が挙げられます。特に免疫チェックポイント阻害剤との併用は、局所治療に加えて全身の免疫を活性化させることで、転移巣に対する効果も期待されています。
一方で、課題としては治療効果の評価方法の確立、適切な症例選択基準の策定、そして深部にあるがんへの光照射技術の改良などが挙げられます。現在の技術では近赤外光が届く深さは数センチまでと限られているため、内視鏡やファイバー技術の発展により、より深部のがんにも適用可能になることが期待されています。
まとめ
光免疫療法は「第5のがん治療法」として着実に発展を続けており、2025年現在、複数の治験が進行中です。頭頸部がんでの実用化に続き、婦人科系がんや食道がんなど他のがん種への適応拡大も進んでいます。技術革新と臨床データの蓄積により、より多くのがん患者さんにとって新たな希望の光となることが期待されます。
今後も治験の進捗状況や新たな研究成果に注目し、この革新的な治療法の発展を見守っていく必要があります。がん治療の選択肢が広がることで、より多くの患者さんが適切な治療を受けられる環境の整備が進むことを期待しています。
参考文献・出典情報
- 楽天メディカル、再発頭頸部がんに対するファーストライン治療として、ASP-1929を用いたアルミノックス治療(光免疫療法)とペムブロリズマブの併用療法を評価する国際共同第Ⅲ相試験を開始
- 2つのリアルワールドデータからみる光免疫療法による頭頸部がん治療の現状
- 婦人科系がんに対する光免疫療法の医師主導治験の開始について
- 関西医科大学と光免疫療法の臨床研究を開始
- 光免疫抗体を用いて標的を狙い打つ、がんなど多様な疾患を克服するための光免疫療法の戦略手法を確立
- 「光免疫療法」の国際第3相治験が、局所再発頭頸部がんを対象に本格スタート
- 頭頸部がんに条件付き承認の「光免疫療法」他のがん種や全身療法への応用を目指す臨床試験も進行中
- 【2023年】がん治療の今後|第5の治療法である「光免疫療法」とは?
- 第5のがん治療「光免疫療法」どんながんに有効か知っておこう
- 第10話:「光免疫療法」はがん保険の給付の対象になる?




