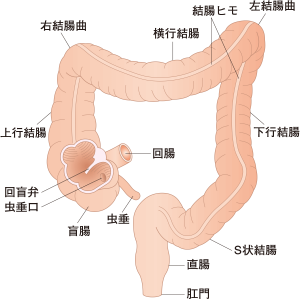
大腸がんは日本人に多いがんの一つで、治療後の再発への不安を抱える患者さんも多くいらっしゃいます。
本記事では、大腸がんの再発が起きる確率をステージ別に詳しく解説するとともに、2024年から2025年にかけての最新治療法についても包括的にご紹介します。
大腸がんの再発が起きる確率の基本知識
大腸がんの再発とは、手術などの治療により一度取り除かれたがんが、再び同じ場所や別の場所に現れることを指します。大腸がんの再発確率は、がんの進行度(ステージ)によって大きく異なることが分かっています。
ステージ別の大腸がんの再発が起きる確率
大腸がんの治療後の再発確率について、最新のデータをステージ別に詳しく見てみましょう。
- ステージI(早期がん):再発確率約5.7%
- ステージII(中程度の進行がん):再発確率約15.0%
- ステージIII(進行がん):再発確率約31.8%
これらの数値から分かるように、がんの進行度が高くなるにつれて再発確率も上昇します。特に注目すべきは、比較的早期のステージIでも約5.7%の再発確率があることです。これは早期発見されたがんであっても、定期的な経過観察が重要であることを示しています。
結腸がんと直腸がんの再発パターンの違い
大腸がんは発生部位によって結腸がんと直腸がんに分類されますが、それぞれ異なる再発パターンを示します。
結腸がんの再発特徴
結腸がんでは局所再発はまれですが、離れた臓器への転移や再発が高い確率で起こります。特に多いのは肝臓への転移で、結腸がんの血管系が門脈を通じて肝臓に直接つながっているためです。肝転移は結腸がんの最も一般的な転移先となっています。
直腸がんの再発特徴
直腸がんの場合、周囲組織への浸潤しやすい特性から局所再発の頻度が高くなります。直腸がんの再発には以下のような多様な形態があります:
- 手術で吻合した部位における小さな再発
- 他の臓器に浸潤する再発
- 仙骨などの骨盤壁に固定した比較的大きな再発巣
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
大腸がんの再発が起きる確率に影響する要因
大腸がんの再発確率は、ステージ以外にも複数の要因によって左右されます。
遺伝子変異による影響
2024年の最新治療ガイドラインでは、遺伝子変異の有無が再発リスクや治療選択に大きく影響することが明確になりました。特に以下の遺伝子変異が重要です:
- MSI-High/dMMR:遺伝子修復機能の異常があるタイプ(全大腸がんの約3.78%)
- RAS遺伝子変異:分子標的薬の効果に影響
- BRAF V600E遺伝子変異:予後や治療反応性に関係
年齢と性別による影響
大腸がんの発症は40歳以降から増加し始め、高齢者により多く見られます。2022年のデータによると、大腸がんによる年間死亡者数は53,088人(男性28,099人、女性24,989人)となっており、男性の方がやや多い傾向にあります。
最新の大腸がん再発治療法(2024-2025年版)
大腸がんの再発治療は、再発部位や転移巣の数、患者さんの状態を総合的に考慮して決定されます。2024年に改訂された大腸癌治療ガイドラインに基づく最新の治療法をご紹介します。
手術による再発治療
再発・転移が発見された場合、切除可能であれば手術が第一選択となります。
小さな吻合部再発の治療
比較的早期に発見された小さな吻合部再発では、切除手術が基本となります。切除後の予後は5年生存率約53%と報告されています。早期発見が治療成績向上の鍵となるため、定期的な検査が重要です。
他臓器浸潤再発・骨盤壁再発の治療
がんが他の臓器に浸潤している場合や骨盤壁に再発した場合は、より複雑な手術が必要となります。切除手術によるダメージが大きく、術後の合併症や機能障害のリスクも高くなるため、以下の点を慎重に検討します:
- 患者さんの疼痛の有無と程度
- CTやMRIなどによる病変の広がりの正確な診断
- 針生検による組織学的診断の確定
直腸がんが骨盤壁に再発した場合、遠隔転移がなく骨盤内に限局している場合に限り、骨盤内臓全摘術が行われます。がんが骨まで進行している場合は、仙骨合併骨盤内臓全摘術が選択されることもあります。
最新の薬物療法
大腸がんの薬物療法は近年大きく進歩し、個別化治療が標準となっています。
免疫チェックポイント阻害薬による治療
2024年の最新データでは、MSI-High/dMMRの大腸がんに対する免疫チェックポイント阻害薬の効果が確立されています。特に注目すべき治療法には以下があります:
- ペムブロリズマブ(キイトルーダ):MSI-High/dMMRの転移性大腸がんの一次治療として承認
- ニボルマブ+イピリムマブ併用療法:2024年のASCO GI発表データで、医師選択化学療法より増悪・死亡リスクを79%低減
分子標的薬の進歩
従来のFOLFOXやFOLFILIなどの化学療法に加え、以下の分子標的薬が中心的な役割を果たしています:
- ベバシズマブ(アバスチン)
- パニツムマブ(ベクチビックス)
- セツキシマブ(アービタックス)
- 2024年8月承認のフリュザクラ(五次治療薬)
- 2024年11月登場のルマケラス(KRAS G12C変異陽性がん対象)
遺伝子パネル検査による個別化治療
2024年の治療ガイドラインでは、遺伝子パネル検査の重要性がさらに強調されています。標準治療が終了した場合、多数の遺伝子について異常を同時に調べ、個人に最適な治療法を決定します。
放射線治療の最新動向
大腸がんの放射線治療も2024年に大きく進歩しました。
粒子線治療の保険適用
切除困難な直腸がん術後局所再発に対する粒子線治療が保険適用となったことは、患者さんにとって大きな朗報です。従来の放射線治療と比べ、正常組織への影響を最小限に抑えながら、高い治療効果が期待できます。
Total Neoadjuvant Therapy(TNT)
直腸がん治療において、手術前に化学療法と放射線治療を組み合わせるTNTが注目されています。この治療法により、従来よりも高い完全奏効率が期待できるようになりました。
再発予防のための定期検査スケジュール
大腸がんの再発の95%以上は手術後5年以内に発生するため、適切な定期検査が極めて重要です。
標準的な経過観察スケジュール
- 手術後3年間:3-6ヶ月ごとの腫瘍マーカー検査とCT検査
- 術後4-5年:6-12ヶ月ごとの検査
- 術後5年以降:定期的な大腸内視鏡検査を継続
医師に確認すべき重要なポイント
再発が疑われる際や治療方針を決定する際に、医師に確認すべき重要なポイントをまとめました。
基本的な確認事項
- 再発(転移も含む)の発生部位と範囲
- がんの進行度と悪性度
- 利用可能な治療選択肢とその根拠
- 各治療法の期待される効果と制限
- 治療に伴うリスクと副作用
- 治療を行わない場合の経過予測
セカンドオピニオンの活用
複数の治療選択肢が提示された場合や、治療方針に疑問がある場合は、セカンドオピニオンを求めることも重要な選択肢です。特に複雑な再発例では、専門施設での意見を求めることで、より適切な治療方針を決定できる場合があります。
最新の腹膜播種治療法
2024年4月から国立がん研究センター中央病院で開始された腹膜播種に対する完全減量手術の臨床試験は、これまで有効な治療法が限られていた腹膜播種患者さんにとって新たな希望となっています。
完全減量手術の概要
腹膜播種は従来、抗がん剤が効きにくく予後不良とされてきました。しかし、病変をすべて切除する完全減量手術により生存期間の延長が期待できることが欧米の研究で示されています。この手術法では、播種病変がある腹膜や臓器を一括して切除することで、視認できる病変の完全除去を目指します。
今後の展望と新しい治療法
大腸がん治療は日々進歩しており、2025年以降もさらなる発展が期待されています。
CAR-T細胞療法などの次世代免疫療法
患者さん自身の免疫細胞を遺伝子改変して強化するCAR-T細胞療法などの次世代免疫療法の研究が進んでいます。現在は臨床試験段階ですが、将来的には大腸がん治療の新たな選択肢となる可能性があります。
リキッドバイオプシーによる早期発見
血液中の循環腫瘍DNA(ctDNA)を検出するリキッドバイオプシー技術により、画像検査では発見できない微小な再発を早期に検出できる可能性が示されています。CIRCULATE-Japanプロジェクトなどの研究により、再発予測の精度向上が期待されています。
患者さんとご家族へのメッセージ
大腸がんの再発への不安は自然な感情ですが、医療技術の進歩により治療選択肢は大幅に増加しています。重要なのは以下の点です:
- 定期的な検査を継続し、早期発見に努める
- 医師と積極的にコミュニケーションを取る
- 最新の治療情報について理解を深める
- セカンドオピニオンの活用を検討する
- がん相談支援センターなどのサポート体制を活用する
大腸がんの再発が起きる確率は確実に存在しますが、適切な治療と管理により、多くの患者さんが良好な予後を得られるようになっています。不安や疑問がある場合は、遠慮なく医療チームに相談することが大切です。
まとめ
大腸がんの再発が起きる確率は、ステージI で約5.7%、ステージIIで約15%、ステージIIIで約31.8%となっています。再発治療においては、2024年の最新ガイドラインに基づく個別化治療が標準となり、遺伝子検査による治療選択、免疫チェックポイント阻害薬、粒子線治療の保険適用など、治療選択肢は大幅に拡大しています。
定期的な経過観察と最新治療への理解により、大腸がん再発に対する治療成績は着実に向上しています。患者さんとご家族が治療に前向きに取り組めるよう、医療チーム全体でサポートしていくことが重要です。
参考文献・出典情報
- 国立がん研究センター がん統計
- 大腸がんファクトシート 2024 | 国立がん研究センター
- 大腸がん(結腸がん・直腸がん) 治療 | 国立がん研究センター がん情報サービス
- 大腸がんにおける再発予防 | がん再発予防.com
- 大腸がんの腹膜播種に対する積極的切除の臨床試験を開始 | 国立がん研究センター
- 大腸癌研究会 ガイドライン
- MSI-H/dMMR進行大腸癌の1次治療でニボルマブとイピリムマブの併用が化学療法より増悪/死亡リスクを79%低減
- 直腸がんにおいて術前の免疫チェックポイント阻害薬の効果が得られる症例の抽出に成功 | 国立がん研究センター 東病院
- 大腸がんによる年間死亡者数は、5万3,088人 令和4年(2022)「人口動態統計(確定数)の概況」より | 日本生活習慣病予防協会
- 大腸がん治療完全ガイド | 銀座みやこクリニック



