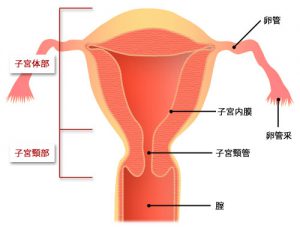
子宮頸がんは「子宮頸部」の表面に発生するがんです。増悪すると組織の奥や周囲に進行していきます。
子宮頸がんのステージ2期は、「がんが子宮頸部を越えて広がっているが、膣壁の下3分の1、または骨盤壁には達していないもの」と定義されています。ステージ2の中でも「子宮傍組織に浸潤しているもの」はステージ2B期と診断されます。
このステージ2B期における現在の主な治療法について解説していきます。
子宮傍組織への広がりをどう検査するのか
子宮は前後左右が靭帯で支えられています。前には膀胱との間に膀胱子宮靭帯、後ろ側は直腸との間に仙骨子宮靭帯があり、左右の側方には骨盤壁との間に基靭帯という靭帯があります。
靭帯以外に、左右両側には血管やリンパ管も伸びていますが、これらと靭帯を含めて子宮傍組織と呼んでいます。ここにまで浸潤してきた状態がⅡB期です。多いのは横方向に浸潤してくるケースです。
「どこまでがんが広がっているか」という検査は内診やMRIを使います。内診というのは膣に指を挿入したり、腹部を手で押したりして、膣や子宮の状態を調べる方法です。子宮傍組織へのがんの広がりも、硬さなどから判断します。
近年ではMRIの診断精度が向上していて、がんが靭帯に浸潤している状態も鮮明に画像化されます。ただしMRIはあくまで補助的な検査で、ステージ2B期かどうかの診断、つまり子宮傍組織のどこまでがんが浸潤しているかは内診で判断します。
内診で拡がりを判断したらステージの診断をすることになりますが、目視したわけではないので「確定的」ではありません。
手術を行えば切除した子宮や子宮傍組織を調べることができるので、そのときに確定的なステージ診断が下されます。
子宮頸がんステージ2B期の治療方法とは
ステージ2B期において、日本の治療ガイドラインでは、「広汎子宮全摘出術(+補助療法)あるいは同時化学放射線療法が推奨される」となっています。
つまり、「子宮を含めた広範囲な切除手術」か「抗がん剤+放射線の併用」のいずれかを選択するということです。
いっぽうでアメリカの子宮頸がんガイドラインでは、子宮頸がんステージ2B期の治療には、手術という選択肢が記載されていません。日本では外科技術重視の風潮が強く残り、アメリカでは「できるだけ体に負担の残る手術をしない」という風潮が強いことが原因だといえます。
実際に日本の外科技術は世界でも有数ですが、ステージ2B期は子宮の外にがんが広がっている状態なので、リンパ管や血管を経由して、がんが全身に広がっている可能性が否定できません。
そのため、子宮を中心に広範囲な手術を行ったとしても、それで治療を終わり、にすることはできず、再発予防のために追加で抗がん剤治療などを行っているのも事実です。
つまり、ガイドラインでは「手術か、同時化学療法」と治療法を選択するよう記載されていますが、手術を選んだ場合は広範囲の手術のあとに追加で抗がん剤をしたり、放射線治療をしたり、あるいはそれを同時に行ったりする、いわば「フルコース」で治療をしている、ということです。
これだけ治療を行うと、体の負担は非常に大きく、治療に伴う合併症も起こりやすくなります。そこで、ステージ2B期に対しては手術は行わず、放射線療法と化学療法で治療したほうがいいのではないか、という考えが広まってきました。
数年前まではステージ2B期の人は8割位が手術を受けていたのですが、次第に手術を受ける人の割合が減ってきて、現在では半分以下になっています。
手術を受けたほうがよいのか?
病院や医師の熟練度や、手術の技術に左右されますが、がん研有明病院やがんセンターなど、日本のがん治療の中心を担う医療機関においては、手術を行った場合(「手術+化学療法」あるいは「手術+同時化学放射線療法」)と、同時化学放射線療法を行った場合の治療成績にはほとんど差異がないようです。
具体的な数字として「5年生存率」がありますが、上記医療機関の報告ではどちらも5年生存率が約80%とされています。
具体的な手術や化学放射線療法の進め方
・手術は「広汎子宮全摘出術」
手術は「広汎子宮全摘出術」という手術になります。これは子宮、卵巣、子宮傍組織の一部、子宮頸部につながる膣の一部を切除する大きな手術です。
手術が終わると、抗がん剤治療を薦められるケースが一般的です。
手術後の抗がん剤治療で使われる薬は、がん細胞の組織型によって異なります。子宮頸がんには、全体の約8割を占める扁平上皮(へんぺいじょうひ)がんと、約2割の腺(せん)がんがあります。
扁平上皮がんなら、「イリノテカン+アクプラ併用療法」か「タキソール+パラプラチン併用療法」が行われることが多いです。
腺がんには、「タキソテール+パラプラチン併用療法」が効果的であることがわかっています。
また手術後に上記の抗がん剤治療だけでなく放射線治療を実施する場合もあります。
・同時化学放射線療法(手術をせずに抗がん剤+放射線治療)の場合
同時化学放射線療法では、化学療法は「シスプラチン」あるいは「タキソール+シスプラチン併用療法」が基本となっています。

シスプラチンは放射線に対する感受性を高める働きがあるので、放射線療法と併用する場合は、この抗がん薬が選択されます。
放射線療法は、体の外から放射線を照射する「外照射」と、子宮内に線源を入れて内側から照射する「腔内照射」を組み合わせて行います。外照射は、1回に1.8~2.8Gy(グレイ)で、計48~50Gyを照射します。腔内照射は1回が4Gyで、これを4~5回行います。
この同時化学放射線療法は、1カ月半ほどの治療期間が必要になります。
それぞれの治療で受ける合併症や副作用、後遺症は?
・手術を受けた場合の合併症や後遺症
手術を受けた場合の合併症としては、リンパ浮腫がよく知られています。必ず起きるわけではありませんが、起きる可能性はあります。排尿障害(尿のコントロールができないこと)は神経が傷つくことで起きます。
それを防ぐために神経を温存する手術が行われていますが、がんの広がり方によってが、排尿障害が起きてしまうことがあります。
腸閉塞や腸の癒着は、開腹手術を行うことで起きることがあります。腹腔鏡下手術だと、こうした合併症は起きにくいのですが、現在、腹腔鏡下手術が行えるのはステージ1B1期までで、ステージ2B期は対象となっていません。
・放射線治療を受けた場合の合併症や後遺症
まず、放射線治療に関しては照射してすぐに起る早期合併症(早期障害)があります。胃や腸に放射線が当たってしまうことで吐き気、嘔吐、腹痛、下痢といった症状が起きます。膀胱に当たってしまうと頻尿、排尿困難がでてきます。膀胱炎の症状と同じですが、原則として放射線治療はそのまま継続します。
次に数カ月~数年経って現れる晩期合併症(晩期障害)があります。直腸や結腸が過剰照射を受ければ、潰瘍ができ、そこから出血したりすることがあります。膀胱の場合には、膀胱壁が硬くなり、萎縮が起こったり、血尿がでたりすることもあります。
またリンパや血液の流れが悪くなることで下肢の浮腫がみられることがあります。
・化学療法(抗がん剤治療)を受けた場合の合併症や後遺症
抗がん剤の副作用は使う薬の種類によって異なります。
例えばタキソールを使えば脱毛は必ず起きますが、イリノテカンでは完全に脱毛することは稀です。また、ダメージも異なります。シスプラチンを使用すると入院が必要になりますが、パラプラチンなら通院治療もできます。
どんな薬を使うのかは事前に知らされますがので、それぞれどんな投与法をするのか、どんな副作用や体への影響があるのかは必ず確認しておきましょう。
どうやって選択すればよいのか
ステージ2Bの治療法を選択するにあたって、まずポイント重要なのは、がんの組織型です。
子宮頸がんには扁平上皮がんと腺がんがありますが、腺がんは放射線療法との相性があまりよくありません。そのため腺がんの場合には、手術と術後の化学療法が勧められるのが一般的です。
いっぽう扁平上皮がんの場合は、手術を選択しても、同時化学放射線療法を選択しても、治療成績に差がありませんので、年齢や患者さん個々の考え方によって判断するべきだといえます。
以上、子宮頸がんステージ2Bについての解説でした。
がんと診断されたあと、どのような治療を選び、日常生活でどんなケアをしていくのかで、その後の人生は大きく変わります。
納得できる判断をするためには正しい知識が必要です。