女性特有のがんとして「子宮がん」があります。2010年には5930人が死亡しており、1975年からその数字はほぼ横バイ状態となっています。ただ、子宮がんに罹患する人は増えており、大腸がん、乳がん、胃がんに次いでいる状況です。
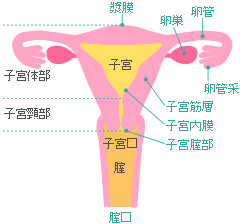
子宮は妊娠時に胎児が出産まで入っている器官で、下腹部の骨盤に囲まれた奥深いところにあります。子宮は大きく2つに分けられており、子宮の入り口付近、子宮の下3分の1を「子宮頸部」、子宮の上3分の2、奥の部分を「子宮体部」と呼んでいます。
同じ「子宮がん」ですが、がんのできる原因やがんの診断・治療などでは2つは大きく異なるがんだといえます。
子宮体がんの多くは子宮内膜にできる子宮内膜がんで、女性ホルモンの乱れが関係しています。もちろん、それだけではなく、遺伝や食生活なども関係しているといわれています。体がんの代表的な自覚症状は不正出血です。
ただ、発症年齢は50代、40代に多いため、更年期の症状のひとつと受けとられ、発見が遅れることが少なくありません。
不正出血以外にもおりものの量が増えたり、茶褐色になったりと異常がみられ、さらに進むと排尿痛や下腹部痛、貧血などの症状もでてきます。かつては子宮頸がんが圧倒的に多かったのですが、今日ではほぼ同程度の発症率ですので、早期発見の重要性が増しています。
いっぽう子宮頸がんは、発症原因にHPV(ヒトパピローマウイルス)が関係していることがわかっています。HPVはセックスによって感染するウイルスです。女性の半数以上が生涯に1度は感染するといわれているほどです。
子宮体がんの発症よりもかなり若く、30代、40代がピークとなります。ただし、20代でも発症する人が増えています。初期には無症状なので、早期発見には検診以外に方法はないのが現状です。日本では毎年1万5000人が子宮頸がんと診断されています。
その子宮頸がんの原因であるHPVはイボを作るウイルスの仲間で、種類は150種以上といわれ、その中の40種程度が性交渉で感染します。HPVに感染したからといってどれもが一律にがん化するのではなく、HPVにもハイリスク型とローリスク型があります。
ハイリスク型HPVとは16、18、31、33、39、51、52、58型など13種類ほどですが、ハイリスク型に感染したから即子宮頸がんを発症するわけではありません。
人間は自己免疫によって体を守っており、HPVに感染してもまずは免疫で約90%は排除されるので、感染は一過性です。残り10%は軽度の前がん状態になるものの、そのまま進むことなく、正常な状態に戻ります。
そのままの状態が続くのは、やはり10%程度ですが、その10%もすべてがん化するわけではありません。最終的に発症の確率は1000分の1程度(約0.1%)と考えられています。
そのため、HPVに対応することを目的に世界100か国以上でワクチン接種で感染予防が行われており、日本でも2009年10月にワクチンが承認されました。現在は2価ワクチン(HPV16、18型)と4価ワクチン(HPV6、8、16、18型)が出ていますが、現在は副作用が問題になっています。
以上、子宮がんについての解説でした。