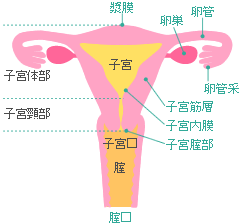
子宮頸がんの治療選択とは
子宮頸がんの治療において、早期の段階では円錐切除術が標準的な治療法として広く行われています。しかし、患者さんの年齢、がんの進行度、再発のリスクなどを総合的に判断して、子宮全摘術が選択される場合があります。
2024年10月に一次治療で初めて免疫チェックポイント阻害薬が承認され、子宮頸がんの薬物療法が数十年ぶりに大きく変わりました。このような最新の治療法の発展により、患者さんの選択肢は広がっています。
子宮頸がんは、毎年約1万人が罹患し、約3,000人が子宮頸がんで命を落とす疾患です。適切な治療選択により、多くの場合で良好な予後が期待できます。
円錐切除術の限界と年齢による違い
若年層における円錐切除術の効果
30歳代までの患者さんの場合、がんは膣腔側にせり出してくる傾向があり、奥行きを1.5センチメートル程度切除すれば断端陽性(がんの残存)は比較的少ないことが知られています。この年代では円錐切除術による治療成績が良好で、将来の妊娠・出産の可能性を残すことができます。
日本では年間約12,800人の女性が円錐切除術を受けており、多くの患者さんにとって有効な治療選択肢となっています。
中年以降での円錐切除術のリスク
45歳以上、特に50歳以上の患者さんや閉経前後の方では、円錐切除術にはいくつかの課題があります。閉経以後になると、病巣は奥に向かって伸びていく傾向が強まり、断端陽性となる可能性が高くなります。その結果、根治確率が低下してしまいます。
また、月経がなくなると子宮頸部が狭くなり、子宮の奥側のがん検診が困難になります。これにより適切な検診ができなくなり、がんが進行して初めて診断がつくという事態が生じる可能性があります。
| 年齢層 | 病巣の特徴 | 円錐切除術の効果 | 推奨される治療 |
|---|---|---|---|
| 30歳代まで | 膣腔側にせり出す | 良好(断端陽性率が低い) | 円錐切除術 |
| 45歳以上 | 奥に向かって伸びる | 限定的(断端陽性率が高い) | 子宮全摘術 |
| 閉経後 | 深部浸潤傾向 | 不十分(検診困難) | 子宮全摘術 |
子宮全摘術の種類と適応
腹式単純子宮全摘術
おなかを切る方法で行う手術です。子宮筋腫などの良性疾患でも一般的に行われる術式で、視野が良好で確実な手術が可能です。しかし、術後の回復期間が比較的長く、創部の痛みや癒着のリスクがあります。
膣式単純子宮全摘術
おなかを切らずに膣のほうから子宮を全摘する方法で、多くの場合でこの術式が選択されます。お腹を開けずに、腟の方から子宮を目視できる部分まで引き出して、切断・摘出・縫合のすべてを膣から行う手術方法です。
この手術は術前2日、術後5~7日の入院で、約3週間程度で日常生活への復帰が可能です。腹式に比べて術後の痛みが少なく、創部感染のリスクも低い利点があります。
膣式拡大単純子宮全摘術
0期がん(上皮内がん)では、より確実ながんの除去のために「膣式拡大単純子宮全摘術」が行われます。この術式では以下の特徴があります。
- 子宮頸部に接する膣壁も5ミリメートル以上切除
- 子宮頸部筋層に切り込まずに子宮外膜の外側で切除
- より広範囲の切除により根治性を高める
45歳以上の場合、子宮膣部円錐切除術よりも膣式拡大単純子宮全摘術のほうがメリットが大きいとされています。
2025年最新の治療動向
免疫チェックポイント阻害薬の導入
2022年に免疫チェックポイント阻害薬であるリブタヨとキイトルーダが承認され、子宮頸がんの薬物療法が数十年ぶりに大きく変わりました。これらの薬剤は、従来の化学療法では効果が限定的だった進行がんに対しても有効性を示しています。
分子標的薬の承認予定
HER2陽性の体がんと頸がんの二次治療以降でエンハーツが奏功するという報告があり、今後の承認が期待されます。このような新薬の登場により、手術適応外の患者さんに対してもより良い治療選択肢が提供されることが期待されます。
低侵襲手術の普及
2019年6月から腹腔鏡手術、2020年4月からは手術支援ロボット「ダヴィンチ」を用いたロボット手術をスタートしている施設が増加しています。これらの術式は開腹手術に比べて術後の痛みが少なく、回復が早いという利点があります。
手術の実際と術後経過
手術前の準備
子宮全摘術を受ける前には、以下の検査と準備が必要です。
- 血液検査(全身状態の評価)
- 心電図、胸部X線検査
- 画像検査(CT、MRIによる病巣の評価)
- 麻酔科受診
- 手術に関するインフォームドコンセント
術後の回復過程
膣式単純子宮全摘術の場合、以下のような経過をたどります。
- 手術当日:麻酔からの覚醒、痛みの管理
- 術後1-2日:歩行開始、食事開始
- 術後3-5日:創部の状態確認、退院準備
- 術後1週間:外来受診、創部チェック
- 術後3週間:日常生活復帰可能
- 術後6週間:性生活再開可能
治療選択における重要なポイント
年齢による治療選択
多くの病院では、以下の基準で治療方針を決定しています。
- 30歳代まで:円錐切除術を第一選択
- 45歳以上で月経不順:子宮全摘術を考慮
- 50歳以上:原則として子宮全摘術
- 閉経後:子宮全摘術を推奨
妊娠希望と治療選択
将来の妊娠・出産を希望する場合は、子宮の頸部のみを部分的に切除する手術(子宮頸部円錐切除術)を行うことで、子宮の大部分を温存し、妊娠・出産のチャンスを残すという選択肢もあります。ただし、妊娠を希望しない場合は、根治性を重視した子宮全摘術が選択されます。
術後の長期的な予後と管理
再発に関する統計
子宮全摘術後の予後は良好で、99%の症例で手術による根治が可能と考えられています。膣壁に0期がんが発生することもありますが、その頻度は少なく、将来的な膣がん発生の可能性も低いとされています。
定期的なフォローアップ
術後は以下のスケジュールで定期検査を行います。
- 術後3か月まで:月1回の受診
- 術後6か月まで:2か月ごとの受診
- 術後1年まで:3か月ごとの受診
- 術後2年以降:6か月ごとの受診
- 術後5年以降:年1回の受診
患者さんが知っておくべき注意点
手術のリスクと合併症
子宮全摘術には以下のようなリスクがあります。
- 出血(輸血が必要となる場合がある)
- 感染(創部感染、骨盤内感染)
- 周辺臓器の損傷(膀胱、尿管、腸管)
- 麻酔に関連する合併症
- 血栓症
術後の生活への影響
子宮全摘術後は以下の点にご注意ください。
- 妊娠は不可能となります
- 月経は停止します
- 卵巣を温存した場合、ホルモン機能は維持されます
- 性生活は術後6-8週間で再開可能です
- 重いものを持つ作業は術後6週間避けてください
最新の予防対策とワクチン
HPVワクチンの重要性
WHO世界保健機関は、HPVワクチンと子宮頸がん検診をしっかりと行なうことで子宮頸がんを排除することができると呼びかけています。9種類のHPVの感染を防ぐ9価HPVワクチンを接種すると、8~9割の子宮頸がんを予防できるとされています。
定期検診の重要性
日本の子宮頸がん検診の受診率は全体で約20%であり、他の先進諸国と比べると非常に低い現状があります。しかし、子宮頸がんは予防や早期発見・治療により高い確率で完治することが可能ながんです。
20歳から子宮頸がん検診を受けることで、がんになる前の前がん病変の段階で発見し、適切な治療を受けることができます。
まとめ
子宮頸がんの治療において、子宮全摘術は重要な治療選択肢の一つです。特に45歳以上や閉経前後の患者さんでは、円錐切除術よりも子宮全摘術のほうが根治性が高く長期的な予後も良好です。
近年の医療技術の進歩により、低侵襲手術や新しい薬物療法の選択肢も広がっています。患者さんの年齢、がんの進行度、将来の妊娠希望などを総合的に考慮し、最適な治療方針を決定することが重要です。
参考文献・出典情報
- 子宮頸がん・子宮体がん最新治療2024-2025 / 子宮全摘 / 薬物療法 /免疫チェックポイント阻害薬など
- 子宮頸がん 治療:国立がん研究センター がん情報サービス
- 子宮頸がんの治療・治療による後遺症【医師監修】
- 子宮頸がん - 公益社団法人 日本産科婦人科学会
- 後遺症の少ない手術で忙しい女性たちの活躍を応援|国立がん研究センター
- 子宮頸癌治療ガイドライン2022年版 | 公益社団法人 日本婦人科腫瘍学会
- 治療(手術療法、薬物療法など) | 子宮体がん | MSD oncology がんを生きる
- 「膣式子宮全摘術」について|市立貝塚病院
- 済生会宇都宮病院 - 子宮頸がん
- 子宮頸がんの若年化で変わってきた手術の術式:がんナビ