光線力学的療法(photodynamic therapy: PDT))とは?
「光線力学的療法(こうせんりきがくてきりょうほう」は、耳慣れない治療法ですが「レーザー治療の一種」と考えると理解しやすいと思います。
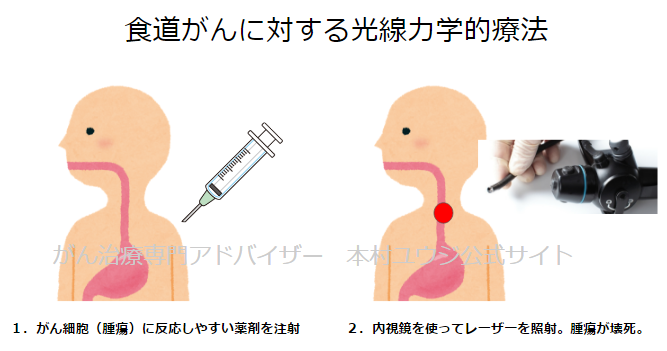
がん細胞に対して反応しやすい薬剤を注射し、その後、反応した部分に特別なレーザーを照射すると化学反応を起こしてがん細胞が壊死します。
【光線力学的療法(PDT)の仕組み】
PDTで使われる「腫瘍に反応する薬剤」は正常細胞にはほとんど反応せず、がん細胞にだけ集積する特性があります。そのためがん細胞(がん腫瘍)だけを壊死させることができるのです。
現在、使われている薬剤の名前は「レザフィリン(一般名タラポルフィンナトリウム)」です。この薬剤の特徴については後述します。
PDTは食道がんにおいて「再発時」に用いられる
食道がんで遠隔転移がない場合、初期の治療手段は「食道の切除手術」か「化学放射線療法(抗がん剤と放射線の併用)」のいずれかを選ぶことになります。
PDTは後者の化学放射線療法を行ったあと、がんが残存したり、がんが再発したりした場合の手段として行われます。
初期治療として「食道の切除手術」を選んだときは、食道をほとんど温存せずに広い範囲を切除します。食道そのものを切除するため、食道に再発するということはほとんどありません。
しかし、食道の切除手術は10時間におよぶこともある大手術です。患者への身体的な負担や侵襲が大きいため手術を避けて「化学放射線療法」を選択することも近年では増えています。
「化学放射線療法」は、早期の食道がんでは手術に近い効果があるとされています。もちろん、抗がん剤の副作用や放射線による後遺症はありますが、食道を温存できることが最大のメリットです。
しかし、手術をしないということは「切除して組織の状態をしっかり調べる」こともできません。治療前は一か所だと思っていた腫瘍が実は複数存在した、という場合もあります。
そのため切除せずに治療する「化学放射線療法」にはどうしても再発のリスクがあります(再発する確率は30%程度とされています)。
これまで、再発してしまうと「サルベージ(救済)手術」と言われる手術をしなければなりませんでした。初期治療で実施した放射線や抗がん剤で食道にダメージが残っており、通常の食道切除よりさらに難易度が高くなります。非常に厳しい手術になるのです。
食道を切らないことを希望して化学放射線療法を選んだのに、再発してさらに厳しい手術をしなければならない、というのは心身ともにつらい選択になります。
「化学放射線療法」⇒「再発」した場合の新たな治療法として期待されているのが光線力学的療法(PDT)です。
再発の状況によってPDTが適応になる場合と、ならない場合がある
化学放射線療法後に再発する、といっても再発にも様々なケースがあります。
具体的には・・・
1.食道局所への再発
2.食道&周辺リンパ節への再発
3.食道&遠隔リンパ節あるいは多臓器への再発
上記の3つのケースが考えられます。
1.食道局所への再発の場合
この場合のみ、PDTが治療の選択肢として候補になります。再発部分が食道の粘膜に留まっている場合は内視鏡での切除もありえます。しかし粘膜を越え、粘膜下層にまで達している場合は内視鏡では対処しきれません。この場合にPDTが候補になるのです。
つまり「食道がんが再発し、粘膜下層まで(具体的には筋層の浅い部分までは対応可能)の腫瘍の場合はPDTが使える」ということです。実施できた場合は高い確率で再発部分を消滅させることができます。
しかし筋層の深くまで浸潤している場合はPDTでは対応できず、従来どおりサルベージ手術か、化学療法の二択になります。
2.食道&周辺リンパ節への再発
従来どおりサルベージ手術か、化学療法の二択になります。
3.食道&遠隔リンパ節あるいは多臓器への再発
手術も適応外です。化学療法のみ適応となります。
PDTの副作用や合併症について
PDTが実際の医療現場で使われはじめたのは、2002年頃です。この頃に使われていた「腫瘍に反応する薬剤」=光感受性物質はフォトフリンという薬でした。
フォトフリンを使ったときの課題は日光過敏症を引き起こすリスクでした。そのためPDT治療後に約1か月半という長い間、日光に体を当てない「遮光期間」が必要でした。
もし日に当たってしまうと皮膚に湿疹、水膨れ、強度の日焼けのような症状が出てしまいます。
しかし社会生活を送るうえで日に当たらないという行動はとても困難であり、フォトフリンを使ったPDT実施後、4割近い人に日光過敏症が起きてしまう状況でした。
またフォトフリンと同時期に使われていたレーザー照射器はエキシマダイレーザーというものでしたが、これも生産が中止となりPDTは広く普及するに至りませんでした。
その後、2012年頃になってようやく、新しい薬剤であるレザフィリンと「PDレーザー」装置を使ったPDTが臨床試験が開始されました。
レザフィリンを使うと遮光期間は2週間程度で済み、日光による過敏症も1割未満と患者の負担や合併症がかなり軽減されたのです。
治療の効果においても、がんが完全に消失する確率が88%を超えるなど高い効果を発揮し、2015年にレザフィリンとPDレーザーを使ったPDTは保険適応となりました。
どの病院でも機器をそろえているわけではないですが、がんセンター東病院などいくつかの大きな病院で治療を受けることができます。
実際にPDTを受ける際の流れ
1.前日
入院します。
2.治療当日
朝にレザフィリンを注射します。注射から4~6時間後には腫瘍に反応するようになるため、内視鏡を食道の患部に通してレーザーを照射します。
翌日に照射部位をチェックし、照射が足りないと判断した場合は追加で照射することもあります。
3.治療翌日~2週間
治療日から3日間は絶食し、点滴による栄養補助となります。これはレーザー照射により食道内に炎症が起きるためです。
その後10日間ほど入院して経過をみます。病室は隔離室ではなく通常の病室を利用しますが遮光カーテンでしっかり遮光し、蛍光灯も500ルクス未満に設定して日光過敏症にならないように配慮します。
退院までは長袖、長ズボンを着用して日中の外出は避けることになります。














