食道がんにおける光線力学的療法(PDT)の位置づけ
光線力学的療法(Photodynamic Therapy、以下PDT)は、食道がんの治療において特定の状況で用いられる治療法です。
この治療法は、がん細胞に集積する特殊な薬剤と光を組み合わせることで、がん組織を選択的に破壊する技術です。
食道がんで遠隔転移が認められない場合、初期治療として選択されるのは「食道切除手術」または「化学放射線療法(抗がん剤と放射線の併用治療)」のいずれかとなります。PDTは主に化学放射線療法を実施した後、がんが残存した場合や再発した場合の治療手段として位置づけられています。
食道切除手術を選択した場合は食道の広範囲を切除するため、食道そのものへの再発はほとんど起こりません。しかし、食道切除手術は10時間を超えることもある大規模な手術であり、患者さんへの身体的負担が大きいという課題があります。
そのため、近年では早期の食道がんに対して化学放射線療法を選択するケースが増えています。化学放射線療法は手術と同等の効果が期待できる一方で、食道を温存できることが最大の利点です。ただし、抗がん剤の副作用や放射線による後遺症は避けられません。
化学放射線療法後の再発リスクとPDTの必要性
化学放射線療法では食道を切除しないため、切除組織を詳細に検査することができません。治療前の画像診断では一か所と判断されていた腫瘍が、実際には複数存在していたというケースもあります。
このような背景から、化学放射線療法には一定の再発リスクが存在します。再発率は約30%程度と報告されています。
従来、化学放射線療法後に再発が確認された場合は「サルベージ(救済)手術」と呼ばれる手術を行う必要がありました。しかし、初期治療で実施した放射線や抗がん剤により食道組織にダメージが蓄積しているため、サルベージ手術は通常の食道切除手術よりも難易度が高く、患者さんへの負担も大きくなります。
食道の温存を希望して化学放射線療法を選んだにもかかわらず、再発後にさらに困難な手術を受けなければならないという状況は、患者さんにとって心身ともに大きな負担となります。このような背景から、化学放射線療法後の再発に対する新たな治療選択肢として、光線力学的療法が注目されているのです。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
PDTの治療原理とレザフィリンの特性
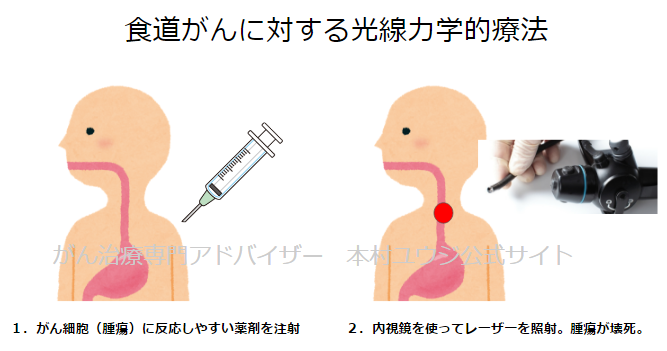
PDTで使用される薬剤は「光感受性物質」と呼ばれ、がん細胞に選択的に集積する特性を持っています。正常細胞にはほとんど反応せず、がん細胞だけに蓄積するため、特定の波長の光を照射することでがん組織のみを破壊することが可能です。
現在の標準的な治療で使用されている薬剤は「レザフィリン(一般名:タラポルフィンナトリウム)」です。この薬剤は2015年に保険適応となった比較的新しい薬剤であり、従来使用されていた薬剤と比較して副作用が軽減されています。
レザフィリンは静脈内に注射されると体内を循環し、がん細胞に選択的に取り込まれます。注射から4~6時間後には腫瘍部位に十分な濃度が達するため、このタイミングで特殊なレーザー光を照射します。光を受けたレザフィリンは活性酸素を発生させ、がん細胞を破壊する仕組みです。
PDTが適応となる再発のケースと適応外のケース
化学放射線療法後の再発にもいくつかのパターンがあり、PDTが適応となるかどうかは再発の状況によって異なります。
| 再発のパターン | PDTの適応 | 推奨される治療法 |
|---|---|---|
| 食道局所のみへの再発 | 適応あり | PDT、または内視鏡的切除 |
| 食道と周辺リンパ節への再発 | 適応なし | サルベージ手術または化学療法 |
| 食道と遠隔リンパ節・他臓器への再発 | 適応なし | 化学療法のみ |
食道局所のみへの再発の場合
再発部位が食道局所に限定されている場合、PDTが治療の選択肢となります。再発したがんが食道の粘膜にとどまっている場合は内視鏡的切除も可能ですが、粘膜下層にまで浸潤している場合は内視鏡では対処できません。
PDTは粘膜下層から筋層の浅い部分までの腫瘍に対して有効です。この範囲の再発であればPDTによって高い確率で腫瘍を消失させることができます。ただし、筋層の深部にまで浸潤している場合はPDTでは対応できず、サルベージ手術または化学療法が選択されます。
リンパ節転移や遠隔転移を伴う再発の場合
食道の再発に加えて周辺リンパ節への転移が認められる場合、PDTは適応外となります。この場合はサルベージ手術または化学療法が選択されます。
さらに、遠隔リンパ節や他臓器への転移が確認された場合は、手術も適応外となり、化学療法のみが治療選択肢となります。
PDTの治療効果と成績
レザフィリンとPDレーザーを使用した臨床試験では、がんが完全に消失する完全奏効率が88%を超えるという高い治療効果が報告されています。これは化学放射線療法後の局所再発に対する治療法としては良好な成績といえます。
PDTの利点は、食道を切除することなく腫瘍を治療できる点です。また、正常組織へのダメージが少ないため、治療後の食道機能の温存が期待できます。ただし、治療効果は腫瘍の深達度に大きく依存するため、適切な症例選択が重要です。
PDTの副作用と後遺症について
PDTが医療現場で本格的に使用され始めたのは2002年頃です。当時使用されていた光感受性物質は「フォトフリン」という薬剤でしたが、この薬剤には日光過敏症を引き起こすという大きな課題がありました。
フォトフリンを使用した場合、治療後約1か月半という長期間にわたって日光を避ける「遮光期間」が必要でした。
この期間中に日光に当たってしまうと、皮膚に湿疹や水疱、強度の日焼けのような症状が現れます。日常生活において日光を完全に避けることは困難であり、フォトフリンを使用したPDT後には約40%の患者さんに日光過敏症が発生していました。
また、当時使用されていたレーザー照射装置「エキシマダイレーザー」も生産中止となったため、PDTは広く普及するには至りませんでした。
レザフィリンによる副作用の軽減
2012年頃から新しい光感受性物質である「レザフィリン」とPDレーザー装置を使用した臨床試験が開始されました。レザフィリンを使用することで、遮光期間は約2週間に短縮され、日光過敏症の発生率も10%未満に低下しました。
この改良により患者さんの負担は大きく軽減され、2015年にレザフィリンとPDレーザーを使用したPDTは保険適応となりました。
治療に伴う主な合併症
PDT治療に伴う主な合併症としては、以下のようなものがあります。
レーザー照射部位の食道粘膜に炎症が生じるため、治療後数日間は食事ができません。また、照射部位の浮腫や出血が生じることもあります。これらの症状は一時的なものであり、時間経過とともに改善します。
遮光期間中は室内照明の明るさを500ルクス未満に制限し、長袖・長ズボンを着用して日光への曝露を避ける必要があります。この期間を適切に管理することで、日光過敏症のリスクを最小限に抑えることができます。
PDT治療の実際の流れ
治療前日
入院手続きを行います。治療に向けた準備と説明が行われます。
治療当日
朝にレザフィリンを静脈内注射します。注射後4~6時間でがん組織にレザフィリンが集積するため、このタイミングで内視鏡を食道の患部まで挿入し、レーザー光を照射します。
照射時間は腫瘍の大きさや範囲によって異なりますが、通常は数十分程度です。翌日に照射部位の状態を確認し、必要と判断された場合は追加照射を行うこともあります。
治療後の管理期間
治療日から3日間は絶食となり、点滴による栄養管理が行われます。これはレーザー照射によって食道内に炎症が生じるためです。
その後、約10日間入院して経過観察を行います。入院中は通常の病室を使用しますが、遮光カーテンで室内を遮光し、蛍光灯の明るさも500ルクス未満に調整して日光過敏症の予防に努めます。
入院期間中は長袖、長ズボンを着用し、日中の外出は控えることが推奨されます。退院後も約2週間は同様の注意が必要です。
PDT治療の費用について
レザフィリンを使用したPDTは2015年に保険適応となったため、健康保険が適用されます。治療費は使用する薬剤の量や入院期間によって変動しますが、3割負担の場合で概ね30万円~50万円程度となることが多いようです。
高額療養費制度を利用することで、所得に応じた自己負担限度額まで医療費を軽減することが可能です。詳細な費用については、治療を受ける医療機関で事前に確認することをお勧めします。
PDT治療を受けられる医療機関
PDTは専用のレーザー装置と熟練した技術が必要な治療法であるため、すべての医療機関で実施できるわけではありません。国立がん研究センター東病院をはじめとする、がん診療連携拠点病院や大学病院など限られた施設で実施されています。
治療を検討している場合は、現在通院している医療機関の主治医に相談し、PDTが実施可能な施設への紹介状を作成してもらう必要があります。
食道がん再発治療におけるPDTの今後
光線力学的療法は、化学放射線療法後の食道局所再発に対する有効な治療選択肢として期待されています。
従来はサルベージ手術という困難な手術を受けるしか選択肢がなかった患者さんにとって、食道を温存しながら治療できるPDTは重要な選択肢といえます。
ただし、PDTが適応となるのは腫瘍の深達度が限定的な場合であり、すべての再発症例に使用できるわけではありません。適切な症例選択と、経験豊富な医療チームによる治療が重要です。
食道がんの治療方針は個々の病状によって大きく異なります。主治医とよく相談し、自分の状況に最も適した治療法を選択することが大切です。
参考文献・出典情報
国立がん研究センター東病院 食道外科 光線力学的療法(PDT)



