非小細胞肺がんステージ3における治療の現状
非小細胞肺がんのステージ3では、多くの場合、手術による切除が困難な状況にあります。そのため治療の中心となるのは「化学放射線療法」です。これは抗がん剤などの薬物療法と放射線治療を組み合わせた治療法を指します。
化学療法(薬物療法)は近年目覚ましい進歩を遂げていますが、薬剤単独で進行した肺がんを完全に消滅させることは現時点では困難です。化学療法の主な目的は、がんの進行を抑制すること、腫瘍を一時的に縮小させることにあります。
また、従来のリニアック(ライナック)を使用した定位放射線治療では、腫瘍部分だけでなく、周辺の正常な肺組織にも放射線が照射されてしまうという課題がありました。このため、がん腫瘍を完全に死滅させる(根治させる)ために必要な線量を十分に照射できないという限界がありました。
つまり、従来の方法では薬物療法と放射線治療を組み合わせても、がん細胞が残存してしまい、根治的な治療を実現することが難しかったのです。
しかし、2010年以降、放射線治療技術は著しく向上しました。現在では、腫瘍をターゲットとしてピンポイントで強力な放射線を照射できる技術が開発され、条件が整えば目視できる腫瘍を完全に消滅させ、「寛解(かんかい)」状態に到達できるケースも報告されるようになっています。
非小細胞肺がんステージ3a・ステージ3bの病態と治療判断の難しさ
ステージ3の定義と病態
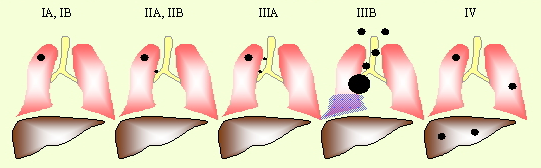
非小細胞肺がんのステージ3では、リンパ節への転移が認められる状態です。ステージ3はさらに3aと3bに細分化されます。
ステージ3aでは、がん腫瘍がある側(同側)の縦隔リンパ節や肺門リンパ節への転移が見られます。また、胸壁まで腫瘍が浸潤しているケースもあります。腫瘍の大きさや浸潤の程度によって、さらに細かく分類されます。
ステージ3bでは、腫瘍がある反対側(対側)の縦隔リンパ節、肺門リンパ節、あるいは鎖骨上窩のリンパ節などにも転移が及んでいる状態です。より広範囲にリンパ節転移が進行していることを意味します。
ステージ3の段階では、まだ遠隔転移(他の臓器への転移=ステージ4)は認められていません。しかし、潜在的に微小な遠隔転移が既に生じている可能性は完全には否定できません。このため治療計画を立てる際には慎重な判断が必要となります。
放射線治療における課題
放射線治療は基本的に「局所的に腫瘍を攻撃する」治療法です。そのため、腫瘍が体内の複数箇所に点在している場合、全ての病巣を効果的に攻撃することが困難になります。
ステージ3の場合、原発腫瘍だけでなく、複数のリンパ節に転移が存在します。これら全ての病巣に適切な線量の放射線を照射しなければなりません。しかし、病巣が多数存在すると「放射線が一部の病巣に当たり切らず、がん細胞が残存してしまう」リスクが高まります。
ただし、ステージ3には様々なパターンが存在します。ステージ3aであっても3bであっても、病巣がある程度限定された範囲に存在している場合や、転移しているリンパ節の数が比較的少ない場合は、「目に見える腫瘍を全て消滅させる=根治」を目指す価値があると考えられています。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
放射線治療を成功させるための重要なポイント
必要な放射線線量
放射線を照射した際に、がん腫瘍(がん細胞)を完全に死滅させることができるとされている放射線線量は、一般的に60Gy(グレイ)とされています。
治療を成功させるためには、この線量をしっかりと腫瘍に照射することが必要です。同時に、正常な肺組織、近接している心臓、気管支、食道、脊髄などの重要臓器にはできるだけ放射線を当てない(または各臓器が耐えられる範囲の線量に抑える)ことが重要な条件となります。
肺の正常組織に過度に放射線が照射されると、放射線性肺臓炎など重篤な合併症を引き起こす危険性があります。心臓に多くの線量が当たれば心膜炎のリスクが高まり、食道には食道炎、脊髄には脊髄障害などの可能性が生じます。
従来の定位照射の限界
2000年代まで主流だった三次元原体照射や定位照射では、「がんにはしっかり当てて、他の組織には当てない」という相反する要求を両立させることが極めて困難でした。実際、両立はほぼ不可能とされていました。
この技術的限界により、根治を目指せる患者さんが限られていたのです。
高精度放射線治療技術の登場
しかし、2010年代に入ると状況は変化しました。IMRT(強度変調放射線治療)や陽子線治療といった「よりピンポイントに、より正確に放射線を照射できる技術」が実用化され、腫瘍への十分な線量照射と正常組織の保護の両立が可能になるケースが増えてきました。
IMRT(強度変調放射線治療)とは
IMRTの基本原理
IMRTとは「Intensity Modulated Radiation Therapy(強度変調放射線治療)」の略称です。簡潔に説明すると、「照射野内で放射線の強度(線量分布)が変化するように、複数の異なる角度からのビームを組み合わせて照射する方法」です。
従来の放射線治療では、ある方向から照射すると、その経路上にある全ての組織に同じ強度の放射線が当たってしまいました。IMRTではこの問題を解決しています。
IMRTの治療計画プロセス
IMRTは完全にコンピュータで制御された照射を行います。治療前に、CT(コンピュータ断層撮影)やMRI、PETなどの画像検査から得られた情報をもとに、放射線を照射したい部分(腫瘍)と、できるだけ照射を避けたい部分(正常組織や重要臓器)を三次元的に詳細に指定します。
その後、コンピュータによる複雑な計算を経て、腫瘍の形状に合わせた放射線の強弱、照射角度、ビームの形状などの情報を算出します。これらのデータを放射線治療装置にインプットしてから、実際の照射を行う仕組みです。
この技術により、腫瘍には高線量を集中させながら、周辺の正常組織への線量を最小限に抑えることが可能になりました。
陽子線治療とは
陽子線治療の特徴
陽子線治療は、従来の放射線治療で使用されるX線とは異なる性質を持つ放射線を使用します。陽子線は、X線よりも重い粒子(陽子)を加速させて照射する技術です。
陽子線の最大の特徴は「ブラッグピーク」と呼ばれる物理特性です。体内に入った陽子線は、ある一定の深さまで到達すると、そこで急激にエネルギーを放出して止まります。
つまり、腫瘍の位置でピンポイントにエネルギーを放出し、その先の組織には放射線がほとんど到達しないという特性があります。
陽子線治療の設備と費用
陽子線を照射するためには、陽子を加速させる巨大な装置(サイクロトロンやシンクロトロン)が必要です。この装置は非常に高価で、設置には数百億円規模の投資が必要となります。そのため、日本国内でも陽子線治療を実施できる施設は限られており、2025年現在でも20施設程度にとどまっています。
費用面では、2016年4月から小児がんなど一部の疾患に対して保険適用が開始されましたが、非小細胞肺がんステージ3に対しては、条件を満たせば保険適用となるケースもあります。保険適用外の場合は、およそ250万円~300万円程度の自費負担が必要となります。
肺がんへの陽子線治療の利点
肺がんに対する陽子線治療では、腫瘍を攻撃する効果が高いことはもちろん、肺の正常部分、心臓、食道、気管支、脊髄などへの線量を大幅に減らすことができます。これにより、心膜炎、放射線性肺臓炎、食道炎などの合併症や後遺症のリスクを低減できる可能性があります。
非小細胞肺がんステージ3に対するIMRTと陽子線治療の治療成績
臨床研究からの報告
ステージ3の非小細胞肺がんに対する高精度放射線治療を積極的に研究している静岡県立静岡がんセンターからは、重要な報告があります。
同センターの研究では、「従来の三次元原体放射線治療のみでは根治照射が不可能であった症例においても、高精度放射線治療(IMRTまたは陽子線治療)を用いることにより、根治的な線量での照射が実施できた症例が存在した」と報告されています。
この報告は、技術の進歩により治療選択肢が広がったことを示す重要なエビデンスとなっています。
治療適応の判断
前述の通り、ステージ3というカテゴリには様々な病態のケースが含まれます。そのため、全ての患者さんにIMRTや陽子線治療を実施すべきということではありません。
しかし、「従来の三次元原体照射では60Gy(グレイ)の根治的線量を照射できないが、高精度放射線治療を用いれば照射可能になる」といったケースでは、化学放射線療法においてIMRTや陽子線治療での照射を検討する価値があると考えられます。
| 治療法 | 主な特徴 | 利点 | 課題 |
|---|---|---|---|
| 三次元原体照射 | 従来の標準的放射線治療 | 多くの施設で実施可能 | 正常組織への線量が多い |
| IMRT | 強度を変調した照射 | 腫瘍形状に合わせた照射が可能 | 低線量域が広がる傾向、技術と経験が必要 |
| 陽子線治療 | 陽子を用いた照射 | 腫瘍の先の組織への線量が少ない | 実施施設が限定的、費用が高額な場合がある |
高精度放射線治療における注意点と課題
IMRT実施における技術的課題
IMRTに対応できる装置と専門知識を持つ医師を備えた医療機関は増加していますが、肺がんへのIMRT照射には特有の難しさがあります。
最大の課題は、肺が呼吸によって常に動いているという点です。呼吸によって腫瘍の位置が変動するため、照射の精度を保つことが困難になります。この問題に対処するため、呼吸同期照射や呼吸停止下での照射など、様々な工夫が行われています。
低線量域への配慮
IMRTでは、50Gyや60Gyなどの高線量が照射される範囲は精密に制御できます。しかし、技術的な特性上、それより弱い10~20Gyの低線量が照射される範囲がどうしても広がってしまう傾向があります。
この低線量域が広がることで、正常組織への影響が懸念されるケースもあります。
医療機関選択の重要性
患者さんの体型や姿勢、肺の動き、腫瘍の位置関係などを総合的に考慮しながら、合併症が起きないように最適な照射計画を立案するには、相応の経験と技術が求められます。
高精度放射線治療は、どこの医療機関でも同じ結果が得られるというものではありません。非小細胞肺がんステージ3に対する化学放射線療法の経験が豊富な医療機関で治療を受けることが、成功のための重要なポイントの一つとなります。
化学放射線療法との併用
ステージ3の非小細胞肺がんでは、放射線治療単独ではなく、抗がん剤などの化学療法を同時に行う「同時化学放射線療法」が標準治療とされています。
化学療法剤には放射線の効果を増強させる作用(放射線増感作用)があり、両者を組み合わせることでより高い治療効果が期待できます。一方で、副作用も強くなる傾向があるため、患者さんの全身状態や年齢、合併症の有無などを慎重に評価した上で、治療方針を決定します。
使用される薬剤は、シスプラチンやカルボプラチンなどのプラチナ製剤を中心とした組み合わせが一般的です。近年では、免疫チェックポイント阻害剤の併用についても研究が進められています。
治療後の経過観察
化学放射線療法が終了した後も、定期的な経過観察が必要です。CTやPET-CTなどの画像検査を定期的に実施し、再発の有無を確認します。
また、放射線治療による晩期合併症(治療終了後、数ヶ月から数年経過してから現れる合併症)にも注意が必要です。放射線性肺臓炎、放射線性食道炎、心機能への影響などが代表的な晩期合併症として知られています。



