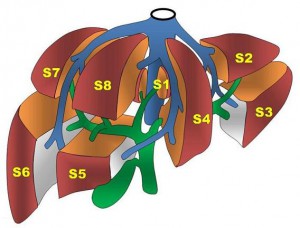
肝臓の区域
肝臓がんの手術とは
肝臓がんの治療において、手術(肝切除)は根治を目指せる重要な選択肢です。
肝臓は再生能力が高い臓器ですが、同時に肝硬変や肝炎などの基礎疾患を抱えている患者さんが多いため、手術の適応は慎重に判断されます。
肝臓がんの手術では、がんの大きさ、個数、位置、そして肝臓の機能状態を総合的に評価して、切除する範囲を決定します。切除範囲によって手術の名称や難易度、術後の経過が異なります。
肝臓の構造と手術方式の分類
肝臓は、血管の枝分かれに合わせて8つの「亜区域」に分けられています。臨床的には、右葉と左葉をそれぞれ2つに分け、4つの「区域」として扱うことが一般的です。
手術方式は切除する範囲によって以下のように分類されます。
| 手術方式 | 切除範囲 | 適応となる状態 |
|---|---|---|
| 部分切除 | 腫瘍とその周囲の肝組織のみ | 小さな腫瘍、肝機能が低下している場合 |
| 亜区域切除 | 1つまたは複数の亜区域 | 腫瘍が亜区域内に限局している場合 |
| 区域切除 | 1つまたは複数の区域 | 中程度の大きさの腫瘍 |
| 葉切除 | 右葉または左葉全体 | 大きな腫瘍、複数の腫瘍が一方の葉に集中 |
| 拡大葉切除 | 片方の葉と反対側の一部 | 広範囲に広がった腫瘍 |
切除範囲が大きいほど肝臓へのダメージは大きくなりますが、同時に再発リスクを下げる効果も期待できます。医師は患者さんの肝機能と腫瘍の状態を天秤にかけて、最適な切除範囲を決定します。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
ステージ毎の手術適応と選択
肝臓がんの手術適応は、ステージだけでなく肝機能の状態が重要な判断基準となります。日本では肝障害度分類(Child-Pugh分類)とステージを組み合わせた治療アルゴリズムが用いられます。
| ステージ | 腫瘍の状態 | 肝機能良好(Child-Pugh A) | 肝機能中等度(Child-Pugh B) |
|---|---|---|---|
| ステージI | 2cm以下、単発、脈管侵襲なし | 肝切除または局所療法 | 局所療法を優先 |
| ステージII | 2cm超、単発、脈管侵襲なし | 肝切除が第一選択 | 小範囲切除または局所療法 |
| ステージIII | 複数個または脈管侵襲あり | 肝切除を検討 | 他の治療法を優先 |
| ステージIVA | 遠隔転移なし、進行例 | 症例により切除可能 | 全身療法を検討 |
肝機能がChild-Pugh Cまで低下している場合、手術のリスクが高すぎるため、原則として肝切除は行われません。この場合は肝移植や他の治療法が検討されます。
手術時間と入院期間
手術時間の目安
肝臓がんの手術時間は、切除範囲や腫瘍の位置、患者さんの状態によって異なります。
| 手術の種類 | 平均手術時間 | 出血量の目安 |
|---|---|---|
| 部分切除 | 2〜4時間 | 少量〜中等量 |
| 区域切除 | 3〜5時間 | 中等量 |
| 葉切除 | 4〜7時間 | 中等量〜多量 |
| 拡大葉切除 | 6〜9時間 | 多量 |
近年は腹腔鏡手術も普及しており、適応となる症例では開腹手術よりも手術時間が短く、出血量も少なくなる傾向があります。ただし、腹腔鏡手術は技術的な習熟が必要で、すべての施設で実施できるわけではありません。
入院期間
現在では、肝切除手術から退院までの平均入院日数は2週間以内となっています。多くの場合は10日前後で退院できます。ただし、切除範囲が広い場合や合併症が発生した場合は、入院期間が延長されることがあります。
| 手術の種類 | 標準的な入院期間 | 備考 |
|---|---|---|
| 部分切除 | 7〜10日 | 合併症がなければ最短 |
| 区域切除 | 10〜14日 | 標準的な経過 |
| 葉切除以上 | 14〜21日 | 肝機能回復に時間を要する |
腹腔鏡手術の場合は、開腹手術と比較して1〜3日程度入院期間が短くなることが報告されています。
手術後の管理と経過
手術直後の管理
手術直後は、患者さんの状態により集中治療室(ICU)または回復室で治療を受けます。この期間は通常1〜3日程度で、水分管理を中心とした全身管理が行われます。
具体的には以下のような処置が行われます。
・糖代謝のコントロールのためのインスリン投与
・消化性潰瘍予防薬の投与
・感染予防のための抗生物質投与
・炎症反応を抑えるステロイドホルモンの使用
・疼痛管理のための鎮痛薬投与
これらの処置は手術後5日間ほど継続されます。
術後の回復過程
近年は麻酔技術や鎮痛薬が進歩したため、手術後の痛みは以前と比べて軽減されています。
| 術後日数 | 患者さんの状態 | 医療処置 |
|---|---|---|
| 手術当日 | ICUまたは回復室で安静 | 厳重なモニタリング |
| 術後1日目 | ベッド上で起き上がれる | 早期離床の開始 |
| 術後2〜3日 | ベッド脇に立てる、歩行開始 | 痛みがかなり和らぐ |
| 術後3〜4日 | 一般病室へ移動可能 | 食事を徐々に開始 |
| 術後1〜2週間 | ドレーン抜去、退院準備 | 肝機能の回復確認 |
手術後は、患者さんの腹部にドレーンと呼ばれるチューブが入っています。これは切除部分からもれ出す液体が腹部にたまるのを防ぐためのもので、手術後1〜2週間で抜き取ることができます。
手術の成功率と死亡率
肝臓がん手術の成功率は、肝機能の評価技術の進歩により向上しています。現在では、手術前の肝機能評価を正確に行えるようになったため、手術の安全性は以前と比べて高まっています。
| 評価指標 | 専門施設 | 全国平均 |
|---|---|---|
| 手術関連死亡率 | 1%以下 | 2%程度 |
| 5年生存率(ステージI) | 60〜70% | 50〜60% |
| 5年生存率(ステージII) | 50〜60% | 40〜50% |
| 5年生存率(ステージIII) | 30〜40% | 20〜30% |
かつては手術後に肝不全を発症して死亡することが少なくありませんでしたが、現在では手術前の詳細な評価により、手術に耐えられるかどうかを正確に判断できるようになっています。
ただし、これらの数値は施設の経験や患者さんの背景因子によって変動します。高度な技術を持つ専門施設では、より良好な成績が報告されています。
手術後の合併症
肝不全
肝切除にともなう最も危険な合併症は、肝臓の機能が足りなくなる肝不全です。残された肝臓の量が少なすぎたり、残った肝臓の機能が低下していると発生します。
現在では術前評価の精度向上により、肝不全による死亡率は専門施設で1%以下、全国平均で2%程度まで低下しています。万が一肝不全が発生した場合は、集中的な内科治療や、場合によっては肝移植が検討されます。
その他の主な合併症
| 合併症 | 発生頻度 | 症状と対処 |
|---|---|---|
| 後出血 | 3〜5% | ドレーンからの出血が持続。輸血や再手術で対応 |
| 胆汁漏 | 5〜10% | 切除部分から胆汁が漏出。ドレナージで対応 |
| 腹腔内感染 | 2〜5% | 発熱、腹痛。抗生物質投与とドレナージ |
| 胸水貯留 | 10〜20% | 呼吸困難。利尿薬や穿刺で対応 |
| 肺炎 | 3〜5% | 発熱、咳。抗生物質で治療 |
これらの合併症は入院期間内に確認できるため、発生した場合は適切な対処が行われます。早期に発見して対応することで、重症化を防ぐことができます。
術後の痛みと痛み対策
手術後の痛みは患者さんにとって大きな不安要素ですが、近年は疼痛管理の技術が進歩し、以前と比べて痛みは軽減されています。
術後の痛みは、手術の翌日が最も強く、その後徐々に軽減していきます。3日程度でかなり和らぎ、1週間後にはほとんど気にならないレベルになることが多いです。
痛み対策として以下の方法が用いられます。
・硬膜外麻酔による持続的な鎮痛
・静脈内投与による鎮痛薬の使用
・患者さん自身がボタンを押して鎮痛薬を投与するPCA(自己調節鎮痛法)
・非ステロイド性消炎鎮痛薬の使用
腹腔鏡手術の場合は、開腹手術と比べて創部が小さいため、術後の痛みは軽くなる傾向があります。
手術後の生活への影響
日常生活への復帰
退院後は、徐々に日常生活に戻っていきます。個人差はありますが、一般的な経過は以下のとおりです。
| 時期 | 活動レベル | 注意点 |
|---|---|---|
| 退院〜1ヶ月 | 軽い家事、散歩 | 重いものを持たない、激しい運動は避ける |
| 1〜2ヶ月 | 通常の家事、軽い仕事 | 疲労に注意、無理をしない |
| 2〜3ヶ月 | ほぼ通常の活動 | 定期的な休息を心がける |
| 3ヶ月以降 | 通常の生活・仕事 | 定期検査を継続 |
デスクワークであれば退院後1〜2ヶ月で復帰できることが多いですが、肉体労働の場合は2〜3ヶ月程度の休養が必要になることがあります。
食事と栄養管理
手術後は肝臓に負担をかけないよう、食事内容に配慮が必要です。
・高タンパク質、高カロリーの食事を心がける
・脂肪分の多い食事は控えめにする
・1回の食事量を少なくして、回数を増やす
・栄養バランスを考えた食事を摂る
肝機能が回復すれば、特別な食事制限は必要なくなりますが、暴飲暴食は避けるべきです。
飲酒について
手術後の飲酒については、患者さんからよく質問される項目です。
術後最低3ヶ月間は禁酒が推奨されます。肝臓の再生と機能回復には時間がかかるため、その期間は肝臓に負担をかけないことが重要です。
3ヶ月以降も、以下の点に注意が必要です。
・主治医の許可を得てから飲酒を再開する
・肝機能検査の数値が正常範囲内であることを確認する
・飲酒量は少量(日本酒換算で1合程度)に抑える
・週に2日以上は休肝日を設ける
特にウイルス性肝炎や肝硬変が背景にある患者さんの場合、飲酒は肝臓の状態を悪化させる可能性が高いため、可能な限り禁酒を続けることが望ましいです。アルコール性肝障害が原因で肝臓がんになった患者さんは、完全な禁酒が必須となります。
手術後の再発と経過観察
肝細胞がんの切除後の3年再発率は60%に達します。これは肝臓がんの特徴として、肝炎ウイルスや肝硬変などの背景疾患があり、残った肝臓から新たながんが発生しやすいためです。
再発のパターン
| 再発のタイプ | 特徴 | 発生時期 |
|---|---|---|
| 肝内再発 | 残った肝臓内に新たながんが発生 | 術後2〜3年以内に多い |
| 遠隔転移 | 肺、骨、リンパ節などへの転移 | 進行例で発生しやすい |
経過観察の内容
退院後も、患者さんは肝機能や腫瘍マーカーの測定、画像検査のため、3ヶ月に1回程度の外来通院を行って観察を続けます。
定期検査の内容は以下のとおりです。
・血液検査(肝機能、腫瘍マーカー)
・超音波検査
・CT検査またはMRI検査(6ヶ月〜1年に1回)
早期に再発を発見できれば、再度の手術やラジオ波焼灼療法などの局所療法で対応できる可能性があります。そのため、定期的な検査を継続することは極めて重要です。
手術を受ける施設の選択
肝臓がんの手術は専門的な技術と経験を要するため、施設選択は治療成績に影響します。
施設を選ぶ際の検討ポイントは以下のとおりです。
・年間の肝切除症例数(50例以上が望ましい)
・肝胆膵外科専門医の在籍
・集中治療室(ICU)の設備
・腹腔鏡手術の実施可能性
・放射線治療や化学療法など他の治療法との連携体制
日本肝胆膵外科学会が認定する高度技能専門医修練施設では、経験豊富な医師による手術が受けられます。これらの施設の情報は学会のウェブサイトで公開されています。
手術以外の治療選択肢との比較
肝臓がんの治療には、手術以外にも複数の選択肢があります。
| 治療法 | 適応 | 特徴 |
|---|---|---|
| ラジオ波焼灼療法 | 3cm以下、3個以内 | 体への負担が小さい、入院期間が短い |
| 肝動脈化学塞栓療法 | 手術困難な多発例 | 繰り返し実施可能 |
| 分子標的薬 | 進行例、遠隔転移例 | 外来通院で実施可能 |
| 肝移植 | 肝機能低下例 | 肝臓そのものを入れ替える |
これらの治療法は、それぞれに長所と短所があります。患者さんの全身状態、肝機能、腫瘍の状態を総合的に判断して、最適な治療法が選択されます。
手術は根治を目指せる治療法ですが、体への負担も大きいため、高齢の患者さんや合併症を持つ患者さんでは、他の治療法が選ばれることもあります。
まとめ
肝臓がんの手術は、ステージや肝機能に応じて適切な切除範囲が選択されます。現在では入院期間は平均2週間以内、多くの場合10日前後で退院可能です。
手術時間は切除範囲により2〜9時間程度で、専門施設での手術関連死亡率は1%以下まで低下しています。術後の痛みは以前と比べて軽減されており、早期から離床が可能です。
主な合併症としては肝不全、後出血、胆汁漏などがありますが、適切な術前評価と術後管理により、多くは入院期間内に対応できます。
退院後は徐々に日常生活に戻りますが、飲酒については最低3ヶ月間の禁酒が推奨され、その後も制限が必要です。再発率は3年で60%に達するため、定期的な経過観察が不可欠です。
手術を受ける際は、経験豊富な専門施設を選択することで、より良好な治療成績が期待できます。
参考文献・出典情報
国立がん研究センター中央病院 肝胆膵外科
日本肝臓学会
日本肝胆膵外科学会
日本肝癌研究会
国立がん研究センター がん情報サービス 肝臓がん 治療
日本消化器病学会
日本消化器外科学会
Minds ガイドラインライブラリ
厚生労働省
医薬品医療機器総合機構(PMDA)



