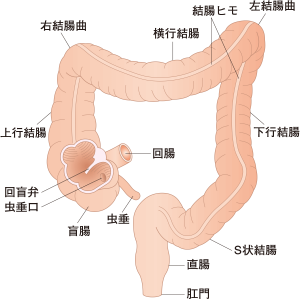
大腸がんの局所再発は、結腸がんではまれですが、直腸がんでは頻度が高いものです。
直腸がんが周囲に浸潤しやすく局所的再発が多いのに対して、結腸がんは、離れた臓器への転移や再発がかなり高い確率で起こります。とりわけ多いのは肝臓への転移です。
直腸の再発がんには、最初の手術で吻合した部位にみられる小さなものから、ほかの臓器に浸潤する再発、仙骨などの骨盤壁に固定した比較的大きな再発巣まで、再発様式や浸潤程度が異なります。
治療法も、次のように違います。
1.小さな吻合部再発
比較的早期に発見された場合には、切除手術が基本となります。切除後の予後は5年生存率は約53%です。
2.ほかの臓器に浸潤する再発・骨盤壁再発
この場合、切除手術によるダメージが大きく、術後の合併症や機能障害の問題もあります。そのため、患者さんの疼痛(痛み)の有無や、その広がりを正確に把握し、病変の広がりをCTやMRIなどの画像で診断したうえで、切除手術を行うかどうか慎重に検討します。
確定できない場合は針生検(患部に穿刺針を刺して組織を採取する生体病理検査)などで診断を確定します。
直腸がんが骨盤壁に再発した場合には、原則として、遠隔転移がなく骨盤内に限局している場合にかぎり、手術が行われます。
この場合に多用される手術方式は、骨盤内の臓器(膀胱・前立腺・子宮・膣など)を一括して切除する骨盤内臓全摘術です。
さらに、がんが骨まで進んでいれば、仙骨もあわせて切除する仙骨合併骨盤内臓全摘術が行われます。
医師に確認すべきこと
再発が疑われ、検査や診断を受ける際には医師に聞きたいことをよく整理して臨み、次のようなことを確認しておくと役立ちます。
1.再発(転移も含む)の起こった場所は?
2.どれぐらい進行しているか?
3.考えられる治療法は?(治療法が複数ある場合はすべて聞き、医師がどれをすすめるか、なぜそれをすすめるか、理由も聞く)
4.治療の効果は?(根治が可能か。無理なら、どれぐらい進行を遅らせられ、ふつうに暮らせるかなど)
5.治療のリスクは?(副作用や後遺症、生命の危険はあるかなど)
6.治療を受けないとどうなるのか?(治療を受けないという選択肢はあるのか、治療を受けないことにメリットがあるかなど)
医師が提示する治療法のほかにも選択肢がないか気になる場合は、別の医師にセカンドオピニオンを求める方法もあります。
大腸がんが再発した場合の治療方法とは?
再発・転移が発見された場合、その部位や転移巣の数、患者さんの状態など様々な条件を考慮して、どのような処置をとるかを決めます。
がん日本癌治療学会が発表している大腸がんの治療ガイドラインでは、再発・転移時の治療法が他のがんよりもくわしく定められています。
たとえば、smがんの浸潤の状況からS状結腸の切除がすすめられるとき、患者さんが若く、ほかの病気にかかっていなければ、手術のリスクは少ないので切除手術が行われます。いっぽうで患者さんが高齢で心臓の合併症などがある場合には、むしろ何もしないほうがいいだろうという判断になるかもしれません。
大腸がんの局所再発時の切除手術方法
手術を実施する、となった場合はがんがある部分をすべて切除することが目的になります。
場合によっては最初の手術より広範囲な切除となることもあり、骨盤内の他の臓器や血管、神経にも切除が及ぶことがあります。
例えば直腸がんで肛門温存術を受けたあと、再発病巣が肛門に及んだのであれば、肛門も含めて取り除く直腸切断術が行なわれます。これにより、あらたに人工肛門(ストーマ)が造設されます。
がんの進行度によっては、手術中に放射線を照射して病巣の縮小をはかる「術中照射」が行なわれることもあります。
※放射線治療は、結腸がんの場合にはあまり用いられません。しかし、直腸がんの局所再発では、手術の前やあと、手術中などに放射線を照射し、腫瘍の縮小をはかることがあります。
化学療法(抗がん剤など薬物による治療)
抗がん剤などの薬物を用いる治療法を化学療法といいます。
肝臓の局所療法など一部の場合を除いて、ほとんどが複数の抗がん剤を組み合わせて用います。これらの抗がん剤は、転移先の臓器を原発巣とするがん治療の抗がん剤とは異なります。
たとえば、「大腸がんの肝転移」の場合、「肝臓がん」のための抗がん剤は用いず、大腸がんの抗がん剤を用いるのが原則です。
化学療法は大腸がん再発の根治療法ではありませんが、がんを縮小させたり、進行を遅らせたりして生存期間の延長をはかります。
しかし、副作用もあるので、患者さんの状態がよくない場合は行なうことができません。再発がんの切除ができない場合の化学療法は、次の場合に可能となります。
1.全身状態がよい (患者さんが身のまわりのことを自分でできる)
2.肝機能・腎機能が悪くない
3.がん病巣をCTやMRIで見ることができる
なお、抗がん剤の投与方法は点滴か内服です。
点滴には時間がかかりますが、最近は胸などに埋め込んだ携帯用ポー卜(皮下埋め込み式ポート)から持続注入する方法もあり、自宅で抗がん剤治療を受けることも可能になりました。
使われる薬について
大腸がん(直腸がん+結腸がん)への全身化学療法は、フォルフォックス(FOLFOX)やフォルフィリ(FOLFILI)など、複数の抗がん剤を併用して実施する方法が一般的です。
その他、ベバシズマブ(商品名アバスチン)、パニツムマブ(商品名ベクチビックス)と
セツキシマブ(商品名アービタックス)などの分子標的薬が2007年ごろから登場し、以降も中心的な薬として使われています。
FOLFOXやFOLFILIなど複数の抗がん剤に加えて、分子標的薬も同時に使う手段が2018年以降は主流ですが、多くの薬を使うことでおのずと副作用の確率や症状も増えることが課題です。















