こんにちは。がん専門のアドバイザー、本村ユウジです。
子宮体がんと診断され、がんが子宮頸部にまで広がっているステージIIと告げられた患者さんにとって、どのような手術が行われるのか、その切除範囲はどの程度なのか、という点は大きな関心事です。
ステージIIの子宮体がんに対しては、がんの広がりに応じて「準広汎子宮全摘出術」または「広汎子宮全摘出術」という、より広い範囲を切除する手術が選択されます。これらの手術は、単純子宮全摘出術よりも切除範囲が広く、がんを確実に取り除くことを目的としています。
この記事では、2026年現在の最新の治療情報に基づき、それぞれの手術方式の違い、切除する範囲、手術の手順、合併症への対策、入院期間など、患者さんが知っておくべき情報を詳しく解説します。
子宮体がんステージIIとは
子宮体がんのステージ分類は、がんがどこまで広がっているかによって決まります。ステージIIは、がんが子宮体部を超えて子宮頸部の間質(結合組織)に浸潤している状態を指します。
この段階では、がんは依然として子宮内にとどまっており、子宮外の骨盤内臓器やリンパ節にはまだ広がっていません。しかし、がんが子宮頸部まで及んでいるため、単純子宮全摘出術よりも広範囲の切除が必要となります。
2022年に改訂された子宮体癌取扱い規約では、手術で摘出した組織の病理検査によって最終的な進行期が決定される「手術進行期分類」が採用されています。そのため、手術前の画像診断で推定された進行期と、手術後に確定した進行期が異なることもあります。
準広汎子宮全摘出術について
準広汎子宮全摘出術の切除範囲
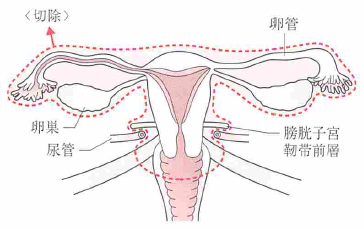
準広汎子宮全摘出術は、単純子宮全摘出術と広汎子宮全摘出術の中間に位置する手術方式です。この術式では、子宮本体だけでなく、その周囲の組織も一定範囲切除します。
具体的な切除範囲は以下の通りです。
- 子宮全体(子宮体部と子宮頸部)
- 両側の付属器(卵巣と卵管)
- 膀胱子宮靭帯の前層部分
- 基靭帯(子宮を支える靭帯)の一部
- 腟壁の一部(子宮頸部から離れた位置で切除)
準広汎子宮全摘出術の大きな特徴は、膀胱の神経の大部分を温存できることです。そのため、より広範囲を切除する広汎子宮全摘出術と比べて、術後の排尿トラブルが少なくなります。
準広汎子宮全摘出術の手術手順
手術は以下のような手順で進められます。
まず、腹部を開腹するか、または腹腔鏡を用いた低侵襲手術でアプローチします。膀胱子宮靭帯の前層を分離し、慎重に切断します。次に、尿管を損傷しないよう細心の注意を払いながら、尿管を周囲の組織から剥離して脇に避けます。
子宮頸部から一定の距離を確保した位置で、基靭帯の一部を切断します。これにより、がんから十分な切除マージン(安全域)を確保します。さらに、腟壁の一部を含めて子宮を切除します。
両側の卵巣と卵管も一緒に摘出します。子宮体がんは卵巣に転移しやすい特徴があるため、画像診断で正常に見える卵巣でも約20%の確率で転移が認められることから、原則として卵巣も摘出します。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
広汎子宮全摘出術について
広汎子宮全摘出術の切除範囲
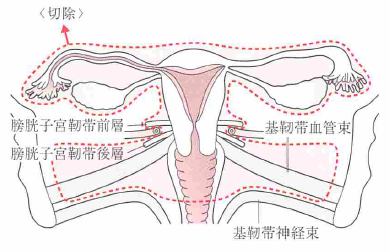
広汎子宮全摘出術は、3つの子宮全摘出術の中で最も広い範囲を切除する術式です。がんを確実に取り除くために、子宮の周囲組織を骨盤壁近くから広範囲に切除します。
切除される範囲は以下の通りです。
- 子宮全体
- 両側の付属器(卵巣と卵管)
- 基靭帯(骨盤壁近くから広範囲に切除)
- 子宮仙骨靭帯
- 腟壁(準広汎子宮全摘出術よりも長く切除)
- 子宮周囲の結合組織
- 骨盤内リンパ節(リンパ節郭清)
この術式では、がんを完全に取り除くために広範囲の組織を切除するため、排尿に関わる骨盤神経の一部も影響を受ける可能性があります。ただし、現在では神経温存術式が確立されており、可能な限り神経を温存する工夫がなされています。
広汎子宮全摘出術の手術手順
広汎子宮全摘出術の手術は、より複雑な手順を要します。
まず、両側の付属器(卵巣と卵管)を切除します。次に、子宮を尿管や直腸から慎重に剥離します。この際、尿管や直腸を損傷しないよう、術野(手術部位)を十分に確認しながら進めます。
基靭帯などの結合組織を骨盤壁近くから広範囲に切断します。現在の手術では、排尿障害を最小限に抑えるため、骨盤神経をできるだけ温存する「神経温存術式」が標準的に行われています。
腟を切断して、子宮を摘出します。骨盤内リンパ節の郭清(切除)は、手術の最初に行う場合と、子宮摘出後に行う場合があります。がんの進行状態によっては、腹部大動脈周囲のリンパ節郭清も併せて行われます。
準広汎子宮全摘出術と広汎子宮全摘出術の違い
両者の主な違いを表にまとめます。
| 項目 | 準広汎子宮全摘出術 | 広汎子宮全摘出術 |
|---|---|---|
| 切除範囲 | 子宮頸部から離れた位置で基靭帯の一部を切除 | 骨盤壁近くから基靭帯を広範囲に切除 |
| 腟壁の切除範囲 | 少量 | より広範囲 |
| 神経への影響 | 膀胱の神経の大部分を温存 | 神経温存術式でも一部影響の可能性 |
| 術後の排尿障害 | 比較的少ない | 発生する可能性が高い(神経温存で軽減) |
| リンパ節郭清 | 必要に応じて実施 | 通常は骨盤内リンパ節郭清を実施 |
どちらの術式を選択するかは、がんの広がり具合、患者さんの年齢や全身状態、術後の生活の質なども考慮して、主治医と相談しながら決定します。
リンパ節郭清の役割と意義
ステージIIの子宮体がんでは、骨盤内リンパ節郭清が行われることが多くあります。リンパ節郭清には2つの重要な目的があります。
第一の目的は、正確な進行期の決定です。手術で摘出したリンパ節を病理検査することで、リンパ節転移の有無を確認し、正確な「手術進行期分類」を行います。これにより、術後にどのような追加治療(補助療法)が必要かを判断できます。
第二の目的は、治療効果です。リンパ節に微小な転移がある場合、それを摘出することで再発のリスクを減らすことができるという報告があります。
ただし、リンパ節郭清を行うと、下肢のリンパ浮腫(むくみ)などの合併症が発生する可能性があります。そのため、最近では術前の検査で早期がんと推定される場合、リンパ節郭清を省略したり、センチネルリンパ節生検という方法で郭清の範囲を最小限にする試みも行われています。
両側付属器(卵巣・卵管)の摘出について
子宮体がんの手術では、原則として両側の卵巣と卵管も摘出します。これには重要な理由があります。
子宮体がんは卵巣に転移しやすい特徴があります。術前の画像診断でほぼ正常な大きさに見える卵巣でも、約20%の確率で転移が認められます。ステージIIと診断された場合、卵巣への転移リスクは約10%前後とされています。
また、子宮体がんと卵巣がんの両方が同時に発生している頻度は、日本では2~10%と報告されています。このような理由から、卵巣を残すことはリスクが高いと考えられています。
ただし、閉経前の患者さんの場合、卵巣を摘出すると女性ホルモンの分泌が減少し、更年期のような症状、骨粗しょう症、心血管系への影響などが起こる可能性があります。これらの影響については、術前に主治医から十分な説明を受けることが大切です。
手術による合併症とその対策
排尿障害
広汎子宮全摘出術では、基靭帯に網の目のように走っている排尿に関わる神経が影響を受けるため、術後に排尿障害が起こることがあります。
主な症状として、尿がたまった感じが分かりにくい、尿を出しにくい、尿が全部出しきれない、尿がもれるなどがあります。
しかし、近年は「神経温存術式」が確立され、排尿に必要な骨盤神経をできるだけ温存しながら手術を行うようになりました。そのため、かつてのように一生自己導尿が必要になるケースは減少しています。
神経温存術式を行った場合でも、神経付近の止血処置などで神経の一部が傷つくことがあります。それでも神経は切断されていないため、多くの場合、術後数週間から6ヶ月以内に排尿機能は回復します。
準広汎子宮全摘出術では、膀胱の神経の大部分を温存できるため、広汎子宮全摘出術と比べて排尿トラブルは少なくなります。
リンパ浮腫
骨盤リンパ節郭清を行うと、下肢や外陰部のリンパ浮腫(むくみ)が起きる可能性があります。リンパ浮腫は、リンパ液の流れが滞ることで発生します。
リンパ浮腫の予防には、術後早期からの適切な運動、リンパマッサージ、弾性ストッキングの使用などが有効です。症状が出た場合は、早めに主治医に相談し、専門的なリンパ浮腫ケアを受けることが大切です。
その他の合併症
広汎子宮全摘出術では、手術中や術後にさまざまな合併症が起こる可能性があります。
| 時期 | 主な合併症 |
|---|---|
| 手術時 | 出血、尿路損傷、腸管損傷 |
| 術後早期 | 膀胱機能麻痺、尿管機能麻痺、リンパ浮腫、下肢・外陰部の浮腫 |
| 術後合併症 | 尿路感染症、尿管狭窄、尿管瘻、骨盤死腔炎、性交障害 |
| その他 | イレウス(腸閉塞)、静脈血栓塞栓症 |
便秘も広汎子宮全摘出術後に起こることがありますが、排尿障害よりも頻度は低く、比較的短期間で回復します。多くの場合、食事の調整や下剤の服用で対処できます。
これらの合併症のリスクについては、術前に主治医から詳しい説明があります。不安な点や疑問があれば、遠慮なく質問することが大切です。
手術時間と入院期間
手術に要する時間は、術式や患者さんの状態、病院の体制などによって異なりますが、おおむね2~8時間程度です。広汎子宮全摘出術の方が、切除範囲が広く手技が複雑なため、より長い時間を要する傾向があります。
入院期間は、開腹手術の場合で10~21日程度が一般的です。ただし、術後の回復状況や合併症の有無によって個人差があります。
近年、低侵襲手術である腹腔鏡手術やロボット支援手術を選択できる場合、入院期間はより短くなる傾向があります。腹腔鏡手術の場合、術後4~7日程度で退院できることもあります。
退院後も、体力の回復には時間がかかります。重い荷物を持つ、激しい運動をするなどの行為は、術後しばらくは控える必要があります。通常の日常生活に戻るまでの期間について、退院時に主治医から具体的な指導があります。
低侵襲手術(腹腔鏡手術・ロボット手術)の選択肢
2026年現在、子宮体がんの手術では、従来の開腹手術に加えて、腹腔鏡手術やロボット支援手術といった低侵襲手術も選択肢として広がっています。
腹腔鏡手術では、腹部に5~12mm程度の小さな穴を4~5ヶ所開け、そこからカメラや手術器具を挿入して、モニターを見ながら手術を行います。傷が小さいため、術後の痛みが軽減され、早期の社会復帰が期待できます。
腹腔鏡手術の利点は以下の通りです。
- 術野が5~10倍に拡大されるため、細かい作業が可能
- 出血量が少ない
- 術後の痛みが少ない
- 入院期間が短い
- 術後の癒着や腸閉塞が少ない
- 美容的にも優れている
一方で、開腹手術よりも手術時間が長くなるというデメリットもあります。また、術者には高度な技術が要求されるため、実施できる施設は限られています。
早期の子宮体がん(ステージIA期で、類内膜がんのグレード1または2)の患者さんに対しては、多くの施設でロボット支援手術や腹腔鏡手術が積極的に行われています。ただし、ステージIIの場合、がんの広がり具合や患者さんの状態によって、低侵襲手術が適応となるかどうかは個別に判断されます。
手術方法の選択にあたっては、主治医とよく相談し、それぞれの方法のメリットとデメリット、自分の病状に最適な選択肢を理解することが大切です。
参考文献・出典情報
- 国立がん研究センター がん情報サービス「子宮体がん(子宮内膜がん) 治療」
- MSD oncology「子宮体がん 治療(手術療法、薬物療法など)」
- 日本婦人科腫瘍学会「子宮体がん治療ガイドライン2023年版」
- 国立がん研究センター中央病院「子宮体がん 治療方針」
- 国立がん研究センター東病院「子宮体がんの治療について」
- 国立がん研究センター「後遺症の少ない手術で忙しい女性たちの活躍を応援」
- 先進医療.net「お腹を切らずに、子宮頸がんを取りきる腹腔鏡下広汎子宮全摘術」
- The New England Journal of Medicine 日本語版「低リスク子宮頸癌の女性に対する単純子宮摘出術と広汎子宮全摘術との比較」
- がんプラス「子宮体がん、初回治療の進行期別治療選択と再発したときの治療」
- MSD oncology「子宮体がん 進行期分類(子宮体がんの広がり方、ステージなど)」



