こんにちは。がん専門のアドバイザー、本村ユウジです。
肝臓がんの治療選択を考えるうえで、肝動脈塞栓療法が自分に適した治療なのかどうかは多くの患者さんが気になるポイントです。
この記事では、肝動脈塞栓療法(TAE)および肝動脈化学塞栓療法(TACE)の適応条件と禁忌について、2026年時点の最新情報をもとに詳しく解説します。
肝動脈塞栓療法(TAE)とは
肝動脈塞栓療法は、肝臓がんに栄養を供給している血管をふさぎ、がん細胞が血液中の酸素や栄養を利用できないようにする治療法です。英語の頭文字をとって「TAE」と呼ばれ、抗がん剤を併用する場合は「TACE」と呼ばれます。
肝臓の正常な細胞は、血液に含まれる酸素や栄養を使って活動しています。この血液のうち、20から30パーセントは肝動脈から供給され、70から80パーセントは門脈から送り込まれます。
一方、肝細胞がんは主に肝動脈から送られる血液のみから酸素や栄養を得ています。そこで、肝動脈をふさいでしまえば、正常な肝細胞は門脈から入る血液によって酸素や栄養を得られますが、がん細胞はそれらをどこからも得られなくなり、壊死すると考えられています。
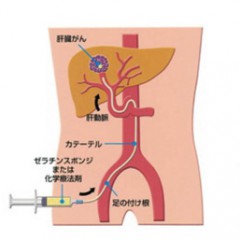
治療の実際
治療では、患者さんの太ももの付け根や肘、手首に小さな穴を開け、そこから細いチューブ(カテーテル)を動脈に入れて、先端を肝臓の目指す動脈まで送り込みます。そして、ゼラチンスポンジの小片や球状塞栓物質を動脈の内部に詰めます。
2026年現在では、「選択的塞栓療法」や「超選択的塞栓療法」と呼ばれる技術が進歩しており、腫瘍に栄養を与えている血管のみをふさぐことで、正常な組織の損傷を最小限に抑えることが可能になっています。
また、単に血管に栓をするだけではなく、あらかじめ抗がん剤を腫瘍の内部に注入してから血管をふさぐことで、がん細胞を殺す効果をより高める方法も一般的になっています。
他の治療法との組み合わせ
この治療法は単独で行うこともありますが、手術やエタノール注入療法、ラジオ波焼灼療法などの治療法と併用することも少なくありません。また、がんが再発したときにも、この治療法がしばしば選択されます。
ただし、単独での治療は再発率が高くなる傾向があります。そのため、多くの場合、この治療の目的は根治というより、がんを抑制し延命を図ることに置かれます。
肝動脈塞栓療法(TAE)の適応となる人
体への負担が比較的小さい治療法であるため、大部分の肝臓がんの患者さんが治療の対象となり得ます。
ただし、この治療法は局所再発率が高いという特徴があります。したがって、一般には、肝臓内の腫瘍の数が多いなど、他の治療法が困難であったり、十分な効果が期待できないときに実施されます。
2026年現在、日本肝癌研究会の肝癌診療ガイドラインでは、肝障害度がAまたはB(Child-Pugh分類AまたはB)の患者さんで、手術不能かつ穿刺局所療法の対象とならない多血性肝細胞がんに対する治療法として推奨されています。
| 適応条件 | 詳細 |
|---|---|
| 肝機能 | 肝障害度AまたはB(Child-Pugh分類AまたはB) |
| 腫瘍の大きさと数 | 3個以内で3cmを超えるもの、または4個以上 |
| 腫瘍の性質 | 肝動脈からの血流が豊富な多血性肝細胞がん |
| 他の治療法 | 手術やラジオ波焼灼療法が困難な場合 |
治療が適している腫瘍の特徴
肝動脈塞栓療法が特に適しているのは、以下のような特徴を持つ腫瘍です。これらは比較的悪性度の高い低分化がんや中分化がんによくみられる特徴です。
腫瘍が肝動脈からの血液を豊富に受け取っている場合
腫瘍が肝動脈からの血流を十分に受け取り、他方で門脈からの血流をまったく得ていない場合には、肝動脈の血流を断つことで、がん細胞が壊死する可能性が高くなります。
このような腫瘍は、ダイナミックCTやCTA(肝動脈の血管造影CT)で観察したときに、腫瘍が造影剤で染まってはっきりと映し出されます。他方、CTAP(門脈の血管造影CT)では、腫瘍は暗くなって映し出されません。
腫瘍が被膜を持っている場合
腫瘍の外側が被膜に覆われている場合には、周囲の組織や毛細血管から腫瘍の内部に血液が供給されることがありません。
そこで、直接腫瘍に入り込む血管の血流を止めてしまえば、高い治療効果が得られると考えられます。また、被膜があれば、あらかじめ腫瘍に注入した抗がん剤が腫瘍の外側に流れ出ることも少なくなります。
腫瘍に栄養を与える血管の構造に異常がある場合
悪性腫瘍は、悪性度を増すと新しい血管を成長させる化学物質を放出して、自分自身の内部に新しい血管を引き込む能力を持つようになります。
こうして作られる血管(新生血管)は一般に未成熟です。つまり、正常な血管とは違って、血管の内側を裏打ちする内皮細胞が存在しないなどの不完全な特徴を持ちます。
血管をふさいだり、抗がん剤を溶かすために使われる油性の物質(リピオドールなど)は、こうした未成熟な血管の内部に付着しやすく、他方で正常な血管には付着しにくい性質を持っています。そのため、油性の物質は腫瘍やその血管により長く付着し続け、高い治療効果を示します。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
肝動脈塞栓療法(TAE)の適応とならない人
以下のような状態にある患者さんは、肝動脈塞栓療法を避けるべきとされています。
肝臓の機能が低下している場合
肝臓の中の血流を止めた部分では、がん細胞だけでなく正常な肝細胞まで傷ついてしまうことがあります。そのため、肝臓全体に対して塞栓療法を行うことは、肝臓の働きが不良(肝障害度C)の患者さんでは危険とされます。
また、総ビリルビン値が血液100ミリリットル中2ミリグラム以上(正常値は0.2から1.2mg/dl)の患者さんも、この治療法の対象にはなりません。
ただし、2026年現在では「選択的塞栓療法」または「超選択的塞栓療法」と呼ばれる塞栓療法が可能になり、腫瘍のある狭い領域のみを標的にして血流を止めることができるようになりました。これらの選択的塞栓療法を用いれば、肝機能があまりよくない患者さんに対しても治療を実行することができます。
ただし、総ビリルビン値が3ミリグラム以上のときには、一般にこの治療法は用いられません。また、血小板の数が血液1マイクロリットルあたり3万個以下のときにも、出血のおそれがあるため行われません。
主要な門脈がふさがっている、または門脈の流れが滞っている場合
肝動脈塞栓療法を実行するには、正常な肝細胞が門脈と肝動脈の両方から血液を受け取っていることが前提となります。門脈の血流が腫瘍によって妨げられている場合に、治療目的で肝動脈までふさいでしまえば、がん細胞だけでなく健康な肝細胞まで殺してしまうことになります。
そのため、主要な門脈がふさがれていて、肝臓の広い領域が門脈からの血流を受け取っていないときには、肝動脈塞栓療法を行うことはできません。
ただし、主要な門脈がふさがれていても、他の血管が発達して肝臓の広い領域に血液を供給していることがあります。そのような場合には、肝動脈塞栓療法が可能になる例もあります。
また、肝硬変が進行していると、圧の低い門脈の血流が滞りがちになります。その場合、肝臓の正常な組織は門脈よりむしろ肝動脈から多くの血液を受け取っている可能性があります。こうした場合にも、肝動脈塞栓療法は行うべきでないとされています。
腫瘍が門脈からも血流を受け取っている場合
高分化がん、すなわち分化の進んだ(成熟した)肝細胞に近いがん細胞からなる腫瘍は、しばしば肝動脈だけでなく門脈からも血液を受け取っています。このような場合には、肝動脈をふさいでも意味がないので、肝動脈塞栓療法は行いません。
なお、肝動脈塞栓療法が適さない高分化がんは、初期のがんに多くみられます。これらのがんに対しては、エタノール注入法、マイクロ波凝固法、ラジオ波焼灼法などによる治療が検討されます。
進行した食道静脈瘤がある場合
肝硬変などで肝臓に血液が流れにくくなっていると、血液は食道の血管へ流れ込み、静脈が太く浮き出て静脈瘤が生じます。
食道静脈瘤があっても、必ずしも治療ができないわけではありません。しかし、治療後に悪化する例があるため、進行している場合には、食道静脈瘤の治療を優先した方がよいとされます。
胸水・腹水が存在する場合
事前に、胸水や腹水(胸や腹に水がたまっている)に対する治療を行っても治らないときには、塞栓療法は避けた方がよいとされます。ただし、塞栓療法によって胸水や腹水が治ることが期待できる例もあり、その場合には治療を行います。
腎不全を併発している場合
腎不全を併発しているときには、この治療は行いません。というのも、肝動脈塞栓療法では血管造影が必要になりますが、このとき血液中に注入される造影剤を体外に排出する際、腎臓に負担がかかるからです。
腎臓の機能が低下していても腎不全まで至らないときには、塞栓療法による治療を行うこともあります。しかし、その場合は治療後に腎不全に陥るおそれがあるため、治療の前後を通じて輸液(点滴による水分や電解質の補給)などを行う、治療直後から人工透析を始めるなどにより、患者さんの状態を厳重に管理する必要があります。
心肺機能に異常がある場合
塞栓を行うとき、患者さんの中には痛みのために心拍が乱れたり、血圧が低下したりする人がいます。心肺機能に異常があると、治療のために呼吸機能が落ち、さらには肝臓に血流と酸素が十分に供給されなくなって、肝不全に陥るおそれがあります。
| 禁忌・慎重投与の条件 | 理由 |
|---|---|
| 肝障害度C(Child-Pugh分類C) | 肝機能の著しい低下により肝不全のリスクが高い |
| 総ビリルビン値3mg/dl以上 | 重度の肝機能障害 |
| 血小板数3万個/μl以下 | 出血リスクの増大 |
| 門脈本幹の腫瘍栓による閉塞 | 正常肝組織への血流が遮断される |
| 高分化型肝細胞がん | 門脈からも血流を受けており効果が限定的 |
| 進行した食道静脈瘤 | 治療後の悪化リスク |
| 難治性の胸水・腹水 | 治療による悪化の可能性 |
| 腎不全 | 造影剤による腎機能へのさらなる負担 |
| 心肺機能異常 | 治療中の循環動態悪化のリスク |
治療の回数とスケジュール
治療の回数は人によって異なります。1回で終わることはあまりなく、多くの場合、6か月から1年ごとに繰り返して治療することが必要になります。
これは、肝動脈塞栓療法では、すべてのがん細胞を一度に殺すことが困難だからです。しかもこの治療法は、再発の可能性の高い患者さんに適用されることが多いという事実もあります。
そこで、治療後は患者さんの状態を慎重に見守り、がんが再発した場合には、時期を選んで再治療を行うことになります。
治療効果の判定
治療の2週間から1か月後にCTによる撮影を行います。確実に腫瘍に向かう血管をふさいでいるかどうかを早い時期に確認するため、1週間後にCTを行う場合もあります。
CTでは、単純CT(リピオドール撮影目的のCTも含みます)とダイナミックCTを行い、抗がん剤を混入したリピオドールが腫瘍に集まっているか、また腫瘍が壊死したかを確かめます。
リピオドールが腫瘍部分に均一に分布し、さらに腫瘍の周りの組織にもたまっていれば、腫瘍が完全に壊死すると期待できます。
腫瘍の一部にリピオドールが存在しない、リピオドールが均一に分布していないなどのときには、塞栓が十分でなかったと判断されます。このような場合には、追加して治療を行います。治療の時期は肝臓や全身の状態を見て決定します。
塞栓が十分であれば、以後は3か月ごとにCT撮影、もしくは造影剤を使用する超音波診断(造影エコー)を行って、経過を観察します。半年から1年後からは、CTに超音波診断や腫瘍マーカーを組み合わせて、再発の可能性がないかどうかを確認します。
参考文献・出典情報
- 国立がん研究センター がん情報サービス「肝臓がん(肝細胞がん)治療」
- 東京大学医学部附属病院消化器内科「肝動脈塞栓術とは」
- 日本肝臓学会「肝癌診療ガイドライン 2017年版 第6章」
- 日本インターベンショナルラジオロジー学会「肝臓がんに対する動脈塞栓術Q&A」
- 順天堂大学医学部附属順天堂医院「肝腫瘍に対する選択的肝動脈化学塞栓術」
- 東邦大学医療センター大橋病院「肝動脈化学塞栓術(TACE)」
- 金原出版「肝細胞癌診療ガイドライン 2025年版」
- 国立がん研究センター中央病院「肝臓がんの治療について」
- QLifeがん「肝臓がんの肝動脈化学塞栓療法」
- 日本血栓止血学会「経カテーテル動脈塞栓術(TAE)」



