こんにちは。がん専門のアドバイザー、本村ユウジです。
大腸がんの手術を受ける患者さんにとって、「リンパ節郭清」という言葉は聞き慣れないかもしれません。
しかし、がんの再発を防ぎ、根治を目指すためには、がん組織だけでなくリンパ節も切除する必要があります。
この記事では、大腸がんのリンパ節郭清とはどのようなものか、リンパ節転移が起こる確率はどれくらいなのか、そしてどのような検査で診断されるのかについて、2026年の最新情報を交えて詳しく説明します。
大腸がん手術におけるリンパ節郭清とは
大腸がんの手術では、がんのある腸管を切除するだけでなく、その近くにあるリンパ節も同時に切除します。
この操作を「リンパ節郭清(かくせい)」といいます。
リンパ管は腸の壁から腸の外へと広がり、血管に沿って全身に網の目のように分布しています。
がん細胞は大腸の壁の中にあるリンパ管に入り込み、リンパの流れに乗って徐々に遠くのリンパ節へと広がっていく可能性があります。
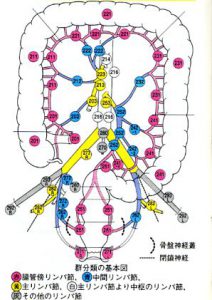
大腸からのリンパ流は、まず腸管周囲の腸管傍リンパ節へ、次に血管沿いの中間リンパ節へ、そして血管起始部近くの主リンパ節へと段階的に流れます。
がん細胞はこのリンパ流に沿って転移しやすいため、手術ではこれらのリンパ節を系統的に切除することで、再発のリスクを減らすことができます。
リンパ節郭清の範囲はどのように決まるのか
大腸がんの手術で切除するリンパ節の範囲は、がんの場所や手術前の検査から予想されるステージ(進行度)によって決まります。
大腸がんでは、摘出すべきリンパ節を手術中の判断だけで決めることは困難です。
これは、関係するリンパ節の個数が少なくとも20個前後は存在すること、リンパ節が脂肪組織の中に埋もれていること、そしてリンパ節に転移しているかどうかは肉眼や触診だけでは分からないためです。
そのため、どの範囲まで切除するかを手術前にあらかじめ決めておく必要があります。
過去の大規模なデータから、リンパ節転移が実際にどの場所にどの程度あったか、そして郭清によって治癒率が向上したかどうかを根拠として、郭清が必要と判断されたリンパ節は「領域リンパ節」として取り扱われ、大腸癌取扱い規約に郭清範囲が示されています。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
D1・D2・D3郭清の違いと適応
リンパ節郭清は、切除する範囲に応じてD1郭清、D2郭清、D3郭清に分類されます。
| 郭清の程度 | 切除するリンパ節の範囲 | 主な適応 |
|---|---|---|
| D1郭清 | 腸管の直近にある腸管傍リンパ節のみ | 早期がん(T1aなど)でリンパ節転移のリスクが極めて低い場合 |
| D2郭清 | 腸管傍リンパ節 + 血管沿いの中間リンパ節 | 進行がん(T1b~T2相当)で転移のリスクが中程度の場合 |
| D3郭清 | 腸管傍リンパ節 + 中間リンパ節 + 血管起始部付近の主リンパ節 | 標準的な進行大腸がん(T3以上、またはリンパ節転移陽性疑い例) |
大腸癌治療ガイドライン2024年版では、術前・術中診断でリンパ節転移を認める、または疑う場合はD3郭清を行うことが推奨されています。
一方、リンパ節転移を認めない場合は、壁深達度に応じたリンパ節郭清を行います。
具体的には、粘膜内にとどまるがん(Tis)はリンパ節転移をきたさないため、リンパ節郭清の必要はありません。
粘膜下層まで達するがん(T1)には約10%のリンパ節転移があり、中間リンパ節転移も約2%あることから、T1がんではD2郭清が必要とされています。
T2がん以上では、少なくともD2郭清が必要であり、主リンパ節転移の可能性や術前深達度診断の精度を考慮して、D3郭清を行うことが推奨されます。
リンパ節郭清を行う理由と再発予防
大腸がんの再発をできるだけ起こさせないようにするには、がんの広がり方を正確に理解しておく必要があります。
がんは元々できた大腸病巣(原発巣)の周囲に直接的、連続的に広がっていきますが、それとは別に、外へ向かってがん細胞が非連続的に広がる経路も持っています。
静脈を介する血行性転移(肝臓、肺、その他の臓器への転移)、リンパを介するリンパ行性転移(リンパ節転移)、そして腹腔内への転移(腹膜転移)です。
再発を少なくするためには、がんの局所での目に見えない広がりを想定した、不足のない切除範囲を設定することが重要です。
しかし、やみくもに切除範囲を広げると、手術の負担のみが残って治癒率は変わらないことになります。
取り過ぎない、取り残さない、つまり過不足のない範囲の設定が求められます。
大腸癌研究会のデータによれば、進行がんでは40~50%にリンパ節転移を認めるため、適切なリンパ節郭清は再発率を下げるために欠かせません。
大腸がんのリンパ節転移とその仕組み
リンパ管は大腸壁内に網目状に分布しています。
がんが進行してがん細胞がリンパ管内に入り込むと、がん細胞はリンパ液に混じって、遠く離れたリンパ節や臓器に運ばれることがあります。
リンパ節は、体のあちこちに張りめぐらされたリンパ管の合流地点です。
腹部や足のつけ根(鼠径部)、首やわきの下、腕など全身にあり、病原体などが混じった場合に排除する濾過装置の役割をしています。
がん細胞も、このリンパ節にせき止められて増殖することがあります。
大腸がんの根治手術では、がんに関連した所属リンパ節が切除されているのが通常です。
一般に、転移が見つかるのは切除されたリンパ節の中でも、がんの原発巣近くにあったリンパ節です。
大腸がんの場合、腹部大動脈周囲のリンパ節や、足のつけ根にある鼠径リンパ節に転移が見つかることもあります。
もっと遠くのリンパ節に転移するケースも中にはあります。
大腸がんでリンパ節転移が起こる確率
大腸がんでリンパ節転移が起こる確率は、がんの深さ(壁深達度)によって異なります。
粘膜下層の深いところまでがんが達していると、リンパ節転移の確率が約10%あるといわれています。
ただし、この10%という数値は、粘膜下層に達したすべてのがんの平均的な確率です。
実際には、がんの深さや性質によって確率は変わってきます。
国立がん研究センターのデータによれば、T1は粘膜下層までのがんを指しますが、さらにT1aとT1bに細分化されます。
T1aは粘膜下層までにとどまり、浸潤距離が1000μm未満のもの、T1bは粘膜下層までにとどまるものの浸潤距離が1000μm以上のものです。
T1b以深になると、腫瘍がリンパ管や血管を介して転移する可能性が出てくるため、基本的には内視鏡治療ではなく外科治療の適応となります。
| 壁深達度 | がんの状態 | リンパ節転移の可能性 |
|---|---|---|
| Tis | 粘膜内にとどまる | ほぼなし |
| T1a | 粘膜下層1000μm未満 | 低い |
| T1b | 粘膜下層1000μm以上 | 約10%(リンパ節郭清を伴う追加切除が推奨される) |
| T2以深 | 固有筋層以上 | T2で中程度、T3以上で高い |
内視鏡的粘膜下層剥離術(ESD)などで切除された病変は、病理診断で以下のような高リスク因子が確認された場合、リンパ節郭清を伴う追加外科切除が推奨されます。
SM浸潤距離1000μm以上、脈管侵襲陽性、低分化腺がん・印環細胞がん・粘液がん、浸潤先進部の簇出(そうしゅつ)Grade2/3のうち一つでも該当する場合です。
リンパ節転移による症状について
腹部の深い場所にある腹部大動脈周囲リンパ節に転移した場合、がん病巣がしこりになっても表面からふれることはできません。
かなり進行したときに病巣が脊髄などを圧迫し、背中の痛みが起こることがあります。
鼠径リンパ節に転移した場合は、進行するとしこりとしてふれることがあります。
また、足からのリンパ液の流れがこのリンパ節に巣くったがんに妨げられるため、足にリンパ液がたまってむくむことがあります。
首やわきの下などのリンパ節に転移した場合も、進行するとむくみが起こりやすくなります。
ただし、これらの症状が現れるのはかなり進行した段階であり、早期のリンパ節転移では自覚症状がないことがほとんどです。
リンパ節転移の診断方法
リンパ節転移の有無を調べるために、さまざまな検査が行われます。
画像検査によるリンパ節転移の診断
リンパ節転移の診断には、主にCT検査、MRI検査、超音波検査などの画像検査が用いられます。
CT検査はX線を使って体の内部を描き出し、大腸がんと周囲の臓器との位置関係や、がんの転移の有無を調べます。
造影剤を使用した造影CTでは、臓器の位置関係などがより詳細に分かります。
CT検査は、局所の進展(他臓器浸潤、リンパ節転移)と血行性転移(肝転移、肺転移)を調べるのに有効です。
MRI検査は磁気を使って体の内部を描き出す検査です。
主として直腸がんの局所の進展や肝転移を調べるために用いられます。
腹部超音波検査は、主に肝転移の有無を調べるために行われます。
これらの画像検査によって、リンパ節が腫大している場合は転移が疑われます。
ただし、CT検査やMRI検査の画像所見からリンパ節転移を予測することはできますが、最終的には手術で切除したリンパ節を顕微鏡で検査する病理検査で確定診断となります。
PET検査の役割
PET検査は、放射性ブドウ糖液を注射し、細胞への取り込みの分布を撮影することで全身のがん細胞を検出する検査です。
がん細胞は正常細胞より活発で、ブドウ糖をより多く吸収することから、PET画像ではより明るく示されます。
CT検査やMRI検査などで転移・再発の診断が確定できない場合や、腫瘍マーカーなどの異常から転移や再発が疑われる場合に行うことがあります。
PET-CTはがん細胞の代謝活動を可視化するため、転移の有無を確認するのに有効です。
病理検査による確定診断
リンパ節転移が疑われる場合は、病理検査が行われます。
手術で切除されたリンパ節の組織を顕微鏡で調べることで、リンパ節内にがん細胞が存在するかを確認し、がんの性質や進行度を正確に評価します。
原発巣の近くのリンパ節は、最初の手術で原発がん病巣とともに切除されています。
離れたリンパ節への転移は、各種画像検査や血液検査、リンパ液の検査などで診断されます。
腫瘍マーカーの役割
腫瘍マーカーは、主にがん細胞によって作られるタンパク質などの物質で、がんの種類や臓器ごとに特徴があります。
大腸がんの腫瘍マーカーには、CEAやCA19-9があり、血液検査で調べます。
腫瘍マーカーの値は、体の中にあるがんの量を反映する指標として用いられますが、がんかどうかは腫瘍マーカーの値だけでは診断できません。
また、がんの進行や転移などの経過についても、腫瘍マーカーの値の変化だけでは判断できません。
そのため、がんの診断や診断後の経過観察、治療の効果の確認を行う場合には、画像検査や病理検査などその他の検査の結果も併せて、医師が総合的に判断します。
リンパ節転移が見つかった場合の治療
大腸がんのリンパ節転移に対しては、切除が基本となります。
リンパ節転移がある場合、病期(ステージ)はステージIIIに分類されます。
ステージIIIでは、手術によるがんと関連リンパ節の切除に加えて、手術後に抗がん剤などを用いる術後補助化学療法を行います。
リンパ節転移がある場合、がん細胞が全身へ転移するリスクがあるため、再発防止のための補助化学療法が推奨されます。
転移したリンパ節が多数ある場合など切除が困難な場合は、全身化学療法(抗がん剤などの薬を使った治療)が行われます。
大腸癌治療ガイドライン2024年版では、ステージIIIの標準治療として腸管切除+D3郭清+術後補助化学療法(FOLFOX療法やCAPOX療法など)が推奨されています。
リンパ節転移数により予後が異なり、術後補助療法の選択にも影響を及ぼします。
大腸がんの手術方法と腹腔鏡手術
大腸がんの手術方法は、がんの場所が結腸か直腸かによって若干異なります。
結腸がんでは、がんの周囲にあるリンパ節を同時に切除するために、がんのある部位から口側、肛門側にそれぞれ10cmほどの距離をとって腸管を切除します。
がんがある部位で切除する腸管の範囲が決まり、部位ごとに回盲部切除術、結腸右半切除術、横行結腸切除術、結腸左半切除術、S状結腸切除術などの方法があります。
直腸は骨盤内の深く狭いところにあり、出口は肛門につながっています。
また、周りには前立腺、膀胱、子宮、卵巣があります。
直腸がんの部位や進行の状況により、直腸局所切除術、直腸前方切除術、直腸切断術、括約筋間直腸切除術の中から適切な方法を選びます。
以前は、おなかを切り開いて行う開腹手術が主流でしたが、近年では大きくおなかを切らずに治療ができる腹腔鏡手術が広く行われるようになっています。
腹腔鏡手術は、小さな傷で済むため回復も早く、入院期間を短く済ませられる利点があります。
どちらの方法を選択するかは、がんのステージ(進行度)や患者さんの体の状態によります。
2018年5月からは直腸がんに対するロボット支援下手術も導入されており、人間の手以上によく曲がる鉗子と3Dモニターによる立体視によって、深い骨盤の中でも正確で繊細な手術が行えることが期待されています。
大腸がんの再発と経過観察
手術でがんをすべて切除できたと判断しても、肉眼的には把握できない微小ながんが体内に残っていることがあります。
手術の前にX線検査やCT検査などでがんが転移しているかどうか検索しますが、ある程度の大きさでないと映らないため、微小ながんは診断できません。
体内にがんが残っていると、手術後、体内に潜んでいた微小ながんが大きくなって、時間が経ってから目に見えるような大きさになることがあります。
これを「がんの再発」といいます。
進行したがんほど再発率は高くなります。
粘膜内にとどまるがん(0期のがん)はがんを完全に切除すれば、再発を起こすことはほとんどありません。
I期では約6%、II期では約15%、III期は約30%の再発率です。
再発する人の約85%は手術後3年以内に、95%以上は5年以内に見つかります。
そのため、術後の経過観察が大切で、術後5年間は再発のリスクに応じたスケジュールで検査を行います。
大腸がんのステージ別5年生存率
大腸がんのステージ別の5年生存率を知ることで、治療の見通しを理解する助けになります。
| ステージ | 状態 | 5年生存率 |
|---|---|---|
| ステージ0 | がんが粘膜内にとどまる | 約99% |
| ステージI | がんが固有筋層までにとどまる(リンパ節転移なし) | 約92~94% |
| ステージII | がんが固有筋層を超えて浸潤(リンパ節転移なし) | 約76~86% |
| ステージIII | リンパ節転移がある(遠隔転移なし) | 約69% |
| ステージIV | 遠隔臓器への転移がある | 約17~18% |
ステージIIIであっても、近年は治療法の進歩により、手術や抗がん剤、放射線治療を適切に組み合わせることで、長期的に元気に過ごしている方が増えています。
患者さんが知っておくべきこと
大腸がんの治療を受ける患者さんにとって、リンパ節郭清は再発を防ぐために重要な処置です。
手術前の検査でリンパ節転移の有無をある程度予測できますが、最終的な診断は手術で切除した組織を顕微鏡で調べる病理検査によって行われます。
リンパ節転移があるからといって、すぐに悲観する必要はありません。
適切な治療を受けることで、治癒や長期生存が期待できるケースも少なくありません。
大腸がんの治療は、がんの進行度だけでなく、患者さんの年齢や体力、持病の有無など、さまざまな要素を考慮して決定されます。
担当医とよく相談し、自分の状態に最も適した治療を選択することが大切です。
また、手術後の定期的な経過観察は、再発を早期に発見するために欠かせません。
医師の指示に従って、必要な検査を受けるようにしましょう。
参考文献・出典情報
1. 国立がん研究センター がん情報サービス「大腸がん(結腸がん・直腸がん)治療」
3. 国立がん研究センター中央病院「大腸がんのステージ(病期)について」
4. 国立がん研究センター「大腸がんファクトシート2024」
5. 国立がん研究センター がん情報サービス「大腸がん(結腸がん・直腸がん)検査」
10. 済生会横浜市南部病院「大腸がん」



