がん専門アドバイザーの本村です。
2018年9月末に、高須クリニックの高須克弥院長が癌であることを告白されました。
4年前に尿管癌発見。 https://t.co/x72aiflFZl
— 高須克弥 (@katsuyatakasu) September 29, 2018
ビッグネームであることや、オプジーボのノーベル賞のニュースとも絡み、私がサポートしている患者さんからも高須院長に関する問い合わせメールが多くきています。
個人的に高須院長には好感を持っており、西原理恵子さんのファン(本はだいたい持ってます)でもあるので、ツイッターやニュースを細かくチェックしていました。
芸能人の癌に関してはあまり記事に書かないのですが、高須院長の情報については、素人のスポーツ記者の間違った記事や、癌について知識のないブロガーが適当なまとめを出していて目に余ります。
「リスペクトがない。ネタにしているだけ」と見過ごせないので、きちんとまとめて記事にしておこうと思います。
(※可能な限り推測は避け、ご本人の発言を元にしています)
高須院長は何の癌なのか?
4年前=2014年に尿管癌を発見、とのこと。
その後、テレビ「ノンストップ」で膀胱、尿管、腎臓に転移がある、とお話されています。
「尿管」はどこにあるのか?ここです。
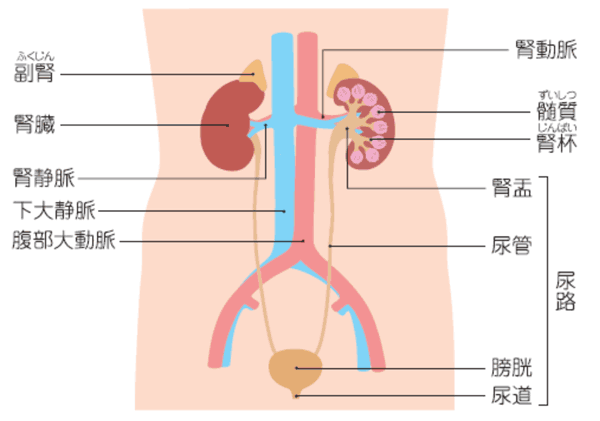
尿管と腎盂の場所
尿管は腎盂とともに「上部尿路」と呼ばれます。尿管・腎盂にできた癌は「腎盂・尿管癌」として扱われます。
尿管癌=「腎盂・尿管癌」ですので、診断されている病名としては「腎盂・尿管癌」ということになるはずです(膀胱癌も含めて尿路上皮癌とカテゴライズされますが、話がややこしくなるので「腎盂・尿管癌」という理解で問題ないです)。
ちなみに腎盂は腎臓の一部分になりますが、腎臓癌は全く別のがんです(腎細胞癌といいます)。
もし腎臓癌なら、後に治療法として登場するBCGの注入は適応外です。BCGは腎盂・尿管癌や膀胱癌に使われる手段です。
ポイント
一部報道では【膀胱がん、尿管がん、腎臓がんの3カ所にがんがあると告白】という表記がありますが、この書き方は正しくありません。
がんは部位が違えば全く別の病気として考えます。上記だと3つのがんに同時多発的に罹患している、という意味になります。
腎盂・尿管癌に再発と転移があり、尿管には再発、膀胱と腎臓には転移があり、現在もがん細胞の集積がみられる状況、という理解が妥当です。
全身がん、などといわれていますが「全身がん」なんていう病気はないですし、全身にがんが転移している、という状況でもない、ということですね。(目視できないがん細胞が全身にあるかもしれない、とはいえます)
転移のある箇所でいうと、腎臓は命のリスクに直結する場所なのでここへの進行度合いが重要なポイントになります。
(手術で全摘出していなければ)腎臓は2つありますし、院長の様子をみている限りでは高度に進行している感じではなさそうです。
転移はありますが、余命の話がでるほど重篤な状態ではないのかな、と想定されます。
高須院長はどんな治療を選択されてきたのか?
そもそも、癌の治療は部位によって全く違います。
僕は樹木希林さんみたいに放射線治療は選択してないけど癌はタイプにより治療法を選択するのが賢いんだぜ。
何もしない選択は宗教だと思う。
僕は僧侶もできるんだぜ。 https://t.co/jPGyc0Hknm— 高須克弥 (@katsuyatakasu) October 1, 2018
希林さんが行った「乳がんの転移に対する放射線」は保険外の自由診療の手段なので話がややこしいのですが、「部位、タイプによって治療のガイドラインが決まっている」ことが事実です。
そのガイドラインどおりにやる、というのが基本で、主治医はそれを推奨しますが、そのとおりやるかどうかは患者に委ねられます。
高須院長の初期段階の治療
テレビでは「放射線治療は行っていない。手術やるときでも、切って取ったり探すのに、蛍光物質飲んで光らせて、そこだけ焼いてみたり。新しい治療を実験するって楽しいよ」
と発言されています。
腎盂・尿管癌が、転移のない状態で発見されたとき、第一に提案されるのは外科手術です。
尿管に癌が発見された、のが最初であり、もし尿管以外に癌がない状況なら、腎盂(腎臓もセット)を摘出せず、尿管の部分切除が行われることが多いです。
2018年10月3日放送、フジテレビの「バイキング」では、これまで「合計5回手術」を行い、「右側は腎臓も尿管も膀胱も3分の2なくなっちゃてるから」とおっしゃっています。
いつ、どのような手術をしたのかは不明ですし「腎臓、尿管、膀胱を全てきっちり2/3切除して1/3残す」ということは通常ありえません。
例えば腎臓は通常部分切除はせずに全摘し、2つある腎臓が1つになる、というのが一般的です。
高須院長の場合、どこがどうなっているのか明確に分かりませんが、初回治療として手術をし、その後再発、転移を起こした部分も切除したが、現時点ではもう手術は不可能(あるいはリスク大のため回避)。
切除する予定はなく、薬物療法に入られている状況、だといえます。
現在(2018年)の治療
通常、転移がある場合は、手術の適応にはなりません。
手術はあくまで局所制御の手段であり、早期向けの手段です。転移したところを片っ端から切除する、という手段は一般的に適応されません。
ただ、腎盂・尿管癌や膀胱癌は、再発しやすいタイプのものであり、切除した近隣に再発したり転移することが多いです。ですので、「近くにできたものを少しずつ手術で切除」という手段を取られたのでしょう。
なお「転移癌でなぜ原則として手術をしないのか」ということについては癌増殖のメカニズム、転移の仕組みを理解する必要があります。
ここを説明すると話が脇に逸れて長くなるのでこの記事では書きませんが、私の無料ガイドブックに詳しく、分かりやすく書いていますので参考にしてください。
→無料ガイドブック提供しています「がんを治すたった1つの条件とは?」
また、手術と同じく局所制御の手段である放射線はされていません。これは腎盂・尿管癌ではふつうのことです。理由は放射線が効きにくい部位だから、です。
手術はやれるだけやり、放射線は使えない、となると、がん治療のおいて残る選択肢は薬物療法のみ、となります。現在は再発・転移もあることから薬物療法を行われている、ということです。
実際に行われた薬物療法の経過をみてみると・・・
僕も膀胱内にBCG を注入する治療法で癌細胞が一時的に消滅しました。この治療法は丸山ワクチンより歴史が古いです。温故知新。 https://t.co/j00B2ebWd4
— 高須克弥 (@katsuyatakasu) October 2, 2018
かっちゃんも分子標的薬や新式治療を試している最中。
これって第5の道かな?
かっちゃんの挑戦はかっちゃんが満足するまでみんなにおすすめしない。一人華岡せいしゅう。本庶さん、がん治療「第4の道」導く 衝撃の新薬に結実 (朝日新聞デジタル - 10月01日 21:10) https://t.co/WMhE7MgzDP
— 高須克弥 (@katsuyatakasu) October 1, 2018
僕の今やっている治療と同じケースだ。
NKキラー細胞注入とオプジーボを併用すると間質性肺炎のリスクが高くなるんではないかと思って最後の選択にしといて正解だったのかもしれん。
1つ勉強なう。— 高須克弥 (@katsuyatakasu) October 2, 2018
いまんとこよく効いているよ。
かっちゃんスペシャル。 https://t.co/hkXXfB8KvY— 高須克弥 (@katsuyatakasu) October 1, 2018
などの発言をされています。
BCGとは、子供のころに予防接種を打たれた人がたくさんいると思いますが、結核予防のためのワクチンです。今はやってないのかな?BCGの痕が腕にある人はそれなりの年齢の方だと思います。
さて、このBCGは腎盂・尿管癌、膀胱癌の治療で使われています。一般的な抗がん剤よりも副作用が軽微で効果を示す可能性が高いからです。なので抗がん剤を投与する前にBCGをやるのが一般的です。
乳がんや胃がんなど他のがんには効かないBCGですが、高須院長の癌には効く、ということですね。
具体的にはBCGをカテーテルを使って腎盂・尿管、膀胱に注入することでがん細胞を攻撃します。
「一時的に消滅した」と書かれていますので、これは最近やった治療ではなく、数年前に実施して、そのときは奏功したが、現在は再発、転移が起きているので別の薬を使っている、と考えられます。
実際に「かっちゃんも分子標的薬や新式治療を試している最中」と書かれていますね。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
高須院長は今、具体的にどんな薬で、どんな治療を選択されているのか?
ツイッターでは分子標的薬(ぶんしひょうてきやく)を使っているとおっしゃっていましたが、テレビ出演された「バイキング」では「週に3回。抗がん剤治療をやっている」と発言されています。
抗がん剤と分子標的薬は別のタイプの薬ですが、分けて説明するのが面倒なので、薬をひっくるめて抗がん剤、といわれているのか、それとも本当に抗がん剤をされているのかは分かりません。
使っている薬の名前が分かれば明らかになりますが、具体的に薬の名前を明らかにされることは控えていらっしゃると思います。
癌の治療法は、部位によってガイドラインが定められ、標準的な治療が決まっています。腎盂・尿管癌であれば、こういう治療が推奨され、承認されている薬(保険が適応される薬)はこれとこれです、と決まっているのです。
腎盂・尿管癌に関して、2018年の時点で承認されている分子標的薬はありません。
つまり通常は腎盂・尿管癌の患者さんに対して分子標的薬は提案されず、先述のBCGあるいは「GC療法(ゲムシタビン+シスプラチン)」あるいは「M-VAC療法(メソトレキセート+ビンブラスチン+ドキソルビシン+シスプラチンの4剤組み合わせ)」などが提案されます。
これらが標準治療だからです。
高須院長が過去にこれらの標準的な抗がん剤を使っていて、今は使われていないのか?それとも現在進行形なのかは分かりません。
ただ、分子標的薬を使うことは保険適応外になり、ガイドラインから外れる治療です。
高須院長としては「あくまで個人の判断でそうしているのであって、保険外・ガイドライン外の分子標的薬やその他の治療を現時点で推奨するようなイメージを持たれるようなことは望んでいない」と考えられているのではないか、と思います。
影響力の強い人が、保険外治療を率先して実施していて推奨している風に見えてしまうと、各方面からの反発とか横ヤリなどが入ってくるのは想像できることです。
高須院長が使っている分子標的薬や治療の推測
これで終わりだとモヤっとしますので、少しだけ解説と推測を加えます。
分子標的薬とは、細胞を毒性にて攻撃する従来の抗がん剤とは違い、がん細胞の特徴を把握したうえでその動きを阻害したりする薬です。薬の作用としてはより高度でハマれば効果が高いですが、副作用がないわけではありません。
現在、たくさんの分子標的薬が使われていますが、「この部位のがんにはこの分子標的薬が使える」と承認されてはじめて使われるようになります。抗がん剤と同じく効果や副作用をテストされてから認可されるのです。
実は腎盂・尿管と近い位置にある腎臓の癌=前述した「腎臓癌(腎細胞癌)」にはたくさんの分子標的薬が承認されて使われるようになっています。
腎盂・尿管癌で承認されている分子標的薬はゼロなのに、腎臓癌では「ネクサバール」「スーテント」「アフィニトール」「トーリセル」「インライタ」「ヴォトリエント」と6種類もの分子標的薬が承認されて使われています。
腎臓癌も10年ほど前までは、抗がん剤しか使えない癌でしたが、近年になって開発が急速に進んだのです。
腎盂・尿管癌では大規模な臨床試験が行われていないので、これらの分子標的薬が効くかどうかは分かりませんが、近い臓器で効果を示していることから「効果はあるかもしれないし、試す価値はある」といえます。
どんな副作用が起きるかはどんな癌に対して投与してもほぼ同じなので、リスクを特定できたら「メリットがあるかどうか試す」という考え方はアリなわけです。
もちろん保険が効かないのでかなり高額になりますが、お金の面で問題のある方ではないので(あくまで個人的な想像の範囲ですが)腎臓癌で使われている分子標的薬のいずれかを試されているのではないか、と思います。
ノーベル賞受賞に湧く、オプジーボは?
オプジーボは免疫チェックポイント阻害剤、という種類の薬で、これは分子標的薬とは別です。
別ですが、薬の扱いとしては同じで「効果が認められた癌の部位なら承認され保険適応内で使えるようになる」です。
現時点で腎盂・尿管癌や膀胱がんには承認されていません。効果があるのかどうか分からないし、もちろん保険も適応外=やるなら自由診療、ということになります。
なお、高須院長のいう「新式治療」については何か分かりません。
それでも民間療法とか代替療法の類ではないでしょう。
おそらく免疫細胞系なのか、遺伝子治療系なのか・・・そんな領域に近いと思います。
高須院長は民間療法や代替療法は使わない。
断食なんかしたら癌患者は死にます。癌は消耗戦です。栄養の予備力があるから戦えるのです。
長期戦を戦える癌患者は例外なく断食していません。
毒を薬として使うのが医学です。
毒にも薬にもならないものはおまじないです。 https://t.co/0vjA7QGh70— 高須克弥 (@katsuyatakasu) October 2, 2018
これはヴィーガン食を推奨している人が「抗がん剤を使うなんで考えられない。断食しないんですか」という意見への回答です。
この話は根が深くて、断食を勧めているのも元々は医者だからです。星野式など様々な断食療法があります。癌患者さんに対して断食を進める医師は今も昔も一定数います。
つまり「医師」vs「民間療法を進める一般市民」ではなく、「医師」vs「医師」であることが癌治療の闇であり、多くの人を混乱させている原因です。
それ、詐欺です。 https://t.co/bfZjkGt98T
— 高須克弥 (@katsuyatakasu) October 2, 2018
これも同じです。核酸を勧めているのも医師ですから。
宗教だと思います。 https://t.co/nQFniM1Owt
— 高須克弥 (@katsuyatakasu) October 2, 2018
がんもどき理論を推奨している近藤医師は元は慶応大学病院の医師で、癌治療に関しては高須院長より経験があります。
高須院長も医師のひとりですが、医師同士の見解が「それは宗教」というくらい隔たりがあるのです。
医師の多くは高須院長と同じように標準治療重視、エビデンスなど臨床結果を重視している、というのは当然のことです。彼らが標準治療を軽視して民間療法や代替療法を治療の軸に据える、ということはありません。
しかし、逆のことを推奨する医師や医療関係者も少なくないのです。
なので、癌の闘病をしていない一般の人は、上記のような議論を「医師」vs「おかしな人」と単純に笑ってしまってもよいかもしれませんが、闘病中の人は「なぜこんな議論が起きるのか」「正しい知識や情報とは何か」を見つめることが大切です。
この問題の根っこは今後も消えることはないですし、癌が完全に治療できる時代が来るまで続くでしょう。
冷静に。論理的に。点ではなく全体的にバランスよい思考が必要になります。
↓「癌という病気は存在しない」なんていう人もいるくらいですから、自分自身で情報を整理していくことが求められます。
僕は癌治療のPRしません。
癌は存在する危機です。
大丈夫です。人生劇場の幕が下がるまであなたは生きています。
危機を存在しないことにして耳目を塞ぐのは間違っています。お天道様に申し訳ないです。 https://t.co/HBW2OH3ApL— 高須克弥 (@katsuyatakasu) September 29, 2018
こんなコメントにも丁寧に返事されているのは頭が下がります。
高須院長は2016年に体調を崩されていますし、これまでと同じように活動できる体、というわけではないと思いますが、元気に前向きに活動されていることは多くの方に勇気を与えていらっしゃると思います。
『目標は完全に治って「どうだい?」ってみんなにデータもオープンにして見せてやりたい。死んじゃったら死んじゃったでそのデータをオープンにしてやりたい』と語られている高須院長。
闘病の経過は、私の学びの一環として今後も拝見させていただきます。陰ながら応援しています。



