こんにちは。がん専門のアドバイザー、本村ユウジです。
乳がんと診断されると、まず知りたいのが「自分のがんはどの程度進行しているのか」ということではないでしょうか。この進行度を示すのがステージ(病期)という分類です。
ステージは治療方針を決める重要な要素ですが、最近の乳がん治療では、ステージだけでなく、がん細胞の性質(サブタイプ)にも重点が置かれています。それでも、ステージ分類を理解することは、治療の全体像を把握し、今後の見通しを考えるうえで欠かせません。
この記事では、乳がんのステージ分類について、最新の情報をもとに分かりやすく解説します。ステージごとの5年生存率や10年生存率、再発率についても触れていますので、治療方針を考える際の参考にしてください。
乳がんのステージ分類とは
乳がんのステージは、がんの進行度を示す指標で、0期からⅣ期までの5段階に分類されます。数字が大きくなるほど進行していることを意味します。
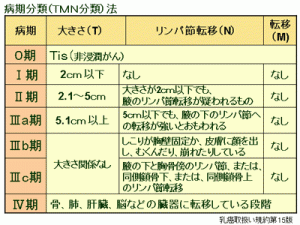
ステージを決めるには、「TNM分類」という国際的な基準が用いられています。これは、腫瘍(しこり)の大きさ(T)、リンパ節への転移(N)、遠隔転移の有無(M)という3つの要素を組み合わせて判定する方法です。
TNM分類の基本
TNM分類では、次の3つの要素を評価します。
T(Tumor:腫瘍)は、乳房内のしこりの大きさや広がりを示します。早期の場合は主に大きさで判断し、進行している場合は皮膚や胸壁との関係も評価されます。Tis(非浸潤がん)からT4(胸壁や皮膚への浸潤)まで分類されます。
N(Node:リンパ節)は、わきの下(腋窩)や胸骨の近く、鎖骨の上下などのリンパ節への転移の有無と程度を示します。N0(転移なし)からN3(広範囲のリンパ節転移)まで分類されます。リンパ節が周囲の組織に固定しているかどうかも判定に影響します。
M(Metastasis:遠隔転移)は、乳房やリンパ節以外の臓器(肺、肝臓、骨、脳など)への転移の有無を示します。M0(転移なし)とM1(転移あり)の2つに分かれます。
これらの組み合わせによって、最終的なステージが決定されます。ステージは診断時の検査で仮決定されますが、手術後の病理検査で確定します。手術前の画像診断ではリンパ節転移がないと思われていても、実際には転移があったというケースもあるためです。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
ステージ別の詳しい分類
乳がんの各ステージについて、詳しく見ていきましょう。
| ステージ | がんの状態 | 分類 |
|---|---|---|
| 0期 | 乳管内や小葉内にがんがとどまっている非浸潤がん | 超早期がん |
| Ⅰ期 | しこりの大きさが2cm以下で、リンパ節転移がない浸潤がん | 早期がん |
| ⅡA期 | ①しこりが2cm以下またはしこりがなく、わきの下のリンパ節転移がある ②しこりが2cmを超え5cm以下で、リンパ節転移がない |
早期~中期がん |
| ⅡB期 | ①しこりが2cmを超え5cm以下で、わきの下のリンパ節転移がある ②しこりが5cmを超えているが、リンパ節転移がない |
早期~中期がん |
| ⅢA期 | ①しこりの大きさにかかわらず、わきの下のリンパ節が互いに固定している、または胸骨近くのリンパ節が腫れている ②しこりが5cmを超え、わきの下や胸骨近くのリンパ節転移がある |
進行がん |
| ⅢB期 | しこりの大きさやリンパ節転移にかかわらず、しこりが胸壁に固定している、または皮膚にしこりが顔を出している、皮膚が崩れている(潰瘍形成)、皮膚がむくんでいる状態 | 進行がん |
| ⅢC期 | しこりの大きさにかかわらず、鎖骨の上下のリンパ節に転移がある、またはわきの下と胸骨近くのリンパ節の両方に転移がある | 進行がん |
| Ⅳ期 | しこりの大きさやリンパ節転移にかかわらず、肺、肝臓、骨、脳などへの遠隔転移がある | 遠隔転移あり |
ステージ0期(非浸潤がん)
がん細胞が乳管や小葉の中にとどまっていて、周囲の組織に広がっていない状態です。非浸潤性乳管がん(DCIS)や非浸潤性小葉がん(LCIS)がこれに該当します。
この段階では、まだリンパ節や他の臓器への転移はありません。手術によってほぼ完全に治すことが可能で、術後の薬物療法が必要ないケースも多くあります。
ステージⅠ期(早期がん)
がん細胞が乳管や小葉の外に出て周囲の組織に広がった「浸潤がん」ですが、しこりは2cm以下と小さく、リンパ節への転移もない状態です。
1cm程度のしこりであれば、セルフチェックで気づく方もいます。この段階で発見できれば、治療の選択肢も広がります。
ステージⅡ期(早期から中期がん)
ⅡA期とⅡB期に分かれます。しこりが少し大きくなっているか、わきの下のリンパ節に転移が見られる段階です。
ⅡA期は、しこりが2cm以下でもリンパ節転移があるケース、またはしこりが2cmを超え5cm以下でリンパ節転移がないケースが該当します。
ⅡB期は、しこりが2cmを超え5cm以下でリンパ節転移があるケース、またはしこりが5cmを超えているがリンパ節転移がないケースです。
ステージⅢ期(進行がん)
局所進行がんとも呼ばれ、ⅢA期、ⅢB期、ⅢC期に分類されます。以前は手術できるかできないかの境目とされていましたが、現在は薬物療法や放射線療法を組み合わせた集学的治療により、手術が可能になるケースが増えています。
ⅢA期は、しこりの大きさが5cmを超え、わきの下のリンパ節転移があるケース、またはリンパ節が互いに固定していたり、胸骨近くのリンパ節が腫れているケースです。
ⅢB期は、しこりの大きさにかかわらず、胸壁にしこりが固定している、または皮膚にしこりが顔を出している、皮膚が崩れている、皮膚がむくんでいる状態です。炎症性乳がんもこのⅢB期に分類されます。炎症性乳がんは、しこりは触れませんが、乳房が赤くなって腫れ、熱っぽくなる特徴があります。
ⅢC期は、しこりの大きさにかかわらず、鎖骨の上下のリンパ節に転移がある、またはわきの下と胸骨近くのリンパ節の両方に転移がある状態です。
ステージⅣ期(遠隔転移あり)
しこりの大きさやリンパ節転移の有無にかかわらず、乳房から離れた臓器(肺、肝臓、骨、脳など)に転移がある状態です。遠隔転移があれば、しこりが小さくてもステージⅣと診断されます。
完治は難しくなりますが、薬物療法などによってがんの進行を抑え、症状をコントロールしながら生活の質を維持することが治療の目標となります。
ステージ別の5年生存率と10年生存率
生存率は、がんと診断されてから一定期間後に生存している割合を示す指標です。治療の効果や予後を知るうえで参考になります。
ここで示す生存率は、国立がん研究センターが公表している院内がん登録のデータに基づいています。ネット・サバイバル(純生存率)という、がん以外の死因を除いた数値で示しています。
| ステージ | 5年生存率 | 10年生存率 |
|---|---|---|
| 0期 | 100.0% | 100.0% |
| Ⅰ期 | 99.0%~100.0% | 94.1%~99.0% |
| Ⅱ期 | 94.7%~96.1% | 86.6% |
| Ⅲ期 | 80.0%~81.1% | 62.7% |
| Ⅳ期 | 38.7%~40.5% | 16.9%~19.4% |
この表から、早期のステージで発見されるほど生存率が高いことが分かります。0期とⅠ期の5年生存率はほぼ100%で、この段階で治療を開始できれば予後は良好です。
Ⅱ期でも5年生存率は90%以上を維持していますが、Ⅲ期になると80%程度に低下します。10年生存率ではさらに差が開き、Ⅲ期で約63%となります。
Ⅳ期では5年生存率が約40%、10年生存率が約17~19%まで低下しますが、これは過去のデータに基づくものです。現在は新しい薬物療法の登場により、治療成績は向上しつつあります。
これらの生存率は、あくまで集団としての統計データであり、個人の余命を示すものではありません。実際の予後は、がんの性質(サブタイプ)、年齢、全身状態、治療への反応など、さまざまな要因によって異なります。
ステージ別の再発率
乳がんは治療後に再発するリスクがあります。再発率はステージやがんの性質によって異なります。
| ステージ | おおよその再発率 | 特徴 |
|---|---|---|
| Ⅰ期 | 5~10% | 早期発見により再発リスクは低い |
| Ⅱ期 | 10~20% | 適切な術後治療により再発予防が可能 |
| Ⅲ期 | 30~50% | 集学的治療が必要、経過観察が重要 |
乳がん全体の平均的な再発率は約20~30%とされていますが、これはステージやサブタイプによって異なります。
再発には、手術した乳房やその周辺のリンパ節に再びがんが現れる「局所再発」と、肺、肝臓、骨、脳などの離れた臓器に転移する「遠隔転移再発」の2種類があります。
局所再発は手術後2~5年以内に起こることが多く、適切な治療によってコントロールできる可能性があります。一方、遠隔転移再発は治癒が難しく、長期的な治療が必要になります。
再発のタイミングは、がんの性質(サブタイプ)によっても異なります。HER2陽性型やトリプルネガティブ型は治療後約2年間の再発リスクが高い傾向があります。一方、ホルモン受容体陽性型(ルミナルA型、ルミナルB型)は増殖スピードが遅いため、治療後5年以降も再発する可能性があります。
ステージだけでなくサブタイプも重要
最近の乳がん治療では、ステージ分類だけでなく、がん細胞の性質(サブタイプ)が重視されています。
サブタイプは、がん細胞のホルモン受容体(エストロゲン受容体、プロゲステロン受容体)の有無や、HER2タンパクの発現状況によって分類されます。主に次の4つのタイプがあります。
ルミナルA型は、ホルモン受容体が陽性でHER2が陰性、増殖能が低いタイプです。ホルモン療法がよく効き、予後は比較的良好です。
ルミナルB型は、ホルモン受容体が陽性で、HER2陽性のものと陰性のものがあります。増殖能がルミナルA型より高く、ホルモン療法に加えて化学療法や抗HER2療法が必要になることがあります。
HER2陽性型は、ホルモン受容体の有無にかかわらず、HER2タンパクが過剰に発現しているタイプです。増殖が速く、転移しやすい傾向がありましたが、抗HER2療法(トラスツズマブなど)の登場により治療成績は向上しています。
トリプルネガティブ型は、ホルモン受容体もHER2も陰性のタイプです。進行が速く、再発リスクも高い傾向がありますが、化学療法や免疫チェックポイント阻害薬などの治療選択肢が増えつつあります。
同じステージでも、サブタイプによって治療方針や予後が異なります。ステージⅡやⅢでも、サブタイプに応じた適切な治療を受けることで、良好な結果が得られるケースが増えています。
定期的な経過観察の重要性
乳がんの治療後は、再発や転移の早期発見のために、定期的な経過観察が欠かせません。
再発リスクが高いとされる治療後3年以内は3~6か月ごと、4~5年目は6~12か月ごと、5年以降は年1回の問診と視触診が推奨されています。
乳房温存手術を受けた場合は、放射線療法終了後6か月以上経過してからマンモグラフィ撮影を行い、その後は年1回実施します。
ホルモン受容体陽性の乳がんでは、治療後10年以上経過してから再発することもあります。そのため、治療が終了したからといって安心せず、長期的な経過観察を続けることが大切です。
乳がんのステージ分類は、治療方針を決める重要な指標ですが、それがすべてではありません。がん細胞の性質や全身状態、年齢なども考慮しながら、医師と相談して自分に合った治療を選ぶことが大切です。