こんにちは。がん専門のアドバイザー、本村ユウジです。
卵巣がんと診断された患者さんにとって、どのような手術が行われるのかを理解することは、治療の見通しを立てる上で重要です。
この記事では、卵巣がんの標準的な手術である「卵巣+子宮摘出+大網+骨盤・傍大動脈リンパ節切除手術」について、2025年に改訂された最新のガイドラインに基づいて詳しく解説します。
卵巣がんの標準的な手術とは
卵巣がんの治療において、手術は最も基本となる治療法です。
2025年に発刊された「卵巣がん・卵管癌・腹膜癌治療ガイドライン2025年版」では、卵巣がんの手術に関する最新のエビデンスが示されています。
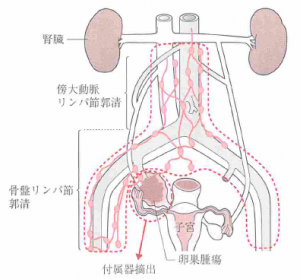
標準的な手術は「両側付属器摘出術+子宮全摘出術+大網切除術+骨盤・傍大動脈リンパ節郭清術」で構成されます。この手術は、がんを完全に切除することを目指す根治手術として位置づけられています。
手術の目的は3つあります。第一にがんの正確な診断を確定すること、第二に進行期(ステージ)を正確に決定すること、そして第三に可能な限りがんを切除することです。
卵巣がんは早期には自覚症状が少ないため、発見時には既にⅢ期やⅣ期といった進行した状態であることが約40%以上を占めます。そのため、手術では広範囲にわたる切除が必要となることがあります。
標準的な手術に含まれる具体的な内容
卵巣がんの標準的な手術では、以下の臓器やリンパ節の切除が行われます。
両側付属器摘出術
両側の卵巣と卵管を摘出します。
がんが片側の卵巣にとどまっている場合でも、反対側の卵巣に転移するリスクがあるため、予防的に両側を摘出することが標準となっています。
卵巣と卵管は卵巣固有靭帯で子宮とつながっており、がんが広がる経路となる可能性があるため、これらを含めて摘出します。
子宮全摘出術
子宮を完全に摘出します。
卵巣は子宮と卵巣固有靭帯でつながっているため、がんが子宮に広がるリスクを減らすために摘出が必要です。
閉経前の患者さんでは、卵巣と子宮を摘出することで女性ホルモンの分泌が低下し、更年期のような症状(卵巣欠落症状)が現れることがあります。
大網切除術
大網は胃の大弯側から横行結腸にかけて垂れ下がる脂肪組織と血管、リンパ節で構成される膜状の組織です。
お腹の臓器を覆っており、腹腔内で炎症が起きた場所を包み込む働きがあります。卵巣がんは腹腔内に露出している臓器であるため、大網はがんの転移が起きやすい場所となります。
実際、臨床的に早期と考えられる卵巣がんでも、大網への転移は5~8%程度認められると報告されています。そのため、転移の有無を調べるとともに、将来的な再発を減らすために大網を切除します。
大網を切除しても、通常は日常生活に支障をきたすことはほとんどありません。
骨盤・傍大動脈リンパ節郭清術
骨盤内のリンパ節と、大動脈周囲の傍大動脈リンパ節を切除します。
リンパ節は全身に分布しており、がん細胞が転移しやすい部位です。卵巣がんでは、術前の画像検査でリンパ節転移が疑われない場合でも、実際に手術でリンパ節を摘出して病理検査を行うと、約9~15%にリンパ節転移が認められます。
リンパ節郭清を行う目的は2つあります。第一に正確な進行期を決定するため、第二に転移しているリンパ節を摘出して治療効果を高めるためです。
ただし、2025年版ガイドラインでは、一部の条件下でリンパ節郭清の省略も検討されるようになっています。特に術前化学療法後の手術(中間腫瘍減量手術)で、リンパ節腫大がない場合には省略が考慮されることがあります。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
進行期別の手術アプローチ
| 進行期 | 手術の方針 | 主な内容 |
|---|---|---|
| Ⅰ期~ⅡA期(早期) | 進行期決定手術 | 両側付属器摘出+子宮全摘+大網切除+リンパ節郭清(または生検)+腹腔細胞診+腹腔内各所の生検 |
| ⅡB期以上(進行) | 初回腫瘍減量手術(PDS) | 基本術式に加えて、腹膜播種や他臓器浸潤部分を可能な限り切除。完全切除(目に見える腫瘍をすべて取り除く)を目指す |
| 進行例で完全切除困難 | 術前化学療法+中間腫瘍減量手術(NAC+IDS) | 先に化学療法を行い腫瘍を縮小させてから手術を実施 |
進行した卵巣がんでは、腸管や膀胱の一部を合併切除することもあります。手術の完遂度は予後に影響する重要な因子であり、残存腫瘍が少ないほど予後が良好です。
理想的には完全切除(目に見える腫瘍を全て取り除く)を目指しますが、最低でも残存腫瘍を1cm未満に抑える「適切な腫瘍減量手術(optimal surgery)」が推奨されています。
妊孕性温存手術の可能性
将来の妊娠を希望する患者さんに対しては、条件を満たせば妊孕性温存手術が検討できます。
妊孕性温存手術の適応条件
2025年版ガイドラインでは、以下の条件を満たす場合に妊孕性温存治療が推奨されています。
1. 手術進行期がⅠA期で、組織学的異型度が低い(グレード1)非明細胞がんの場合
2. 妊娠可能年齢であり、妊娠への強い希望があること
3. 患者さんとご家族が、卵巣がんや妊孕性温存治療、再発の可能性について十分に理解していること
4. 治療後も長期にわたり厳重な経過観察を続けること
5. 婦人科腫瘍に精通した医師による注意深い腹腔内の検査や術後の経過観察が可能であること
妊孕性温存手術の術式
基本的な術式は、がんのある側の卵巣と卵管の摘出、大網切除、腹水細胞診、腹腔内精査です。がんのない側の卵巣と卵管、子宮は温存します。
ただし、ⅠC1期(片側卵巣限局)かつ組織学的異型度が低い非明細胞がんの場合、あるいはⅠA期の明細胞がんの場合は、妊孕性温存治療が提案されることがあります。
妊孕性温存手術を行った場合でも、再発のリスクがあるため、厳重な経過観察が必要です。
腹腔鏡手術の最新動向
2025年1月、日本産科婦人科学会は「卵巣がんに対する先進医療として開始する腹腔鏡手術についての指針」を発表しました。
卵巣がんに対する腹腔鏡手術(内視鏡手術)は、2025年より先進医療Aとして認可され、全例前向き登録のもとで臨床研究が開始されています。
従来、卵巣がんの手術は開腹手術が標準とされてきました。その理由は、腹腔鏡手術では卵巣腫瘍を体外に取り出す際に腫瘍を小さくつぶす必要があり、その過程でがん細胞が腹腔内に散らばるリスクがあるためです。
しかし、腹腔鏡手術は開腹手術と比べて患者さんの身体への負担が少なく、術後の回復が早いという利点があります。
現在は、診断目的や術前評価のための腹腔鏡検査、限定的な症例での腹腔鏡手術が実施されており、今後のデータ蓄積によって適応範囲が広がる可能性があります。
手術に伴う合併症とケア
卵巣がんの手術では、以下のような合併症が起こることがあります。
リンパ浮腫
骨盤内や傍大動脈リンパ節の郭清を行った場合、リンパ液の流れが悪くなり、下肢や下腹部にむくみが生じることがあります。
リンパ浮腫は手術後早期に発症することもあれば、数年経ってから出現することもあります。リンパ節郭清を行った患者さんの約4人に1人程度の割合で発症すると報告されています。
リンパ浮腫の予防には、肌の清潔と保湿が重要です。水虫や虫刺されからの感染を防ぎ、小さな傷にも注意が必要です。
リンパ浮腫が発症した場合の治療は「複合的理学療法」と呼ばれ、リンパドレナージマッサージ、弾性ストッキングなどを用いた圧迫、スキンケアなどが含まれます。
卵巣欠落症状
閉経前の患者さんが両側の卵巣を摘出すると、女性ホルモンの分泌が急激に低下し、更年期のような症状が現れることがあります。
ホルモン補充療法や漢方薬治療が有効な場合があります。
腸閉塞
手術後の合併症として、腸閉塞が起こることがあります。手術による癒着が原因となることが多く、腸を守るための食事指導が行われます。
その他の合併症
手術中や術後の安静により、下肢の血液がうっ滞して血栓が形成されることがあります。また、排尿障害や排便障害が起こることもあります。
術後の化学療法と経過観察
卵巣がんは化学療法が効きやすいがんの一つです。手術でがんを可能な限り切除した後、多くの場合、化学療法が行われます。
手術進行期がⅠA期またはⅠB期の低異型度がんの場合は、術後化学療法を行わないこともありますが、それを超える場合には化学療法が推奨されます。
標準的な化学療法は、パクリタキセルとカルボプラチンの併用療法(TC療法)です。手術進行期がⅢ期・Ⅳ期の場合には、TC療法に分子標的薬のベバシズマブを追加した治療も検討されます。
また、2025年版ガイドラインでは、BRCA遺伝子変異や相同組換え修復欠損(HRD)を有する患者さんに対するPARP阻害薬(オラパリブ、ニラパリブ)の維持療法についても記載されています。
術後の経過観察は、治療後1~2年目は1~3カ月ごと、3~5年目は3~6カ月ごと、6年目以降は1年ごとが目安となっています。
婦人科腫瘍専門医による治療の重要性
卵巣がんの手術は、広範囲にわたる複雑な手術です。
2025年版ガイドラインでは、完全切除を達成するためには、婦人科腫瘍専門医制度指定修練施設、あるいは婦人科腫瘍専門医が常勤し外科・泌尿器科などとの連携が十分に取れる施設での手術が推奨されています。
必要に応じて腫瘍内科医の意見を求め、集学的治療が行える施設での治療を受けることが推奨されます。
手術を受けるにあたって
卵巣がんの手術について担当医と話し合う際には、以下の点を確認することが大切です。
1. 自分のがんの進行期と組織型
2. 推奨される手術の範囲と目的
3. 手術に伴うリスクと合併症
4. 術後の治療計画
5. 妊孕性温存の可能性(該当する場合)
6. セカンドオピニオンの活用
卵巣がんの治療は、手術と化学療法を組み合わせた集学的治療が基本です。最新のガイドラインに基づいた治療を受けることで、より良い治療成績が期待できます。
不安や疑問があれば、遠慮なく医療チームに相談しましょう。がん相談支援センターなどの活用も有効です。
参考文献・出典情報:
日本婦人科腫瘍学会「卵巣がん・卵管癌・腹膜癌治療ガイドライン2025年版」https://jsgo.or.jp/guideline/
国立がん研究センター がん情報サービス「卵巣がん・卵管がん 治療」https://ganjoho.jp/public/cancer/ovary/treatment.html
日本癌治療学会「卵巣がん 治療ガイドライン」http://www.jsco-cpg.jp/ovarian_cancer/guideline/
日本産科婦人科学会「卵巣がんに対する先進医療として開始する腹腔鏡手術についての指針」https://www.jsog.or.jp/medical/9499/
金原出版「卵巣がん・卵管癌・腹膜癌治療ガイドライン 2025年版」https://www.kanehara-shuppan.co.jp/books/detail.html?isbn=9784307301596
がん研有明病院「卵巣がん」https://www.jfcr.or.jp/hospital/cancer/type/ovary.html
国立がん研究センター 東病院「卵巣がんの治療について」https://www.ncc.go.jp/jp/ncce/clinic/gynecologic_surgery/003/index.html
国立がん研究センター 中央病院「リンパ節郭清の省略」https://www.ncc.go.jp/jp/ncch/clinic/gynecologic_surgery/060/index.html
東邦大学医療センター大森病院「婦人科がん治療後のリンパ浮腫について」https://www.lab.toho-u.ac.jp/med/omori/gyne_oncology/patient/explanation/lymphatic_edema.html
NPO法人キャンサーネットジャパン「卵巣がんの手術後の変化」https://www.cancernet.jp/cancer/ovary/ovary-surgery



