こんにちは。がん専門のアドバイザー、本村ユウジです。
卵巣がんは、初期段階では症状がほとんど現れないという特徴があります。
そのため、診断には画像検査が重要な役割を果たしています。なかでも超音波検査(エコー検査)は、卵巣の状態を詳しく観察できる基本的な検査として、広く活用されています。
この記事では、卵巣がんの超音波検査について、その目的、検査の種類、実際の流れなどを詳しく解説します。
卵巣がんの診断における超音波検査の位置づけ
卵巣は骨盤の深いところにある臓器で、1~2cmほどの小さな器官です。
卵巣がんの特徴として、開腹手術をしない限り、卵巣やその周辺の細胞を直接採取して検査することが困難という点があります。皮膚から針を刺して組織を採取すると、がん細胞が腹腔内に散らばる(播種)リスクがあるため、術前の針生検は一般的に行われません。
このような理由から、卵巣がんの診断では、まず超音波検査をはじめとする画像検査で腫瘍の性質を推定し、その結果をもとに治療方針を決定します。
超音波検査は、内診と組み合わせることで、卵巣がんの第一次検査として重要な役割を担っています。
超音波検査の種類と特徴
卵巣がんの検査で用いられる超音波検査には、主に3つの方法があります。
経膣超音波検査(経膣エコー)
経膣超音波検査は、膣内に細長い超音波プローブを挿入して、子宮や卵巣の状態を観察する検査です。
プローブから超音波を発し、身体の中のさまざまな部分で跳ね返ってきた超音波を検出して画像化します。これは漁業で使われる魚群探知機と同じ原理です。
骨盤内の臓器に近い位置から観察できるため、お腹の上からの検査(経腹超音波)よりも鮮明で詳細な画像が得られます。
現在、産婦人科医にとって経膣超音波検査は、診察に欠かせない基本的な検査となっています。特に中年以降では、お腹の脂肪が多くなり内診だけでは骨盤内の様子が十分にわからないことがあるため、経膣超音波検査の併用が推奨されています。
検査時間は約5分程度で、痛みはほとんどありません。ただし、少し圧迫感を感じることがあります。
経腹超音波検査(経腹エコー)
お腹にゼリーを塗り、上から超音波をあてて調べる方法です。
大きな卵巣腫瘍や子宮の腫瘤を広い範囲で観察する場合に有用です。ただし、子宮内膜の状態など細かい部分は、経膣超音波検査のほうが明瞭に観察できます。
放射線を使わないため被ばくの心配がなく、痛みもない負担の少ない検査です。
経直腸超音波検査
性交渉の経験がない方では、経膣超音波検査の代わりに経直腸超音波検査を行うことができます。
肛門から超音波プローブを挿入して検査を行います。経膣法と同様の情報が得られますので、該当する方は医師に相談してみましょう。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
経膣超音波検査でわかること
経膣超音波検査では、以下のような情報を確認することができます。
| 観察項目 | 確認できる内容 |
|---|---|
| 子宮の状態 | 子宮の向き、大きさ、奇形の有無 |
| 子宮内膜 | 子宮内膜の厚さ、均一性、ポリープの有無 |
| 子宮筋腫 | 筋腫の有無、大きさ、位置 |
| 卵巣 | 卵巣の大きさ、腫れの有無、性状 |
| 卵巣腫瘍 | 腫瘍の有無、大きさ、内部構造 |
| 腹水 | 腹水の有無と量 |
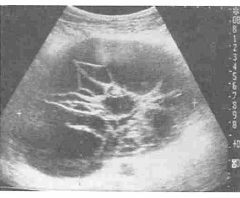
卵巣に腫瘍がある場合、経膣超音波検査では腫瘍の大きさや形状、内部構造を詳しく観察します。
腫瘍内部に充実性の成分(固形の部分)が多く、形が不整であれば、悪性(がん)の可能性が高くなります。一方、内部が液体で満たされた嚢胞性の腫瘍で、形が整っていれば良性の可能性が高いと考えられます。
また、子宮にがんがある場合、子宮内膜が不均一に厚く見えることがあります。閉経後の方で内膜の厚さが5mm以上ある場合、がんの可能性が高くなるとされています。
超音波検査の実際の流れ
経膣超音波検査は、以下のような手順で行われます。
まず、検査台(内診台)に座っていただきます。
次に、専用の細い超音波プローブにゼリーを塗布し、膣内に挿入します。プローブを様々な方向に動かしながら、子宮や卵巣の様子を観察します。これは、個人によって子宮・卵巣の位置が若干異なるため、最もきれいに映る位置を見つけるためです。
検査中、医師や技師が必要に応じて画像を記録します。
検査は通常1分程度で終わります。卵巣と同時に子宮も調べることが一般的です。
検査後は、医師から検査結果について説明があります。
検査の費用について
超音波検査の費用は、保険診療か自由診療(検診)かによって異なります。
症状があって受診した場合や、他の検査で異常が指摘されて精密検査として受ける場合は保険診療となり、自己負担額は数百円から2,000円程度です。
一方、症状がなく検診として受ける場合は自由診療となり、費用は施設によって異なりますが、4,000円~5,000円程度が目安となります。
内診と超音波検査をセットで行う施設も多く、その場合の費用は合計で5,000円~9,000円程度です。
卵巣がん検査の全体的な流れ
超音波検査は卵巣がん診断の第一歩ですが、確定診断や病期の判定には、さらに詳しい検査が必要となります。
| 検査段階 | 主な検査内容 |
|---|---|
| 第一次検査 | 問診、内診、経膣超音波検査 |
| 第二次検査 | 経膣超音波検査(再検査)、カラードップラー検査、腫瘍マーカー検査(CA125、CA19-9など) |
| 第三次検査(精密検査) | 直腸診、MRI検査、CT検査、PET/CT検査、胸部X線検査、胸水・腹水細胞診 |
| 確定診断 | 手術による組織診断 |
超音波検査で異常が見つかった場合の追加検査
経膣超音波検査で卵巣に腫瘍が見つかった場合、良性か悪性かを判断するために、追加の検査が行われます。
腫瘍マーカー検査
血液検査で腫瘍マーカーを測定します。卵巣がんでは主にCA125という腫瘍マーカーが用いられます。
CA125の基準値は35U/mL以下です。100U/mLを超える場合は卵巣がんの可能性が高くなりますが、子宮内膜症や子宮筋腫などの良性疾患、月経中、妊娠初期でも上昇することがあります。
また、初期の卵巣がんではCA125があまり上昇しないことも知られています。そのため、腫瘍マーカーの値だけでがんかどうかを判断することはできず、画像検査と合わせて総合的に評価します。
MRI検査
磁気を利用して体の断面を撮影する検査です。
骨盤内部を細かく調べることができ、卵巣腫瘍の内部構造、子宮や膀胱、直腸との位置関係、リンパ節の腫れなどを詳しく観察できます。
放射線を使わないため被ばくの心配がありません。検査時間は15分~45分程度で、保険適用外での費用は約2万円前後です。
CT検査
X線を利用して体の断面を撮影する検査です。
MRI検査やエコー検査で卵巣がんの疑いがある場合に実施され、主にリンパ節転移や離れた臓器への転移(遠隔転移)の有無を調べるために用いられます。
検査時間は5分~15分程度と短時間で全身の画像を撮影できますが、放射線を使用するため被ばくを伴います。
超音波検査の限界と注意点
超音波検査は有用な検査ですが、いくつかの限界もあります。
まず、初期の小さながんは画面上で見えないことがあり、見落とされる可能性があります。また、腫瘍が良性か悪性かの判断は、超音波画像だけでは確定できません。
さらに、子宮頸がんの有無は超音波検査ではわかりません。子宮頸がんの早期発見には子宮頸部細胞診という別の検査が必要です。
このように、超音波検査にはできることとできないことがあります。それぞれの検査の目的と限界を理解したうえで、適切な検査を組み合わせることが重要です。
定期的な検査の重要性
卵巣がんには、他のがんのような一般的な検診制度がありません。
これは、卵巣がんの種類によって進行速度が異なり、検診の適切な間隔が定められていないためです。また、卵巣が腫れても自覚症状がほとんどないことも、早期発見を難しくしています。
卵巣がんの罹患率は40歳代から増加し、50歳代~60歳代でピークとなります。特にリスク要因を持つ方(家族歴がある、子宮内膜症がある、妊娠・出産経験がないなど)は、定期的に婦人科を受診し、経膣超音波検査を受けることが推奨されます。
多くの専門家は、症状の有無にかかわらず、すべての年代の女性が年に1回は経膣超音波検査を受けることを推奨しています。
内診だけでは発見が難しい小さな病変も、超音波検査を併用することで早期発見の可能性が高まります。
最後に
超音波検査は、卵巣がんの診断において基本となる重要な検査です。
痛みがなく、放射線の心配もない負担の少ない検査でありながら、卵巣や子宮の状態を詳しく観察することができます。
検査で異常が見つかった場合でも、卵巣腫瘍の85%は良性です。しかし、早期に発見して適切な対応をとることが、治療の選択肢を広げることにつながります。
気になる症状がある場合はもちろん、症状がなくても定期的に婦人科を受診し検査を受けましょう。



