子宮がんの分化度とは何を意味するのか
子宮頸がんや子宮体がんの診断を受けた際、医師から「分化度」という言葉を聞くことがあります。
この分化度は、がん細胞の「顔つき」や性質を示す重要な指標です。分化度を理解することで、がんの悪性度や今後の治療方針について考える手がかりが得られます。
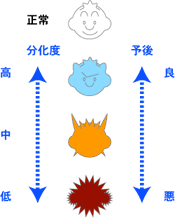
分化度とは、がん細胞がどの程度正常な細胞に似ているかを表す指標です。「高分化」「中分化」「低分化」という言葉で表現され、それぞれのがん細胞の特徴が異なります。
この指標は病理検査によって判定され、治療計画を立てる上で参考にされる情報の一つとなります。
細胞の分化とがん細胞の関係
正常な細胞の分化プロセス
私たちの体を構成する細胞は、DNA情報を正確に複写しながら成長します。
この成長過程で、細胞は特定の組織や器官に適した形や機能を持つようになります。このプロセスを「細胞の分化」と呼びます。
たとえば、受精卵から始まった細胞は分裂を繰り返し、やがて皮膚の細胞、内臓の細胞、神経細胞など、それぞれ異なる役割を持つ細胞へと成熟していきます。
子宮の場合、子宮内膜の細胞や子宮頸部の細胞など、場所によって異なる性質を持った細胞が形成されます。
がん細胞における分化の特徴
がん細胞は、DNAに異常が生じた結果として発生します。このため、正常な細胞と同じように完全に分化することができません。
しかし、がん細胞も発生した組織や器官の性質を一定程度は保持しています。
子宮体がんの細胞であれば、子宮内膜細胞としての特徴を部分的に残しています。このため、顕微鏡で観察した際に、卵巣がんや乳がんの細胞とは区別できるのです。
この「元の組織の性質をどの程度残しているか」が分化度を判断する基準となります。
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
分化度による分類とその意味
高分化型がんの特徴
高分化型がんは、元の正常な細胞や組織の性質をかなり残しているがん細胞です。顕微鏡で観察すると、正常細胞に似た構造を持っており、細胞の配列や形態も比較的整っています。
一般的に高分化型のがん細胞は、成長速度が相対的に遅く、周囲の組織への浸潤や他の臓器への転移が起こりにくい傾向があります。このため、予後も比較的良好とされることが多いです。
子宮体がんにおいては、高分化型の腺がんが多く見られます。これらの細胞は子宮内膜の腺組織に似た構造を保っており、治療への反応も予測しやすい特徴があります。
中分化型がんの特徴
中分化型がんは、高分化型と低分化型の中間的な性質を持ちます。正常細胞との類似性は高分化型よりも低く、細胞の形態や配列にやや乱れが見られます。
成長速度や転移のリスクも中間的で、個々の症例によって経過が異なることがあります。治療方針を決定する際には、分化度以外の要素も総合的に考慮する必要があります。
低分化型がんの特徴
低分化型がんは、元の組織や器官との類似性が少ない、未成熟な細胞で構成されています。顕微鏡で観察すると、正常細胞とは形態が顕著に異なり、細胞の配列も不規則です。
低分化型のがん細胞は成長が速く、周囲の組織への浸潤や他の臓器への転移が起こりやすい傾向があります。このため、早期からの積極的な治療が必要となることが多く、予後も慎重に見守る必要があります。
子宮頸がんにおける低分化型の扁平上皮がんや、子宮体がんにおける低分化型の腺がんでは、標準的な治療に加えて追加の治療が検討されることもあります。
グレード分類と臨床的意義
分化度は、グレード(G)という数値で表されることがあります。この分類は国際的に標準化されており、病理診断報告書に記載されます。
| 分類 | グレード | 細胞の成熟度 | 悪性度 | 予後の傾向 |
| 高分化型 | G1 | 高い(正常細胞に近い) | 低い | 良好 |
| 中分化型 | G2 | 中間 | 中間 | 中間 |
| 低分化型 | G3 | 低い(正常細胞と異なる) | 高い | 慎重な経過観察が必要 |
グレード1(G1)は高分化型を示し、がん細胞が正常細胞に近い性質を保っている状態です。グレード2(G2)は中分化型、グレード3(G3)は低分化型に相当します。
子宮頸がんにおける分化度の評価
子宮頸がんでは、扁平上皮がんと腺がんという主要な組織型があり、それぞれで分化度の評価方法が若干異なります。
扁平上皮がんの場合、細胞の角化の程度や細胞配列の規則性などが評価されます。高分化型の扁平上皮がんでは、角化傾向が見られ、細胞の層構造も比較的保たれています。低分化型では、角化がほとんど見られず、細胞の形態も不規則になります。
腺がんの場合は、腺構造の形成度合いや粘液産生の程度などが評価基準となります。高分化型では規則的な腺構造が保たれていますが、低分化型では腺構造が失われ、充実性の増殖パターンを示すことがあります。
子宮体がんにおける分化度の重要性
子宮体がんでは、分化度が治療方針の決定に重要な役割を果たします。特に類内膜腺がんという最も一般的なタイプでは、分化度による層別化が行われます。
高分化型(G1)の類内膜腺がんで、がんが子宮筋層への浸潤が浅い場合、手術のみで経過観察となることもあります。一方、低分化型(G3)の場合や、中分化型(G2)でも筋層浸潤が深い場合には、手術後の追加治療が検討されます。
また、特殊な組織型である漿液性がんや明細胞がんは、分化度にかかわらず悪性度が高いとされ、より積極的な治療が必要となることが一般的です。
分化度以外の重要な評価項目
分化度は重要な指標ですが、がんの性質を評価する際には、他の要素も総合的に考慮されます。
がんの進行度(ステージ)は、腫瘍の大きさ、深達度、リンパ節転移の有無、遠隔転移の有無などから判定されます。同じ分化度でも、進行度によって治療方針や予後は大きく異なります。
子宮頸がんでは、腫瘍の大きさや骨盤内への広がり、子宮傍組織への浸潤の程度などが重要です。子宮体がんでは、子宮筋層への浸潤の深さや、子宮外への進展の有無が治療計画に影響します。
リンパ管侵襲や血管侵襲の程度も、転移のリスクを評価する上で参考にされる情報です。これらは病理検査で確認され、診断報告書に記載されます。
分化度の情報をどう受け止めるか
診断結果の理解について
分化度の情報を受け取った際、数値や分類が示す意味を正確に理解することが大切です。低分化型と判定された場合でも、それは治療の方向性を決める一つの要素であり、個々の状況に応じた適切な治療が選択されます。
医療チームは、分化度だけでなく、年齢、全身状態、合併症の有無、患者さん自身の希望など、多くの要素を考慮して治療計画を立てます。分化度の情報は、こうした総合的な判断の材料の一つとして位置づけられます。
治療選択における考え方
高分化型であれば必ず予後が良好というわけではなく、低分化型であっても適切な治療によって良好な経過をたどることは十分にあります。分化度の情報は可能性の傾向を示すものであり、絶対的な結果を予測するものではありません。
治療法の選択においては、標準的な治療指針に基づきながら、個々の状況に応じた調整が行われます。担当医との対話を通じて、治療の目的や期待される効果、起こりうる副作用などについて十分に理解を深めることが重要です。
セカンドオピニオンの活用
病理診断には専門的な判断が必要とされるため、施設によって評価が若干異なることもあります。診断結果や治療方針について不安や疑問がある場合、セカンドオピニオンを求めることは適切な選択肢の一つです。
他の医療機関で病理標本を再度評価してもらうことで、診断の確実性を高めることができます。また、異なる視点からの治療提案を聞くことで、自分にとって最適な選択を考える材料が得られます。
治療後の経過観察における分化度の意義
治療後の経過観察では、再発のリスク評価に分化度の情報が活用されます。低分化型のがんでは、再発のリスクがやや高い傾向があるため、より慎重な経過観察が行われることがあります。
定期的な検査の内容や間隔は、分化度を含む総合的なリスク評価に基づいて決定されます。画像検査や腫瘍マーカーの測定、内診などが適切な頻度で実施され、早期に変化を捉えることが目指されます。
経過観察中に気になる症状が現れた場合は、予定された検査の時期を待たずに、担当医に相談することが推奨されます。
不正出血、腹痛、体重減少など、体の変化に注意を払うことが大切です。
研究の進展と今後の展望
近年、がんの分子生物学的な特性の理解が進み、分化度以外の新たな評価指標も開発されています。遺伝子変異の解析や分子マーカーの検討により、より個別化された治療選択が可能になりつつあります。
子宮体がんでは、マイクロサテライト不安定性(MSI)や特定の遺伝子変異の有無が、治療方針の決定に影響を与えることがあります。これらの情報と従来の分化度評価を組み合わせることで、より精密な予後予測や治療選択が実現されつつあります。
子宮頸がんにおいても、ヒトパピローマウイルス(HPV)の型や、免疫チェックポイント阻害薬の効果を予測するバイオマーカーの研究が進んでいます。こうした新しい知見は、今後の治療戦略をさらに洗練させる可能性を持っています。



