こんにちは。がん専門のアドバイザー、本村ユウジです。
食道胃接合部がんは、胃がんとも食道がんとも異なる独特な特徴を持つがんです。この記事では、食道胃接合部がんの定義、検査や診断の方法、原因、最新の治療法について詳しく解説します。
食道胃接合部がんとは何か
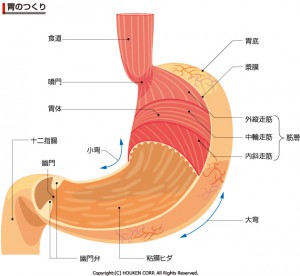
食道胃接合部がんは、食道と胃の境目にある筋層を中心に、上下2センチメートルの範囲に発生するがんです。日本の基準では、この範囲に中心を持つがんを食道胃接合部がんと定義しています。
この部位に発生するがんは、食道がんや胃がんとは異なる特徴を持ちます。食道がんには扁平上皮がんが多く、胃がんには腺がんが多いという明確な分類がありますが、食道胃接合部がんではこのような単純な分類ができません。
食道胃接合部には扁平上皮がんや腺がんに加えて、胃底腺がん、噴門腺がん、バレット腺がんなど、様々なタイプのがんが発生します。そのため、見た目での分類が困難で、がんとしての悪性度も多様です。
長い間、世界的に食道胃接合部がんの診断や治療方針には統一した見解がなく、食道がんに近いから食道がんとして扱う、胃に近いから胃がんとして扱うといった、あいまいな診断に基づいて治療が行われてきました。しかし、食道がんと胃がんでは治療に対する考え方が異なるため、食道胃接合部がんを固有のがんとして扱う必要性が認識されるようになりました。
食道胃接合部がんの診断に必要な検査
食道胃接合部がんの診断には、複数の検査を組み合わせて総合的に判断します。
内視鏡検査
最も重要な検査が上部消化管内視鏡検査です。内視鏡検査では、食道の粘膜の色や凹凸を直接観察でき、初期の段階のがんも発見できます。また、異常な部分の組織を採取して、顕微鏡でがん細胞の有無や種類を詳しく調べる生検を行えます。
色素内視鏡検査という方法では、ヨードなどの染色液を使用して病巣を探します。正常な粘膜上皮細胞は染まりますが、がんなどの異常がある部分は染まらないため、発見が困難な病巣を見つけやすくなります。
超音波内視鏡検査
超音波内視鏡検査は、内視鏡の先端についた超音波装置を用いて、食道がんがどのくらい深く広がっているか、周りの臓器まで広がっていないか、食道の外側にあるリンパ節に転移していないかについて、詳細に調べることができます。
この検査は手術における切除範囲の決定など、治療方針に重要な役割を果たします。
CT検査・MRI検査
CT検査とMRI検査は、がんの周辺の臓器への広がりや、リンパ節への転移、肺や肝臓などへの遠隔転移の有無を調べます。食道胃接合部がんの進行度を判定するために必要な検査です。
PET検査の役割
PET検査はがん細胞がブドウ糖を多く取り込む性質を利用した検査です。転移や再発の発見に有用ですが、早期の食道がんや胃がんの発見には内視鏡検査の方が適しています。食道胃接合部がんでも、粘膜面に薄く広がるような早期がんの診断は難しいため、内視鏡検査との併用が推奨されます。
| 検査方法 | 主な目的 | 特徴 |
|---|---|---|
| 内視鏡検査 | がんの確定診断、組織採取 | 早期がんの発見に有効 |
| 超音波内視鏡検査 | がんの深さ、リンパ節転移の評価 | 治療方針決定に重要 |
| CT検査・MRI検査 | 転移の有無、進行度の判定 | 進行度診断に最も重要 |
| PET検査 | 転移・再発の発見 | 早期がんの発見は困難 |
「自分の判断は正しいのか?」と不安な方へ

がん治療。
何を信じれば?
不安と恐怖で苦しい。
がん治療を左右するのは
治療法より“たった1つの条件”です。
まず、それを知ってください。
がん専門アドバイザー 本村ユウジ
食道胃接合部がんが増加している原因
胃酸の逆流とバレット食道
食道胃接合部がんが増加している主な原因として考えられているのが、胃酸の逆流です。逆流性食道炎は、胃酸などの消化液が食道まで逆流することで食道に炎症を起こす病気で、胸焼けや呑酸などの症状をきたします。
本来、胃酸は胃に留まり、食道の組織に触れることはありません。食道の扁平上皮は酸に弱いため、噴門部の括約筋や横隔膜によって胃から食道への逆流を防ぐ仕組みがあります。しかし、括約筋の力が弱くなったり、胃酸が増えすぎたりすると逆流を起こして食道に炎症を起こします。
長期間酸にさらされて炎症が続くと、食道の粘膜が本来の扁平上皮から胃の粘膜と同じ円柱上皮に置き換わった状態になります。この状態をバレット食道と呼び、食道がんの発生母地となる可能性があります。
バレット食道の原因である逆流性食道炎は、加齢による噴門部の機能低下、食道裂孔ヘルニア、肥満や内臓脂肪の増加による腹腔内圧の上昇、過食、喫煙、飲酒などが誘因となります。
ピロリ菌除去との関連
食道胃接合部がんの増加には、ピロリ菌除去も関わっています。日本では衛生環境の向上により、若い世代ほどピロリ菌の保有率が低下しています。これにより胃がん発生率は減少傾向にありますが、別の問題が生じています。
ピロリ菌には胃酸を中和させる働きがあり、胃粘膜を萎縮させることで胃酸の分泌量も減らす作用があります。ピロリ菌がいない、あるいは少なくなると胃酸の量が増え、酸が強くなり、食道への逆流の要因になります。
胃がん予防のためにピロリ菌を除去することで、その近くにある食道胃接合部ではがんになりやすい環境が生まれるという側面があります。
欧米ではピロリ菌感染者が少ないため胃がんは稀ながんですが、食道胃接合部がんは増えています。日本でも逆流性食道炎は珍しい症状ではなくなってきており、食道胃接合部がんは増加傾向にあります。
食道胃接合部がんの手術治療
2025年のガイドライン改訂
2025年3月に改訂された胃癌治療ガイドライン第7版では、食道胃接合部がんに対する手術治療の推奨が更新されました。
過去の大規模調査の結果、直径4センチメートルまでのがんであれば、従来の方法では切除範囲が大きすぎることが分かりました。以前は胃がんとして扱えば胃の全摘手術、食道がんとして扱えば右わき腹から開胸手術をして食道を摘出するダメージの大きい手術が行われていました。
現在では、直径4センチメートルまでの食道胃接合部がんであれば、胃の上部部分である噴門側の切除と、下部食道の切除を行えば手術の目的は達成でき、治療としては十分とされています。これにより、患者さんの身体的負担を軽減しながら治療効果を維持できるようになりました。
腹腔鏡下手術とロボット支援手術
ガイドライン第7版では、食道胃接合部がんに対する腹腔鏡下手術またはロボット支援手術を弱く推奨しています。これらの低侵襲手術は、開腹手術と比較して傷が小さく、術後の痛みが軽減され、回復が早いという利点があります。
特にロボット支援手術は、2018年4月から胃がんに対して保険適用となり、2025年現在では多くの施設で実施されています。ロボット支援手術の利点として、関節機能を持った鉗子により繊細な操作が可能で、膵臓関連の合併症の危険性が低くなることが報告されています。
国立がん研究センター東病院では2025年2月の時点で、ロボット支援胃がん手術の症例数が650例を超え、食道胃接合部がんに対する手術も含めて合併症発生割合は約2.0パーセントと良好な成績を残しています。
化学療法と免疫チェックポイント阻害剤
従来の化学療法
手術が困難な進行した食道胃接合部がんに対しては、化学療法が行われます。従来は、扁平上皮がんなら食道がんに準じて5-FUやシスプラチンなどの抗がん剤が使われ、腺がんなら胃がんに準じてTS-1が使われてきました。
現在では、がんの組織型や性質をより詳しく分析し、個別の状況に合わせた化学療法を選択できるようになっています。
免疫チェックポイント阻害剤の登場
2020年以降、食道胃接合部がんを含む胃がん治療において、免疫チェックポイント阻害剤が重要な選択肢となっています。
2025年のガイドライン改訂では、HER2陰性の切除不能な進行・再発胃がん及び食道胃接合部がんにおいて、一次治療として化学療法と免疫チェックポイント阻害剤であるニボルマブまたはペムブロリズマブの併用療法を強く推奨しています。
これらの薬剤は、がん細胞が免疫細胞から逃れるために利用するPD-1とPD-L1の結合を阻害することで、免疫応答を回復させ、がん細胞への攻撃を可能にします。
2025年3月に発表された研究では、ニボルマブと化学療法の併用が有効な患者さんの特徴が明らかになりました。KRAS遺伝子異常を有する場合に、ニボルマブと化学療法併用が化学療法と比較して生存期間の延長効果が顕著であることが示されています。
バイオマーカーに基づく治療選択
2025年のガイドラインでは、バイオマーカーに基づいて一次治療を選択することを強く推奨しています。バイオマーカーには、PD-L1の発現レベル、マイクロサテライト不安定性、CLDN18、HER2などがあり、これらを測定することで、より効果的な治療法を選択できます。
例えば、HER2陽性の進行・再発胃がん及び食道胃接合部がんでは、ペムブロリズマブ、化学療法、トラスツズマブの併用療法が2025年5月のガイドライン速報で推奨されています。
| 治療法 | 適応 | 特徴 |
|---|---|---|
| ニボルマブ+化学療法 | HER2陰性の進行・再発がん | 免疫応答を活性化 |
| ペムブロリズマブ+化学療法 | HER2陰性の進行・再発がん | PD-L1高発現で特に有効 |
| ペムブロリズマブ+化学療法+トラスツズマブ | HER2陽性の進行・再発がん | 複数の標的に作用 |
| 従来の化学療法 | 状況により選択 | 5-FU、シスプラチン、TS-1など |
食道胃接合部がんの治療費と負担軽減制度
手術の治療費
食道胃接合部がんの手術治療にかかる費用は、手術の方法や入院期間によって異なります。腹腔鏡下手術の場合、健康保険の3割負担で約40万円から50万円程度が見込まれます。入院期間は平均10日から14日程度です。
ロボット支援手術は、2018年4月の保険適用により、腹腔鏡下手術と同額に設定されています。そのため、患者さんの窓口負担は腹腔鏡下手術と変わりません。
高額療養費制度
がん治療では治療費が高額になりますが、高額療養費制度を利用することで、自己負担額を軽減できます。この制度は、1か月あたりの医療費の自己負担額が限度額を超えた場合、超えた分の医療費が払い戻されるしくみです。
自己負担限度額は年齢や収入によって異なります。70歳未満で年収約370万円から約770万円の方の場合、自己負担限度額は月額約8万円から9万円程度です。
事前に限度額適用認定証を保険者から取得しておけば、医療機関の窓口での支払いを限度額内に抑えることができます。
化学療法の治療費
免疫チェックポイント阻害剤を含む化学療法も保険適用となっており、高額療養費制度の対象です。ただし、長期にわたる治療が必要な場合もあるため、医療機関や自治体の相談窓口を利用して、利用可能な制度について確認することをお勧めします。
まとめ
食道胃接合部がんは、食道がんとも胃がんとも異なる独特な特徴を持つがんです。2025年のガイドライン改訂により、診断基準や治療方針がより明確になりました。
診断には内視鏡検査を中心に、超音波内視鏡検査、CT検査、MRI検査などを組み合わせます。原因としては胃酸の逆流やバレット食道の形成、ピロリ菌除去に伴う胃酸分泌の変化などが考えられています。
治療法では、早期のがんに対しては低侵襲な腹腔鏡下手術やロボット支援手術が推奨され、進行したがんに対しては免疫チェックポイント阻害剤を含む化学療法が選択肢となっています。バイオマーカーに基づく治療選択により、より効果的な治療が可能になっています。
治療費については、保険適用と高額療養費制度により、実際の負担額を軽減できます。治療法の選択や費用について不安がある場合は、医療機関の相談窓口を利用しましょう。
参考文献・出典情報
1. 日本胃癌学会「胃癌治療ガイドライン 医師用 2025年3月改訂 第7版」
https://www.jgca.jp/journal/guideline/
2. 国立がん研究センター がん情報サービス「食道がん 検査」
https://ganjoho.jp/public/cancer/esophagus/diagnosis.html
3. 国立がん研究センター「胃食道がんにおけるニボルマブと化学療法併用またはニボルマブとイピリムマブ化学療法併用のバイオマーカー解析結果が明らかに」
https://www.ncc.go.jp/jp/information/researchtopics/2025/0313/index.html
4. 同友会メディカルニュース「逆流性食道炎とバレット食道について」
https://www.do-yukai.com/medical/91.html
5. 国立がん研究センター 東病院「ロボット支援手術について」
https://www.ncc.go.jp/jp/ncce/clinic/gastric_surgery/050/050/index.html
6. がん治療費ドットコム「ロボット支援手術の治療費」
https://www.ganchiryohi.com/treatment/494
7. 日本臨床外科学会「13.治療費について|食道がんと診断されたら」
https://www.ringe.jp/civic/20190527/p10
8. オリンパス おなかの健康ドットコム「食道がんの検査」
https://www.onaka-kenko.com/various-illnesses/esophagus/esophagus-cancer/02.html
9. ケアネット「『胃癌治療ガイドライン』改訂のポイント~薬物療法編~」
https://www.carenet.com/news/general/carenet/60467
10. 日本食道学会 食道がん一般の方用サイト
https://www.esophagus.jp/public/cancer/04_examination.html



