大腸がんが再発する場合は術後3~5年以内に見つかることが最も多いので、少なくともこの期間内は、定期検査を受けることが推奨されています。
初期手術のあと、退院後は手術の傷の治り具合を医師に確認してもらったり、下痢や便秘などの術後症状の治療を受けたりと、数週間おきに通院するのが一般的です。
しばらくすると、1か月に1度、あるいは2か月に1度というように、通院間隔もあいてきます。
少なくとも術後3年間は3~4か月に1度、3年を過ぎて5年を超えるまでは半年に1度ぐらいの割合で定期検査を受けるように指示されることが多いです。
大腸がんの場合、術後5年以内に検査で再発が見つからなければ、治療完了となり医師の指示する検査はいったん終了となることが多いのですが、5年経過後に再発がないとは限らないので、できればその後も半年~1年に1度は健康診断を受けることが望まれます。
大腸がんが再発・転移をしたときの自覚症状は?
再発・転移に気づくきっかけは、何らかの症状がある場合とそうでない場合があります。たとえば、肝転移や肺転移があっても、初期にはほとんど症状があらわれることはありません。
どんな再発・転移でも、初期には患者さんの自覚症状がないことがほとんどです。
再発に気づくきっかけの多くは、症状でなく定期検査の画像や血清腫瘍マーカーの数値などからです。
患者さんが痛みや出血などの自覚症状を訴え、それによって再発が発見されたのであれば、がんがかなり進行している可能性が高いでしょう。
しかし、定期検査をしっかりと受けていれば、そのような自覚症状があらわれる前に再発を見つけることができます。
大腸がんの再発検査「直腸指診・触診」
医療用手袋をはめた医師が直腸に指を入れ、直腸壁をさわって異常がないか調べる検査を直腸指診といいます。大腸がんの検査では必ず行なわれる検査です。
直腸がんの同所再発がないか調べるために欠かせません。
また、直腸指診といっしょに腹部を軽く押すなどして触診し、腹部に異常なしこりやふくらみがないか調べます。足のつけ根のリンパ節なども同じように触診し、異常なしこりやむくみがないかを診察します。
大腸がんの再発検査「大腸内視鏡検査」
肛門から内視鏡(先端に超小型カメラがついている細い管状の器具)を挿入し、腸管内をモニターに映し出して観察します。
人工肛門(ストーマ)の造設術を受けた患者さんは、人工肛門から内視鏡を挿入します。
また、内視鏡の先端にある特殊な器具で腸管粘膜の組織を取り出し、生検(生体病理検査)に出して、がん細胞がないかを調べます。
大腸の他の部位にポリープがないかもチェックします。
1cmを超える大きなポリープは約30%の割合でがん化することがあるので、内視鏡の先端の器具で切除し、病理検査を行ないます。
手術で大腸がんを完全に切除できたと思われる場合でも、この検査を術後1年以内に1度行ない、ポリープその他の所見があれば翌年も同じ検査を行ないます。
異常がなければ、この検査をするのはその後3~5年に1度とします。
大腸がんの再発検査「注腸造影検査」とは
腸を空にした状態で肛門からバリウムと呼ばれる造影剤を注入し、直腸や結腸のX線撮影を行ないます。
バリウムを入れることによって、腸管の形がくっきりと撮影できます。
これにより、異常に狭くなっている部分がないかなどをチェックできますが、内視鏡検査やほかの画像検査で腸管の状態を把握できる場合、この検査は行なわれません。
腸の癒着があって大腸内視鏡検査ができない場合などに行なわれ、検査後は下剤などを使ってバリウムを出します。
大腸がんの再発検査「胸部X線検査」とは
X線の透過性を利用して体内を画像化するX線検査は、レントゲン検査とも呼ばれます。
ほかの画像診断のように臓器の詳細や病巣部分がくっきり見えるわけではありませんが、何らかの異常があれば淡い影となって写ります。そのため、結核や肺がんの基本的な検査として行なわれています。
大腸がんの手術後は、この検査で肺転移の有無をチェックできます。
しかし、初期の小さな転移を見つけることは困難です。
最近は胸部CTが一般的に
今ではCT検査やMRIによる診断が発達しているため、それらを用いて肺転移のチェックを行なうのが一般的になりました。
肝転移などを調べる腹部CT検査といっしょに、肺転移を調べる胸部CT検査も行なわれる場合がほとんどです。
大腸がんの再発検査「腹部超音波検査」とは
腹部にプローブと呼ばれる端子を当てて超音波を発し、返ってくる反射波をコンピュータ処理することで、体内の臓器などの様子を画像化します。
同じ画像検査でも、CT検査などと異なり、被曝の心配がありません。からだへの負担の少ない検査です。
肝臓の状態もよくわかる
腹腔内臓器の診断に有効な検査で、大腸がんの手術後は、おもに肝転移の有無を調べるために行なわれることが多い検査です。
肝臓の状態がよくわかり、胆石などが見つかることもあります。がん病巣と良性腫瘍の見分けもつきます。
大腸がんの再発検査「CT検査」とは
CTとは、コンピュータ断層撮影のことです。
X線の透過性を利用して体内を画像化するX線撮影にコンピュータ解析を加え、からだの断面を正確にこまかく画像化します。
医療施設によっては、照射するX線をらせん状に回転させて高精度の3次元画像(立体的な画像)が得られるヘリカルCTを導入しているところもあります。
小さな病巣も写し出す
胸部CTでは肺の状態がよくわかり、腹部CTでは肝臓や消化器の状態がよくわかります。
比較的小さな病巣も写し出せますが、それががん病巣なのか、単なる炎症性のものなのかを画像のみで判断するのは困難なことがあります。
とくに、2~3mm程度の小さな病変の診断は、CT画像だけでは困難なことが少なくありません。
大腸がんの再発検査「MRI(磁気共鳴画像診断)」とは
磁気共鳴という物理現象を利用して、体内の水素原子核からの信号をとらえ、体内の断面を詳細に画像化します。CTのようにX線を使用しないので、被曝の心配もありません。
CT検査よりもこまかい病巣まで写し出すことができ、それががんかどうかの判断もできます。
CT検査の画像だけではがんかどうかの判別がつかなかった病巣が、MRI検査の画像で確認できることもあります。
微小な肝転移の早期発見も
MRIは、肝転移などの早期発見に有効な検査です。
とくに、特殊な物質(鉄の粒子)を静脈注射してMRI検査を行なうことで、非常に微小な肝転移も鑑別することができるようになりました。
ただし、MRIは装置の普及状況がCTほど多くはありません。
病院によっては置いていない場合もあります。なお、この検査装置は磁気を用いているため、心臓疾患で体内にペースメーカーを入れている人や、磁気に反応するものを身につけている人などは、検査を受けることができません。
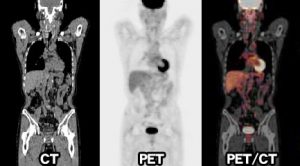
大腸がんの再発検査「PET/PET-CT」とは
PETとはポジトロン・エミッション・トモグラフィー(陽電子放射断層撮影)の略です。
ポジトロン線を放出する半減期の短いRI(放射線同位元素)を利用し、細胞の活動状況(糖代謝など)を画像で見ることができます。
がん細胞が増殖するときは、正常細胞よりもたくさんの栄養(ブドウ糖など)が必要です。そこで、ブドウ糖に放射性同位元素をあわせた薬剤を静脈注射して体内画像を撮影すると、がん細胞のあるところに放射性同位元素の薬剤が集まっているのがわかります。
これがPETのしくみです。
微小ながんの発見も可能
これにCTの画像診断技術を組み合わせたPET-CTは、からだの内部の形と細胞の活動状況を同時に見ることができます。超音波画像診断やCT、MRIよりも病巣診断の精度が高く、より微小ながんの発見が期待できます。
PETもPET-CTも再発の早期発見に有効ですが、実施している医療機関は限られています。
大腸がんの腫瘍マーカーではCEAとCA19-9に注目
腫瘍マーカーは多数あり、がんの発生する臓器ごとに増加する腫瘍マーカーが異なります。
大腸がんの手術後は、おもにCEAとCA19-9という物質の血中濃度を測定するのが一般的です。
これらは、大腸がんのがん細胞が体内のどこかに存在するときに増える物質です。
CEAの血中濃度の基準値は5ng/mlで、CA19-9の基準値は37ng/mlです。
大腸がんの切除前はこの値が高く、切除後は基準値に戻ります。
大腸がんの切除後もこれらの値が高い場合は、がんが取りきれていなかった可能性も考えられます。がん切除後、これらの数値がいったん基準値に戻ったのに再び高くなってきたら、再発のサインかもしれません。
とくにCEAは再発例の70%で高値となり、症状が出現する前に再発を疑い、早期に再発を発見するきっかけになることが多い重要な検査です。
腫瘍マーカーの濃度が高くてもがんでない場合があるので、この検査だけで再発の確定診断をすることはできません。
しかし、いち早く再発の可能性をとらえ、より詳しい検査を検討する目安としては、非常に役に立ちます。
上昇が続いたら詳しい検査を
通常、CEAやCA19-9の数値が3回連続して上昇し、グラフを描いたときに右肩上がりに増加している場合は、たとえ基準値以内であっても再発の可能性が高いと考えられます。
そのような場合は、腹部・胸部・骨盤にわたるCT検査を中心とした再発診断のための詳しい検査を、すぐに行なうべきであると考えられています。