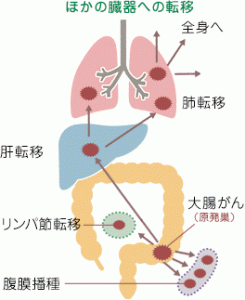
大腸がんの再発は、他臓器転移と局所再発に分けられ、転移の場合の約90%は肝転移です。
他臓器転移に対する主な治療は、肝転移と肺転移では手術、骨転移と脳転移では抗がん薬治療か放射線療法が行なわれます。
局所再発した場合は、手術で取りきれるか、延命できるかなどを考慮し、手術、抗がん薬、放射線のいずれかが選択されます。
大腸がんの肝転移は大腸がんと診断された人の12%、根治手術後の遠隔再発として7%に見られて、大腸がんで最も多い転移・再発です。
手術療法、化学療法、熱凝固療法などが行われますが、下記に示すような条件が揃っていれば切除が第1の選択です。
完全切除できた場合の5年生存率は30~50%ですが、良好な予後が期待できる条件が揃っていれば予後はより良好です。
また、肝切除後に再度肝転移がみつかっても、下記に示す条件が揃えば再び肝切除を行います。
原発巣の手術時に肝転移があった場合に原発巣手術と同時に行うのがよいのか、肝切除の術式、肝切除後の有効な補助化学療法などの問題は解決していません。
大腸がんからの肝臓転移が起きたときの症状
肝転移は、大腸がんの血行性転移です。
肝臓には、血液中の毒物を無害化したり、栄養分を蓄えたりする働きがあります。
栄養分を含む血液は、胃や腸などの消化管から門脈という血管を通って肝臓に集まってきます。このような血液にがん細胞がまじって肝臓に達し、増殖します。
・黄疸があらわれる可能性がある
肝転移が進行すると、脱水の貯留や両下肢のむくみ、黄疸などの抗状があらわれます。黄疸は、皮膚や白目が黄色っぽくなります。
黄疸は、肝臓でつくられた胆汁が十二指腸に流れ出るのを、肝臓や胆管にできたがん病巣が妨げるために起こります。
さらに黄疸が進むと、皮膚は黒ずんでカサカサし、尿も紅茶色になります。
がんが非常に進わすると黄疸がさらにひどくなるほか、上腹部のしこりや圧迫感、痛み、肝機能不全などが起きてきます。肝臓が大きくなり、腹壁からふれてわかることもあります。
大腸がんから肝臓転移の診断と検査
肝臓への転移が疑われる場合は、腹部超音波検査や腹部CT、MRIなどの検査で詳しく診断します。
切除できない肝転移は通常、画像検査で診断できるので、肝生検(取り出した組織の顕微鏡検査)は行なわれません。
転移が肝臓だけでも、小さな病巣が肝臓のあちこちに散らばっていて切除しきれない場合は、抗がん剤による全身化学療法や肝動注療法、熱凝固療法などが検討されます。
肝臓以外にも転移があれば、全身化学療法が行なわれます。
肝転移で放射線治療が用いられることはほとんどありません。
大腸がんの肝転移時の治療手段
肝臓に転移が見られた場合は、まず、肝臓のどの部分に転移巣(転移したがんのしこり)がいくつあるか、転移巣がすべて取り切れるかどうか、肝臓以外に転移している臓器がないか、手術後の生活に支障がないだけの肝臓が残せるかどうか、患者さんが手術に耐えられるかどうかなどを検討します。
手術が可能と判断された場合、転移巣のある部分の肝臓を切除する手術が行われます。
転移巣が肝臓だけにとどまっていても、肝臓全体に散らばっていて、手術でがんをすべて取り切ることができないと考えられた場合は、化学療法や熱凝固療法(がんを焼く治療)など、手術以外の治療法が勧められます。
抗がん剤の投与方法としては、点滴もしくは飲み薬が一般的ですが、肝転移では、肝動脈という太い血管に細い管(カテーテル)を入れ、そこから肝臓へ抗がん剤を注入する「肝動注療法」という方法が行われることがあります。
これは、がんに近い血管に、直接、抗がん剤を注入するため、より少量の抗がん剤で高い効果が得られ、吐き気などの全身の副作用が少ない治療法だからです。
手術でがんをすべて取り切ることができない場合、転移巣の大きさが小さければ(3cm程度)、「熱凝固療法」「焼灼治療」と呼ばれる治療が行われることがあります。
これは体外から特殊な針をがんに刺し、がん細胞にマイクロウエーブを直接照射して高熱でがんを凝固・壊死させる方法です。
まず、腹部の皮膚を5mmほど切開し、そこから先端に電極のついた針を入れます。その針を、超音波画像を見ながらがんのある部位まで進め、マイクロウエーブを1分間照射します。
これが最も簡単な方法ですが、状況によっては腹腔鏡を使ったり、開腹して行うこともあります。
用いる電磁波の波長の違いによりMCT(マイクロ波凝固療法)とRFA(ラジオ波焼灼療法)に分けられます。
1.マイクロ波凝固療法(MCT)
がんの直径が2cmぐらいまでの場合に適します。
電子レンジと同じマイクロ波を流すので温度上昇が早く、数分で治療できます。
2.ラジオ波焼灼療法(RFA)
がんの直径が3cmほどの場合に適します。高周波電流を流すので、温度上昇がゆるやかでマイクロ波より遅く、治療には1O分前後かかります。
その他、原発性肝臓がんで広く行われている肝動脈塞栓療法(transcatheter arterial embolization:TAE) は、肝動脈から塞栓物質を注入し、がん組織への血液の供給を遮断して壊死に陥らせる治療法です。
しかし、大腸がん肝転移に対しては十分な効果が得られないことが多く、一般的ではありません。
大腸がん肝臓転移の場合の手術と実施した場合の生存率
切除範囲は、がんの大きさと進行度に加え、肝臓の健康状態(肝機能)をみて決定します。切除範囲の広い順に葉切除(肝右葉切除、肝左葉切除)、医域切除、部分切除などの手術があります。
肝臓の機能が正常な場合は肝臓の70%まで切除可能です。
最初の手術のとき、ほかに転移していなかった患者さんなら、肝転移しても60~70%が手術可能で、1年後生存率40%、3年後生存率30%、5年後生存率20%というデータもあります。肝切除例全体の5年生存率は35%です。
大腸がん肝臓転移時の抗がん剤治療法
一般的な抗がん剤の投与は点滴や内服が中心ですが肝転移の場合は、肝動脈という太い血管にカテーテルと呼ばれる細い管で抗がん剤(5-FUなど)を直接注入する局所療法も行なわれることがあります。
しかし現在は全身化学療法でも副作用が比較的少なく、ある程度の治療効果が得られるため、肝動注療法が行なわれる頻度は減っています。
肝動脈は肝組織に栄養を供給する血管なので、そこに直接抗がん剤を注入することにより、少ない抗がん剤の使用でより高い効果が期待できます。
吐き気などの副作用も比較的少なくてすみます。
この治療法でがん病巣の縮小がみられた場合は、あらためて切除手術が検討されることもあります。
大腸がん肝転移に対する抗がん剤治療の治療成績は
大腸がん肝転移に対する治療成績は、奏効率(CTにおける腫瘍の断面積が半分以下になる頻度)が50~80%とされており、肝転移の縮小頻度が全身化学療法より高いことは多くの研究で確認されています。
しかし、以前欧米で行われた全身化学療法の比較試験では、肝動注化学療法の方が長生きにつながるという結果はえられませんでした。
肝動注化学療法は肝臓以外の病巣には効果がないため、肝転移以外の病巣の出現や悪化が原因として挙げられています。
抗がん剤を肝動脈に繰り返し注入するためには、カテーテルとよばれる細い管を体内に留置する必要があります。
欧米では全身麻酔下の開腹術で留置されることが多いのですが、日本では血管造影という検査手技を応用して局所麻酔下に留置されるのが一般的です。