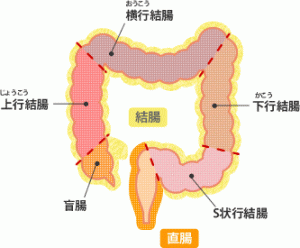
リンパ節や遠隔転移のない直腸がんが見つかった場合、標準的な治療としては手術を第一に提案されることになります。
手術はがん病巣のある直腸を切除することが目的ですが、予防的な観点で直腸の左右にある「側方リンパ節」を郭清(かくせい。切除すること)も標準治療の一部となっています。
つまり、直腸がんで手術を行うときは「直腸+側方リンパ節の切除」がセットで行われるのが一般的だということです。
がんにおける手術は「がんの取り残しがないこと」が大前提なので、すでにリンパ節に転移があった場合は(手術を受けるなら)リンパ節の切除はやむをえないといえますが、リンパ節転移が明らかでないときも、予防的に切除されます。
なぜ、予防的に切除をするのかというと、直腸がんは再発をしやすいがんだからです。特に切除した周辺部分や、直腸の左右にある側方リンパ節に再発することが多いことが分かっています。この「側方リンパ節への再発」を避けるために、あらかじめこのリンパ節を切除しようということです。
直腸やリンパ節へ再発すると再手術は難易度が高く、手術で取り切れないケースも多くなり、取れたとしても、永久的な人工肛門になるケースもあります。
そのため再発をいかに抑えるかは、非常に重要なポイントだといえます。
とくに、がんが固有筋層を越えて浸潤しているT3以上の局所進行がんでは、側方リンパ節転移率は7.7~28.8%と高い確率で発生します。
側方リンパ節郭清には後遺症のリスクが
予防的に側方リンパ節を郭清するとき、この方法にリスクがないのなら再発予防のために実施したほうがよい、といえます。
しかし、このリンパ節郭清には後遺症のリスクがあります。
直腸と側方リンパ節の間に、膀胱や前立腺につながる「骨盤神経」があります。
この骨盤神経を傷つけてしまうと、手術後に排尿障害、性機能(勃起機能、射精機能)障害が起こってしまうのです。
手術ではまず、がんを含む直腸と間膜の内側にある通常のリンパ節を切除した後、骨盤神経を残しながら、改めて側方リンパ節を切除する必要があるのですが、その際、神経を損傷してしまうケースがあり、術後の後遺症がないとは言い切れません。
側方リンパ節郭清を省略して、化学放射線療法を行うという選択
局所進行している手術可能な直腸がんに対して、日本では「直腸+側方リンパ節の切除」が標準治療ですが、欧米では「側方リンパ節郭清」を省略し、そのかわりに術前に化学放射線療法(抗がん剤+放射線治療)を行うのが標準治療です。
これは全米総合がん情報ネットワーク(NCCN)のガイドラインでも推奨されています。
日本では東大病院などが欧米スタイルの「側方リンパ節郭清を省略して、術前化学放射線療法を行う治療法」を長期間導入してその効果を確認してきました。
東大病院の報告では、「側方リンパ節郭清を行う場合と比べて、再発率に差がない」としています。
術前化学放射線療法では骨盤神経を傷つけることなく治療が可能なので、排尿障害、性機能障害が回避できるのが大きなメリットだといえます。
東大病院では2001年と02年に下部直腸がんに対する側方リンパ節郭清と術前放射線療法について比較検討し、報告をしています。
まず「術前放射線照射」を行ったグループ(22人)と「術前放射線療法+側方リンパ節郭清」を行ったグループ(23人)を比較した結果、術後5年生存率、無病生存率に差はないことを明らかにしました(01年)。
この結果を受けて、次に下部直腸がん115人を、術前放射線療法を行ったグループと行わなかったグループ、側方郭清を行ったグループと行わなかったグループで比較した結果、「術前放射線療法+側方郭清なし」グループ(25人)と、「術前放射線療法なし+側方郭清」グループ(22人)では、無病生存率に有意差はないことが分かりました(02年)。
その後、術前に行う治療として放射線単独よりも、抗がん薬を組み合わせた術前化学放射線療法(同時併用)を行うことで、無病生存率が向上することが明らかになり、03年からは化学放射線療法を用いた治療を行っている、という流れです。
術前化学放射線療法とはどのように行われるのか?
まず、手術前に放射線(通常の外部照射)を1日1.8Gy(グレイ)ずつ週5日間照射、2日休みのサイクルで、28日間にわたり、総線量50.4Gyを照射します。
同時に、照射日には抗がん薬(UFT+ロイコボリン)を投与します。放射線治療の約2カ月後、放射線の効果が最も出てきたころに、側方郭清を省略した直腸がんの手術を行う、という手順です。
使う薬は上記以外にも「エルプラットとTS-1を使うSOX療法」やゼローダを使う場合もあります。
この治療においては、抗がん薬は、放射線の感受性を高める役割が主体で、全身療法としてのがん殲滅効果はあまり期待していません。
化学放射線療法実施時の副作用
まず、放射線治療の副作用は照射中に起きる下痢や肛門痛です。これは高い頻度で起こります。ただ、その後、放射線があたっている腸の部分は手術で大半を切除するため、手術後、長期間問題になることは多くありません。
放射線治療の副作用としては、この他、下血、頻尿、排尿痛、血尿、皮膚炎、会陰部の炎症などがありますが、治療後2~4週間で回復するのが一般的です。
その他、化学療法については、使う抗がん剤によって副作用が異なります。どんな薬を使うかが分かれば、どのような副作用が起きるかも事前に分かります。例えばUFTでは、吐き気や嘔吐、下痢、口内炎、骨髄抑制などが発生します。
実際の治療ではよく比較検討すること
がん治療においては、治療の効果を求めることは重要ですが、それによって何を失うか、どんなリスクがあるかを見極めることも大切です。
直腸がんの治療方針を検討する際には、担当医にメリットとデメリットなどを十分聞いてからどんな手術を受けるのか、どんな治療をするのかを判断するようにしましょう。
以上、直腸がんの手術についての解説でした。
がんと診断されたあと、どのような治療を選び、日常生活でどんなケアをしていくのかで、その後の人生は大きく変わります。
納得できる判断をするためには正しい知識が必要です。