肝臓は、臓器そのものが大きく、内部には無数の毛細血管が入り込んでいます。そのため、いったんがんが生じると、がん細胞が毛細血管を流れる血液に乗って、容易に肝臓内の別の場所に転移します。ときには転移によって生じた大小多数のがんが、同時に見つかります。
肝臓内に多数のがんがある場合、その部分を手術によって切除することは不可能であるだけでなく、治療効果も期待できません。このような場合は、肝臓をそっくり摘出(全摘出)しなければなりません。
また、たとえがんが1個でも、それが非常に大きく成長している場合には、やはり切除部位は広範囲に及びます。
肝臓はもともと再生力がたいへん強く、その機能にも余裕のある臓器です。体積の70パーセントを切除しても、残った30パーセントで必要な機能を維持することができるだけでなく、数カ月もすれば、切除した部分は再生します。
しかし、肝臓の大部分、あるいは全体の摘出が避けられない場合、患者が生存していくための唯一の選択肢は、現在のところ、他の人の肝臓の移植(肝移植)を受けることです。
肝臓がんと肝移植
肝臓の機能のほとんどが損なわれた患者が肝臓移植を受けない場合、その後の生存期間は一般に、1年以内です。
日本では一般に、次の3つの条件が肝細胞がんに対して肝臓移植を行うか否かの判定基準となっており、これは「ミラノ基準」と呼ばれます。
1.がんが胆管や門脈に浸潤しておらず、肝臓以外に転移していない。
2.がんの大きさが直径5センチメートル以下である。多発性すなわち複数のがんがある場合は、がんの数が3個以下で、それぞれの最大直径が3センチメートル以下である。
3.重篤な感染症や循環器の障害がない。
しかし、化学療法その他の治療法による治療効果が期待できる場合は、まずそれを先に実行し、経過を見たうえで、肝臓移植を行うべきかどうかを判断することになっています(欧米でも、肝臓移植には一般に「ミラノ基準」が用いられます)。
ただしこの基準は、必ずしも厳守しなければならないものではありません。日本でも、病院によっては、独自の基準に基づき、多発性で病巣が5個までなら移植を行うところもあります。
肝臓がんの移植治療は、他の治療とは異なり、がんの根治を目指すだけでなく、がんの原因となる肝炎や肝硬変をも治療する方法です。
なお肝臓移植は、肝臓がん以外の理由で実施されることもあります。たとえば、肝硬変、肝炎(ウイルス性、アルコール性、自己免疫性)、劇症肝炎、急性肝不全や慢性肝不全で肝臓の機能が完全に失われた場合、あるいは胆汁うっ滞性肝疾患、先天性代謝異常などの場合も、やはり移植の対象となります。
誰の肝臓なら移植できるのか
【脳死肝移植】
人間の生存に不可欠で、それも1個しかない臓器である肝臓の全体を提供できるのは、現在のところ、死亡した人、または脳死者だけです。
この場合、提供者(ドナー)となる人が死亡した直後は、短時間ながらその人の肝臓の機能は保たれているので、それを取り出して移植すれば、被移植者(レシピエント)は、その肝臓によって生き続けられる可能性があります。これを死体肝移植と呼びます。
死体肝移植は、欧米ではごくふつうに行われており、脳死者からの移植(脳死肝移植)を中心に、現在では年間約7000例が実施されています。
しかし日本では、いまだ臓器移植に関する法律も免疫抑制技術も未整備だった1960年代に2例の移植が行われた以降は、93年に九州大学で行われた心停止者(脳死前に心臓停止)からの肝臓提供による1例、97年に「臓器移植法」が成立してからの脳死提供による2例と、数えるほどしかありませんでした。
2000年以降は年間6~7例が行われているものの、増加傾向はみられません。この状況は欧米とは著しく異なっています。これには、脳死移植に対する日本人の伝統的な抵抗感が影響しているとみられています。つまり、死者の遺体を傷つけることを畏れる心理が強いということでしょう。
このため、脳死状態になった場合に臓器提供者となることを本人が承諾したことを表明する「ドナーカード」の所持者は、いまのところ限られています。ほかに、脳死状態での臓器提供が15歳以上に限られているという法律(臓器移植法)上の制約もあります。
また、本人が生前にその意思を表明していても、実際に死亡したときに遺族が臓器提供を認めないという事例もあります。さらに、より直接的な理由として、この治療法に法律的な裏づけが与えられてから、まだあまり時間が経過していないこともあげられます。
【生体肝移植】
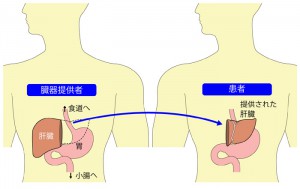
脳死肝移植に比して、日本では「生体肝移植(生体肝部分移植)」がたいへん進んでいます。生体肝移植とは、健康な人の肝臓の一部を切り取って、肝臓を切除した患者に移植する方法です。健康な人の肝臓の一部を移植できれば、肝臓は再生力が高いため、比較的短期間に正常な大きさまで成長します。
こうして、提供者と被移植者のいずれもが、健康な肝臓をもつ体に戻ることができます。生体肝移植は、むしろ世界に先駆けて日本で発達した移植技術であり、いまも日本が世界でもっとも高い成功率と、多数の実施例を誇っています。
生体肝移植は世界的に、おもに先天的な肝臓障害をもつ幼児に対し、親の肝臓の一部を移植するという方法で実施されてきました。
これにはさまざまな利点があります。たとえば、一般に大人である提供者(親)の臓器が被移植者(子ども)の臓器より大きいため、切除部分を小さくすることができ、他方、被移植者は、相対的に大きな肝臓を受け取ることができることです。これは、移植後の親子双方の回復を早めることになります。
日本では心情的に、親が子どもの命を救うために自分の臓器の一部を分け与えるという方法は受け入れられやすく、これが親子間の生体肝移植がとくに広がった理由とみられています。
ただし、先天的肝臓障害の子どもへの移植と異なり、肝臓がんの患者に対する肝臓移植では、たとえ血縁者が提供者となる場合でも、一般に成人から成人への移植になります。成人から子どもへの移植はほとんどありません。したがって、体の大きさについての利点はここには存在しません。
また、たとえ血縁者どうしでも、血液型(ABO式)が適合する(輸血が可能)とはかぎりません。その場合は、移植に必要な条件がそろった脳死者で、かつ生前に臓器提供者としての意思表示を行っている人が見つかるまで、待つしかありません。つまり、肝臓がん治療のための肝臓移植は、必要が生じれば必ずできるということではないのです。
近年のデータでは、肝臓がん治療のための肝臓移植の対象となる患者は、年間約1000人にのぼります(その他、くわえて肝硬変の移植対象者約1000人、劇症肝炎の移植対象者約100人など)。
しかし、移植対象となった患者で実際に移植を受けた人は、年間400人あまりです。他の1800人ほどの患者は、移植を受けられなかったために死亡したことになります。
とはいえ、生体肝移植が1989年に国内ではじめて実施されて以来、移植実施例は増加しており、すでにこれは、成熟した一般医療の段階にあるということができます。
【ドミノ肝移植】
"ドミノ倒し(将棋倒し)"を思わせる移植方法のことです。たとえば、脳死者Aの肝臓が、慢性肝臓疾患の患者Bに移植された場合に、患者Bから摘出した肝臓の機能がまだ残っていることがあります。そこで、この肝臓を別の患者Cに移植して、有効利用できることがあります。
これは、A→B→Cとドミノ倒しのように肝臓移植が行われることから、しばしばドミノ肝移植と呼ばれます。
ただし、ドミノ肝移植で患者Bとなり得る人は、FAP(家族性アミロイドポリニューロパチー)の患者です。FAPは、肝臓がつくり出した異常なたんぱく質が変化して、神経や臓器に沈着し、長い年月の間にさまざまな障害を起こす難病です。しかし、FAP患者の肝臓のそれ以外の機能は正常です。
そこでこの肝臓を移植された患者C・・・余命が20年程度以内の人や、次の移植までのつなぎの肝臓が必要な人・・・は、当分はこの肝臓で生きることができます。
以上、肝臓がんと肝移植についての解説でした。